氨基酮戊酸光动力疗法治疗皮肤癌前病变及浅表皮肤肿瘤的疗效观察
2022-05-12赵志军
赵志军
(桂林市中西医结合医院皮肤科,广西 桂林 541004)
皮肤癌是一种病因不明的皮肤恶性肿瘤,可分为鳞状细胞癌、疣状癌和基底细胞癌等,可发生于面颊、额头等多个部位。目前皮肤癌的首选治疗手段为手术治疗,治愈率非常高,通过对皮损部位进行切除以达到清除癌细胞的目的,但手术治疗存在破坏性大,术后可能需要植皮等,在临床治疗中不易被患者接受[1]。随着光动力疗法的普及,氨基酮戊酸光动力疗法(ALA-PDT)逐渐被应用于皮肤癌及皮肤癌前病变的治疗中,其作为一种非侵袭性治疗手段,具有创伤小、肿瘤组织选择性好等优点,其中氨基酮戊酸在光照下经过化学反应后会生成许多具有杀伤癌细胞功能的化学物质,如自由基和单态氧等,待其达到一定浓度后,可导致癌细胞死亡,从而发挥抗癌作用[2-3]。因此本研究选取了院内收治的132例皮肤癌前病变及浅表皮肤肿瘤的患者作为研究对象,通过对比手术与ALA-PDT两种不同治疗方式,以进一步探讨ALA-PDT治疗该疾病的临床疗效和术后复发情况,为临床治疗提供参考,现将研究结果报道如下。
1 资料与方法
1.1 一般资料 选择2019年8月至2020年11月桂林市中西医结合医院收治的132例皮肤癌前病变及浅表皮肤肿瘤的患者作为研究对象,根据随机数字表法将其分为对照组和观察组,各66例。其中对照组患者中男性35例,女性31例;年龄41~71岁,平均(66.26±3.18)岁;病程15~42个月,平均(31.65±6.34)个月;体质量指数(BMI)20~29 kg/m2,平均(22.14±1.09) kg/m2;皮损面积 0.82~4.05 cm2,平均(3.57±0.29) cm2;其中皮肤癌前病变中日光性角化病17例,日光性唇炎5例,鲍恩病8例;浅表皮肤肿瘤中鳞状细胞癌13例,恶性色素瘤8例,基底细胞癌15例。观察组患者中男性32例,女性34例;年龄42~72岁,平均(67.09±2.87)岁,病程16~43 个月,平均(33.07±5.79)个月;BMI 20~28 kg/m2,平均(22.19±1.34) kg/m2;皮损面积 0.79~4.11 cm2,平均(3.58±0.24) cm2;其中皮肤癌前病变中日光性角化病15例,日光性唇炎5例,鲍恩病9例;浅表皮肤肿瘤中鳞状细胞癌15例,恶性色素瘤7例,基底细胞癌15例。两组患者一般资料比较,差异无统计学意义(P>0.05),可进行组间对比。诊断标准:参照《普通外科肿瘤诊治手册》[4]中的相关诊断标准,且经组织病理学检查确定为皮肤癌前病变或浅表皮肤肿瘤。纳入标准:符合上述诊断标准且经确诊者;对ALA-PDT疗法和手术疗法耐受者;未出现远端转移者;入组前未接受过治疗者等。排除标准:存在光敏性疾病或对光敏剂过敏者;存在严重免疫系统疾病者;合并精神疾病者;合并其他恶性肿瘤者等。本研究已获得院内医学伦理委员会批准,且患者及其家属均对本研究知情,并自愿签署知情同意书。
1.2 治疗方法 对照组患者接受常规手术治疗,在病灶部位采用2%的利多卡因进行局部麻醉,将皮肤、脂肪等逐层切开,随后切除病变组织及周围3 mm的正常组织,后对切口处进行彻底止血,若患者皮损处较小,可直接缝合切口;若皮损处较大,可采用植皮或皮瓣移植后缝合切口[5]。观察组患者行ALA-PDT治疗,常规清洁消毒皮损处后,根据皮损大小将盐酸氨酮戊酸外用散(上海复旦张江生物医药股份有限公司,国药准字H20070027,规格:118 mg)加入注射用水溶解配制成浓度为20%的药液,然后注入敷药棉片中敷于病变处,并用纱布覆盖后固定,于约3 h后摘下棉片,清除分泌物与剩余药液,采用半导体激光治疗仪(武汉金莱特光电子有限公司,型号:JLTMD500B)进行光动力治疗,输出功率100 mW/cm2,输出波长为635 nm,照射部位激光能量密度为80~100 J/cm2,30 min/次,照射区域为皮损和周边0.5~1 cm区域,若为多发或面积较大的皮损处,可采用多个光斑进行照射。每次治疗时间间隔约1周,根据患者皮损厚薄、深浅情况进行至少5次的ALA-PDT治疗。治疗后保持伤口干净,避免感染,治疗结束后进行48~72 h的冷敷处理以减少灼烧感。两组患者均于治疗后每个月定期随访1次,观察患者的临床表现、组织病理变化、不良反应和复发情况等,均随访1年。
1.3 观察指标 ①对比两组患者治疗后的临床效果,组织病理学检查结果提示无原有病理改变,且皮损痊愈,色素减退则视为完全缓解;无原有病理改变,皮损面积缩小50%~99%,色素较之前有所减退则视为部分缓解;组织病理学检查及色素沉着较之前无任何改变,且皮损面积缩小<50%则视为无效;皮损未痊愈或皮损继续扩大,且癌细胞发生转移,色素沉着加重则视为进展[6]。治疗总有效率=(完全缓解+部分缓解)例数/总例数×100%。②对比两组患者治疗费用。③对比两组患者治疗前后血清胚胎成形素(Nodal)、转录中介因子1-γ(TIF1-γ)水平,分别于治疗前后抽取患者空腹静脉血3 mL,离心(3 000 r/min转速,10 min)后取血清,采用酶联免疫吸附实验法对其检测。④对比两组患者不良反应发生情况,包括疼痛、局部水肿、糜烂、瘢痕等。⑤对比两组患者随访1年内的复发情况。
1.4 统计学方法 采用SPSS 21.0统计软件分析数据,计数资料以[ 例(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床效果 治疗后,对照组患者治疗总有效率为87.88%,观察组为92.42%,组间比较,差异无统计学意义(P>0.05),见表 1。
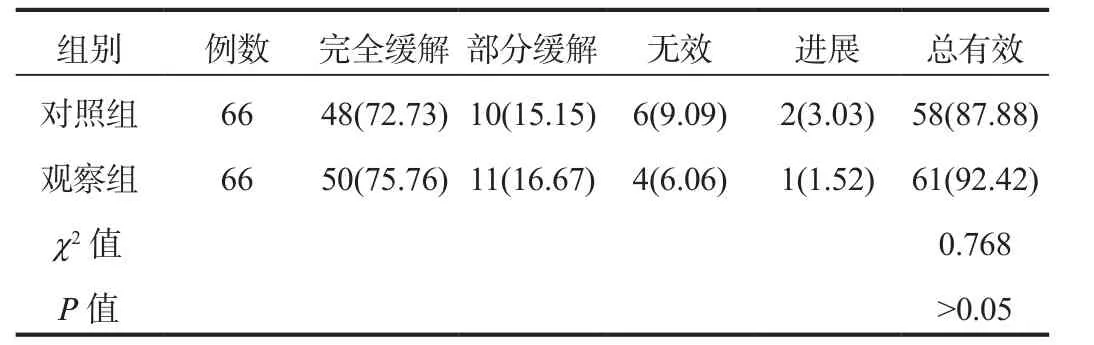
表1 两组患者临床效果比较[ 例(%)]
2.2 治疗费用 对照组患者治疗费用为(1 731.42±495.35)元,观察组为(1 104.27±208.51)元,经对比,观察组患者治疗费用显著低于对照组,差异有统计学意义(t= 9.480,P<0.05)。
2.3 血清Nodal、TIF-1水平 与治疗前比,治疗后两组患者血清Nodal、TIF1-γ水平均显著降低,但组间比较,差异均无统计学意义(均P>0.05),见表2。
表2 两组患者血清Nodal、TIF-1水平比较( ±s , pg/mL)
注:与治疗前比,*P<0.05。Nodal:胚胎成形素;TIF1-γ:转录中介因子1-γ。
组别 例数 N o d a l T I F 1-γ治疗前 治疗后 治疗前 治疗后对照组 6 6 1 2.3 7±2.0 5 2.7 0±0.5 1* 1 4.2 3±2.3 1 3.2 2±0.7 9*观察组 6 6 1 2.2 1±1.9 8 2.5 3±0.5 7* 1 4.1 7±2.1 4 3.1 1±0.2 6*t值 0.4 5 6 1.8 0 6 0.1 5 5 1.0 7 4 P值 >0.0 5 >0.0 5 >0.0 5 >0.0 5
2.4 不良反应 对照组患者不良反应总发生率为42.42%,观察组为21.21%,经比较,观察组患者不良反应总发生率显著低于对照组,差异有统计学意义(P<0.05),见表3。
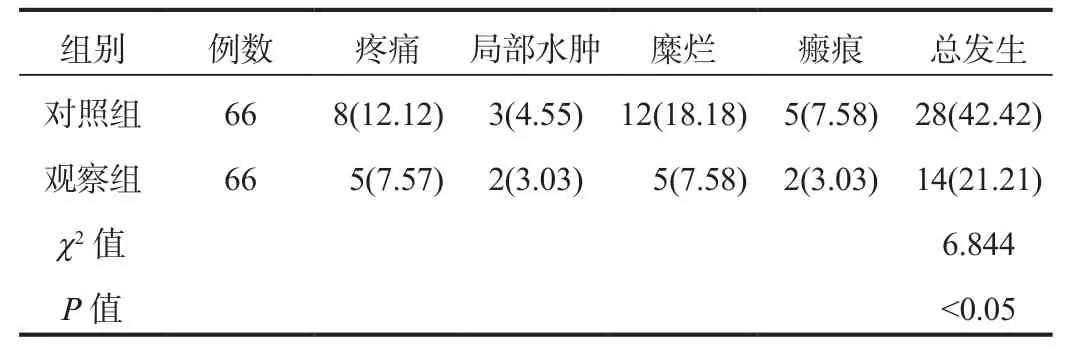
表3 两组患者不良反应发生情况比较[ 例(%)]
2.5 复发情况 对照组患者术后随访1年内复发5例,占比8.62%(5/58),观察组患者治疗后随访1年内复发4例,占比6.56%(4/61),两组患者总复发率经比较,差异无统计学意义(χ2= 0.006,P>0.05)。
2.6 典型病例分析 患者男,62岁,经病理学检查为日光性角化病,病程21个月,经ALA-PDT治疗后6个月,皮损得到完全缓解,且未留下后遗症,见图1-A、图1-B。

图1 日光性角化病患者经ALA-PDT治疗前后图片
3 讨论
受大气环境污染加重及臭氧层破坏等社会问题的影响,到达地球表面的紫外线强度正逐年增强,进而导致皮肤癌等皮肤疾病的发病率也在逐年升高[7]。皮肤癌若能在早期发现并给予及时治疗,其恢复效果较好,所以对皮肤癌前病变进行及时干预尤为重要;而浅表型皮肤癌是发生在表皮或附属器细胞的一类恶性肿瘤,可进一步浸润转移至深层组织,好发于颜面部,严重影响患者身心健康。手术、放化疗为皮肤癌前病变与皮肤浅表肿瘤的传统治疗手段,效果显著,但存在创伤大、不能解决复发问题及患者耐受性不佳等缺陷[8]。
ALA-PDT疗法作为一种较为新颖的抗肿瘤治疗手段,主要是通过局部药敷光敏药物,利用特定波长照射肿瘤部位,使选择性聚集在肿瘤组织的光敏药物活化,从而引发光化学反应破坏病灶,不仅临床治疗的效果显著,还不会影响正常皮肤组织,具有创伤小、恢复快的特点[9-10]。而本研究中所使用的氨基酮戊酸是一种具有较强光敏效应的光敏剂,是体内血红蛋白合成过程的前身产物,外源性应用氨基酮戊酸,使其进入人体后,再通过固定波长的光源照射该部位,从而被恶性肿瘤细胞或生长速度快的细胞选择性吸收,并在细胞内转化为原卟啉Ⅸ等卟啉类物质,进而诱导癌细胞凋亡[11]。本研究中,对照组和观察组患者接受治疗后总有效率分别为87.88%、92.42%,组间比较,差异无统计学意义。但观察组患者治疗费用显著低于对照组,表明ALA-PDT疗法在皮肤癌前病变及浅表皮肤肿瘤中的治疗效果显著,与手术治疗效果相当,且其治疗费用更低,更易被患者接受。
研究表明,转化生长因子 -β(TGF-β)超家族信号通路在肿瘤的发生、发展过程中起着双面性的特点,在肿瘤早期可阻滞细胞增生,诱导细胞凋亡,而在晚期可导致这种阻滞增殖作用形成耐受性,使得肿瘤侵袭与转移能力增强;Nodal作为TGF-β超家族中的重要成员,近年来在多种恶性肿瘤中被检测出来,进而证实了其与恶性肿瘤发展程度呈正相关;TIF1-γ是TGF-β信号通路中的一个辅助因子,可通过降低Smad4分子的活性,下调TGF-β通路中抗细胞增生相关基因的表达,解除该通路抗细胞增生的作用,进而导致肿瘤的发生[12]。袁超等[13]研究中,通过观察ALA-PDT治疗浅表皮肤肿瘤效果发现,治疗后患者的血清Nodal、TIF-1含量均显著降低,其认为可能是与氨基酮戊酸进入人体内后可选择性抑制增生活跃的细胞因子的释放,进而降低血清Nodal、TIF1-γ因子水平在患者体内的高表达状态有关。本研究结果发现,治疗后两组患者血清Nodal、TIF1-γ水平均显著降低,但组间比较,差异均无统计学意义,进而提示了ALA-PDT疗法与手术治疗均可有效抑制皮肤癌前病变及浅表皮肤肿瘤患者肿瘤发展,但鉴于目前临床研究较少,且本研究仅纳入本院患者,存在一定的局限性,故还需后续研究进一步证实。
本研究同时还关注了两组患者的不良反应与复发情况,发现观察组患者不良反应总发生率显著低于对照组,可能是由于相较于手术治疗,ALA-PDT具有创伤小、组织选择性良好的优势,进而避免了术后手术切口感染所带来的糜烂、水肿等不良反应的发生。且两组患者总复发率经比较,差异无统计学意义,这可能是由于ALA-PDT是通过光动力的杀伤性来破坏肿瘤细胞的DNA结构,同时还可抑制酶的生物活性和细胞膜的转运,对微血管内皮细胞也有一定的破坏作用,进而发挥治疗效果;此外,光敏剂的进入,可在患者体内产生单线态氧等活性氧物质,可破坏目标组织,引起异常增生细胞坏死或凋亡,从而抑制皮肤癌的增殖,进而避免其复发。
综上,ALA-PDT疗法在皮肤癌前病变及浅表皮肤肿瘤的临床治疗中取得了显著的疗效,可在抑制肿瘤发展与避免复发的同时,降低不良事件的发生;此外,其治疗费用更低,因此更易被患者所接受。但需注意的是,当前对于ALA-PDT与手术对比治疗皮肤癌前病变及浅表皮肤肿瘤的相关研究较少,且本研究仅纳入本院内患者,结果仍存在一定的局限性,还待临床在本研究结果的基础上进一步深入研究以证实该结论。
