甲状腺自身抗体水平与妊娠期亚临床甲状腺功能减退的关系研究
2022-05-12谭浩玲许军生
谭浩玲,李 乔,许军生
(高州市人民医院检验科,广东 茂名 525232)
亚临床甲状腺功能减退是指人体血清中的甲状腺激素含量过低,临床表现为皮肤干燥、记忆力下降、反应迟钝、畏寒、声音嘶哑等症状,发病后会对胎儿智力、生长发育产生影响,同时增加流产、早产的发生风险,严重威胁母婴健康。因此,妊娠期亚临床甲状腺功能减退的早期诊断对孕妇的后期治疗具有重要意义。促甲状腺激素(TSH)的主要功能是控制、调节甲状腺的活动,其水平升高会造成垂体释放过多促甲状腺素,导致甲状腺功能减退病情恶化。游离三碘甲腺原氨酸(FT3)、游离甲状腺素(FT4)是循环血中甲状腺激素的活性部分,总四碘甲腺原氨酸(TT4)、总三碘甲腺原氨酸(TT3)是发挥生物活性的甲状腺激素,均是反映甲状腺功能的敏感指标,同时在血液中保持相对稳定的状态[1]。甲状腺过氧化物酶抗体(TPOAb)是自身免疫性甲状腺疾病的标志物,其水平升高,具有抑制甲状腺素合成的不良作用,可导致甲状腺功能受损;甲状腺球蛋白抗体(TGAb)是自身免疫性甲状腺疾病中常见的自身抗体,与甲状腺组织损伤关系密切,其水平异常可对孕妇的甲状腺分泌功能造成一定的影响[2]。碘是促进人体合成甲状腺激素的重要微量元素,长期碘摄入过多或过少均会影响甲状腺功能,导致甲状腺疾病发生。基于此,本研究旨在探讨妊娠期亚临床甲状腺功能减退孕妇甲状腺激素、甲状腺自身抗体水平的变化,并分析甲状腺功能与甲状腺自身抗体水平的关系,为妊娠期亚临床甲状腺功能减退孕妇的防治提供参考,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析高州市人民医院2019年6月至2021年9月收治的80例妊娠期亚临床甲状腺功能减退孕妇的临床资料,将其作为妊娠期亚临床甲状腺功能减退组,其中年龄21~42岁,平均(31.04±2.27)岁;体质量指数(BMI)22~29 kg/m2,平均(24.33±1.62) kg/m2;孕周8~15周,平均(12.43±2.24)周。另回顾性分析同期于高州市人民医院进行孕检的30例甲状腺功能正常孕妇的孕检资料,将其作为健康组,其中年龄21~40岁,平均(30.92±2.66)岁;BMI 23~29 kg/m2,平均(25.56±1.82) kg/m2;孕周 9~15 周,平均(12.52±2.17)周。两组孕妇年龄、BMI、孕周等一般资料比较,差异无统计学意义(P>0.05),组间可进行对比分析。纳入标准:妊娠期亚临床甲状腺功能减退组孕妇符合《妊娠和产后甲状腺疾病诊治指南》[3]中的相关诊断标准:血清TSH水平高于正常值 [0.1~2.5 mIU/L(1~12 周),0.2~3.0 mIU/L(12周 < TSH ≤ 28 周),0.3~3.0 mIU/L(>28 周)],而 FT4 在正常范围(9~19.05 pmol/L)者;单胎妊娠者;无代谢综合征病史者;无过敏反应者等。排除标准:近半年内使用过甲状腺、免疫抑制剂及雌激素药物者;有严重免疫系统疾病或感染性疾病者;合并其他妊娠期疾病者等。此项研究已通过高州市人民医院医学伦理委员会审核并批准实施。
1.2 研究方法 分别采集两组孕妇空腹静脉血4 mL,通过离心(转速3 000 r/min,时间10 min)取血清后待测,采用化学发光免疫法测定血清TSH、FT4、FT3、TT4、TT3水平,采用全自动电化学发光分析仪检测血清TPOAb、TGAb水平;采集两组孕妇晨尿10 mL,采用全自动生化分析仪检测尿碘水平。
1.3 观察指标 ①比较两组孕妇碘营养状态,包括碘缺乏(<100 μg/L)、碘适量(100~199 μg/L)、碘超量(200~299 μg/L)、碘过量(≥ 300 μg/L)[4]。②比较两组孕妇血清 TSH、FT4、FT3、TT4、TT3、TPOAb、TGAb 水平。③比较两组孕妇甲状腺自身抗体阳性率,包括血清TPOAb和TGAb阳性率,其中TPOAb水平≥ 60 U/mL为阳性,TGAb水平≥ 115 U/mL为阳性[5]。④采用Pearson相关系数法分析甲状腺功能指标与自身抗体水平的相关性。
1.4 统计学方法 应用SPSS 22.0统计软件分析数据,计数资料以[ 例(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验;采用Pearson相关系数法分析甲状腺功能指标和甲状腺自身抗体的相关性。以P<0.05为差异有统计学意义。
2 结果
2.1 碘营养状态 妊娠期亚临床甲状腺功能减退组碘缺乏、碘过量的孕妇占比均显著高于健康组,碘适量的占比显著低于健康组,差异均有统计学意义(均P<0.05);两组碘超量的孕妇占比比较,差异无统计学意义(P>0.05),见表1。

表1 两组孕妇碘营养状态比较[ 例(%)]
2.2 甲状腺功能水平 妊娠期亚临床甲状腺功能减退组孕妇血清TSH水平显著高于健康组,血清FT4、FT3、TT4、TT3水平均显著低于健康组,差异均有统计学意义(均P<0.05),见表 2。
表2 两组孕妇甲状腺功能水平比较(±s)
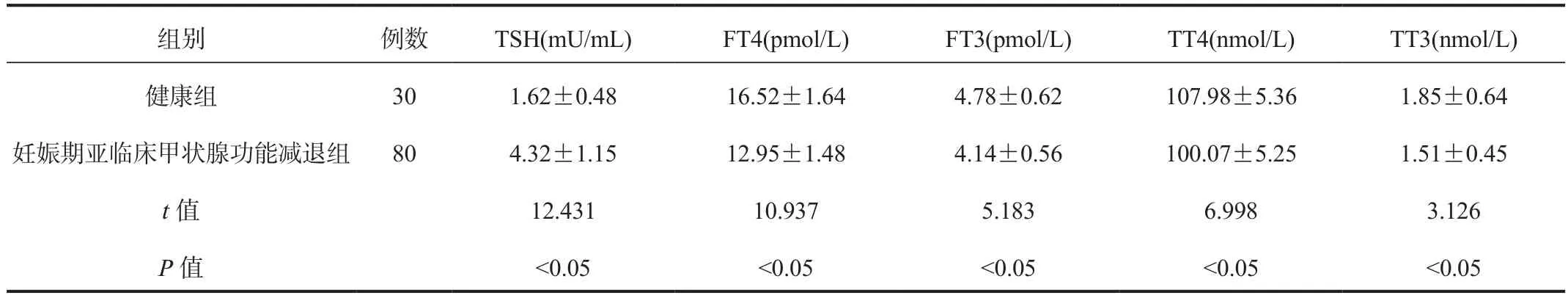
表2 两组孕妇甲状腺功能水平比较(±s)
注:TSH:促甲状腺激素;FT4:游离甲状腺素;FT3:游离三碘甲腺原氨酸;TT4:总四碘甲腺原氨酸;TT3:总三碘甲腺原氨酸;TPOAb:甲状腺过氧化物酶抗体;TGAb:甲状腺球蛋白抗体。
组别 例数 TSH(mU/mL) FT4(pmol/L) FT3(pmol/L) TT4(nmol/L) TT3(nmol/L)健康组 30 1.62±0.48 16.52±1.64 4.78±0.62 107.98±5.36 1.85±0.64妊娠期亚临床甲状腺功能减退组 80 4.32±1.15 12.95±1.48 4.14±0.56 100.07±5.25 1.51±0.45 t值 12.431 10.937 5.183 6.998 3.126 P值 <0.05 <0.05 <0.05 <0.05 <0.05
2.3 甲状腺自身抗体水平和阳性情况 妊娠期亚临床甲状腺功能减退组孕妇血清TPOAb、TGAb水平及TPOAb、TGAb阳性率均显著高于健康组,差异均有统计学意义(均P<0.05),见表 3。
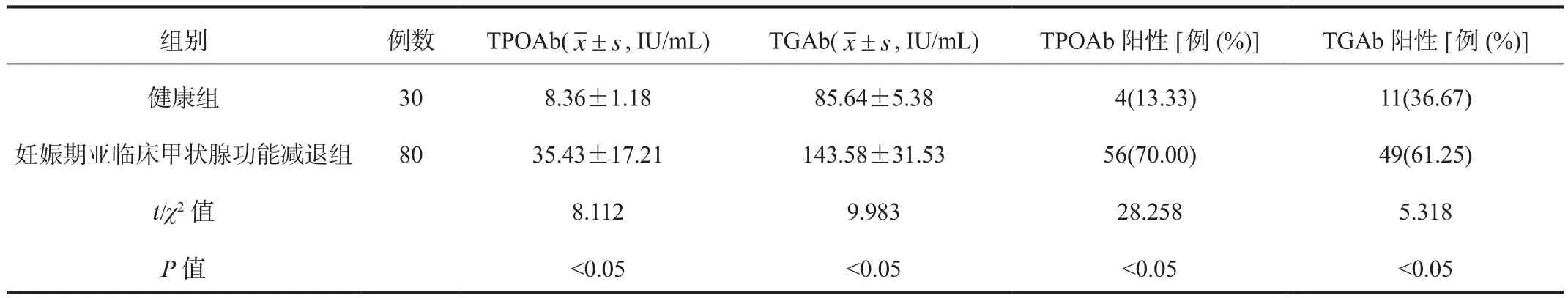
表3 两组孕妇甲状腺自身抗体水平和阳性情况比较
2.4 相关性 经Pearson相关系数法分析显示,妊娠期亚临床甲状腺功能减退组孕妇血清TSH水平与血清TPOAb、TGAb水平均呈正相关(r = 0.798、0.474),血清FT4水平与血清TPOAb呈负相关,差异均有统计学意义(r =-0.162,均P<0.05),见表 4。
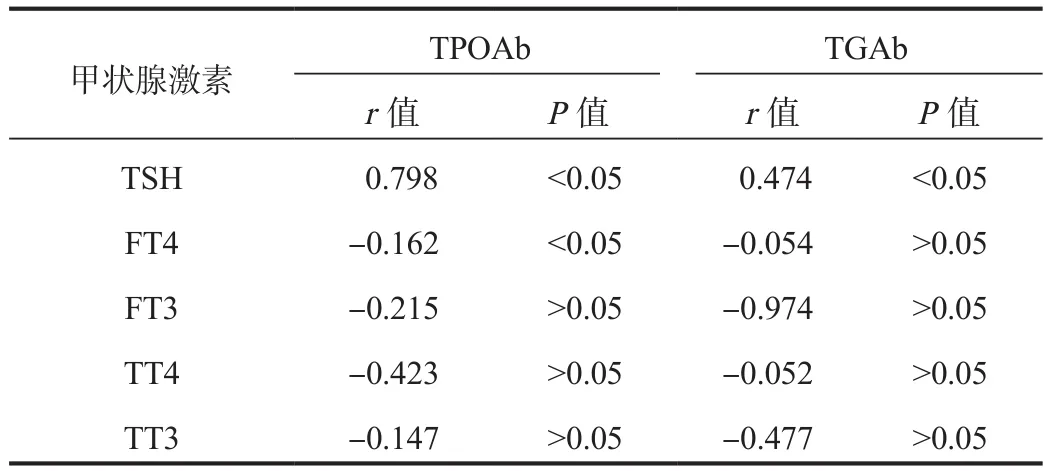
表4 甲状腺功能与甲状腺自身抗体的相关性分析
3 讨论
处于妊娠期的妇女,由于胎盘会大量分泌激素,使孕妇处于应激状态,导致其免疫状态发生变化,从而对甲状腺激素的产生和代谢产生一定的影响。相关研究表明,多数发生妊娠期甲状腺功能减退的孕妇与其自身免疫状况密切相关[6];此外,甲状腺疾病家族病史、高龄孕妇等因素均可对其发病产生影响。甲状腺激素是胎儿正常生长发育的关键激素,当母体甲状腺激素分泌异常时,可对胎盘的生长产生影响,进而导致胎儿出现四肢畸形、智力发育障碍等情况,给孕妇家庭与社会带来沉重的负担。
碘缺乏或过量均可导致亚临床甲状腺功能减退;受妊娠影响,孕妇肾血流量增加和肾小球滤过导致碘清除增加,机体对碘与甲状腺激素的消耗和需求增加,因此需要更多的碘以满足产妇碘营养水平;同时乳腺也可以浓聚碘,且碘可随乳汁分泌,妊娠期及哺乳期发达的乳腺腺泡及旺盛的乳汁分泌,增加了母体的碘需求量[7]。本研究结果显示,妊娠期亚临床甲状腺功能减退组碘缺乏、碘过量的孕妇占比高于健康组,碘适量的孕妇占比低于健康组,提示在妊娠期亚临床甲状腺功能减退孕妇中,碘缺乏与碘过量的情况较为严重,临床应针对妊娠期孕妇严密检测碘含量,并针对性控制碘的摄取量。
TSH是垂体前叶分泌的激素之一,主要作用于甲状腺细胞的增殖、甲状腺血液供应及甲状腺激素的合成、释放,可调节、控制甲状腺的活动;甲状腺产生激素其实是脑垂体反馈回路的一部分,其通过垂体感知血液中的甲状腺激素水平,随后释放特殊信号,刺激甲状腺释放更多激素,当TSH处于高水平时表示机体甲状腺功能低下,从而产生甲状腺功能减退症[8]。FT3是由甲状腺合成和释放入血,可调节生长发育,参与能量和三大物质代谢的重要激素;FT4是甲状腺滤泡分泌的一种激素成分,其主要功能是促进人体的新陈代谢,维持人体正常的生长发育,两者水平降低多见于甲状腺功能减退。TT3参与蛋白质、糖脂的代谢,TT4是构成下丘脑 - 垂体前叶 - 甲状腺调节系统完整性不可缺少的成分,两项指标均是评估甲状腺功能的重要指标,但在妊娠期间,孕妇体内甲状腺激素分泌旺盛,可能会导致TT4、TT3水平降低,此时需全面评估孕妇各项甲状腺功能。本研究结果显示,妊娠期亚临床甲状腺功能减退组孕妇血清TSH水平显著高于健康组,血清FT4、FT3、TT4、TT3水平显著低于健康组,提示血清TSH在妊娠期亚临床甲状腺功能减退孕妇体内处于高水平,血清FT4、FT3、TT4、TT3在妊娠期亚临床甲状腺功能减退孕妇体内处于低水平,可作为临床妊娠期亚临床甲状腺功能减退孕妇的诊疗指标。
TPOAb属于甲状腺自身抗体之一,是在甲状腺合成过程当中重要的酶,通过激活补体和抗体依赖性细胞的细胞毒性作用破坏甲状腺功能,临床中对其进行检测可用于评估淋巴细胞浸润程度,其水平升高提示甲状腺功能损伤,可导致甲状腺功能减退症的发生;TGAb可通过与甲状腺球蛋白结合,在Fc受体与结合的抗体相互作用下,激活自然杀伤细胞,攻击靶细胞,加重甲状腺细胞的损坏程度,促进病情进展[9]。TPOAb是甲状腺微粒体产生的抗体,TGAb是甲状腺滤泡中的甲状腺球蛋白进入血液后产生的抗体,两者均属于甲状腺自身抗体,前者水平升高可激活补体,使T淋巴细胞产生不良作用,同时诱导杀伤性T细胞破坏甲状腺滤泡;后者在甲状腺内积聚到一定水平时,可诱发全身蛋白水解,破坏甲状腺滤泡功能,引发多组织炎症反应,形成恶性循环,加重病情[10]。本研究中,妊娠期亚临床甲状腺功能减退组孕妇血清TPOAb、TGAb水平及TPOAb、TGAb阳性率均显著高于健康组,提示TPOAb、TGAb在监测妊娠期亚临床甲状腺功能减退中的具有重要作用。
甲状腺过氧化物酶是甲状腺微粒体的主要抗原成分,在机体合成甲状腺激素过程中发挥关键作用,对机体合成甲状腺产生直接影响;而TPOAb、TGAb水平升高可抑制甲状腺过氧化物酶活性,进而破坏机体甲状腺激素水平稳定,引起甲状腺疾病。甲状腺激素产生于甲状腺滤泡细胞,以游离形式存在于血循环中,部分可与血浆中的蛋白部分结合,但结合的部分不具备生物活性,无法反映甲状腺状态,小部分不与蛋白质结合,称为FT3、FT4,两者水平不受甲状腺结合球蛋白水平的影响,对甲状腺功能状态反映较准确,是诊断甲状腺功能减退症的灵敏指标,其水平异常提示机体出现甲状腺功能障碍[11]。TSH是机体发挥甲状腺激素生理作用的调节机制,是甲状腺生成、分泌的关键环节,甲状腺激素浓度变化,可引起其水平发生显著变化,女性妊娠期时,脑垂体分泌功能出现改变,TSH水平升高,引起甲状腺组织增生,亚临床甲状腺功能减退发生风险增加[12]。本研究结果显示,妊娠期亚临床甲状腺功能减退组孕妇血清TSH水平与血清TPOAb、TGAb水平均呈正相关,血清FT4水平与血清TPOAb呈负相关,表明随着血清TPOAb、TGAb水平的升高,血清TSH水平随之升高,血清FT4水平随之降低,进而使病情加重。
综上,碘缺乏与碘过量是诱发孕妇亚临床甲状腺功能减退的重要因素,血清TSH、FT3、TT4、TT3、TPOAb、TGAb水平在妊娠期亚临床甲状腺功能减退孕妇体内均呈高表达,且血清TSH水平与血清TPOAb、TGAb水平均呈正相关,血清FT4水平与血清TPOAb水平呈负相关,临床中可通过检测孕妇甲状腺激素和甲状腺自身抗体、尿碘的水平变化,辅助制定有效的防治措施。但本研究选取的样本量较少,故其具有一定的局限性,可进一步进行多中心、大样本量的深入研究。
