甲状腺激素TSH、T3、T4、FT3、FT4水平检验在妊娠早期中的临床意义
2022-05-12王鸿雁
罗 微,王鸿雁
(1.吉林市人民医院检验科;2.吉林市人民医院妇产科,吉林 吉林 132001)
甲状腺激素参与妊娠期孕妇机体发育和各器官代谢的调节,是促进胎儿健康发育不可或缺的调控激素之一,且可直接参与胎盘发育的全过程。其中促甲状腺激素(TSH)与绒毛膜促性腺素有着相同的α、β亚单位,可与甲状腺素受体相结合,从而使得孕妇的甲状腺素分泌增加;且在妊娠早期,孕妇的雌激素水平升高,刺激肝脏甲状腺素结合球蛋白分泌增加,这种现象持续整个妊娠过程,胎盘Ⅲ型脱碘酶的活性增强,促使孕妇体内的Ⅲ型5'- 脱碘酶水平不断提高,促使甲状腺素(T4)转化成三碘甲状腺原氨酸(T3),TSH水平也随着孕周的增加而逐渐升高[1-2]。研究表明,妊娠期甲状腺疾病可增加孕妇流产、早产、胎盘早剥、新生儿呼吸窘迫综合征、先兆子痫等的发生风险,且妊娠期合并症与妊娠结局存在一定的相关性[3]。近年来,人们也越来越重视妊娠期甲状腺功能的筛查,甲状腺相关疾病的诊断和早期处理,这对于保障母婴健康有着重要的临床意义。基于此,本研究旨在探讨血清TSH、T3、T4、游离三碘甲腺原氨酸(FT3)、游离甲状腺素(FT4)检验在妊娠早期孕妇中的应用价值,分析妊娠早期孕妇的甲状腺激素变化,并对比不同甲状腺功能孕妇妊娠期合并症与分娩结局情况,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2020年9月于吉林市人民医院进行健康产检的120例妊娠早期(孕4~12周)孕妇,将其作为试验组,另选取同期体检的120例非妊娠育龄期女性,将其作为健康对照组。健康对照组研究对象年龄23~34岁,平均(27.91±2.62)岁。试验组孕妇年龄24~33岁,平均(27.69±2.54)岁;孕周4~12周,平均(9.23±1.45)周。两组研究对象年龄经比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:试验组孕妇均为单胎妊娠者;近1个月内未服用过影响甲状腺功能的药物者;无甲状腺病史者等。排除标准:既往有早产、自然流产、低体质量儿分娩史者;合并高血压、糖尿病、心脏病、自身免疫性疾病者;既往有甲状腺肿、头颈部放射史、甲状腺手术史者等。本研究经吉林市人民医院医学伦理委员会审核批准,所有研究对象及其家属均签署知情同意书。
1.2 研究方法
1.2.1 检测方法 采集所有研究对象晨起空腹外周静脉血3 mL,待血液完全凝集后,离心(转速为3 000 r/min,时间10 min)取血清,使用全自动化学发光免疫分析仪检测血清 TSH、T3、T4、FT3、FT4 水平。
1.2.2 分组方法 将试验组孕妇根据甲状腺功能五项的检测结果分为甲状腺功能正常组(76例)、甲状腺功能减退组(30例)及甲状腺功能亢进组(14例)。其中TSH正常值为 0.34~5.60 mU/L;T3 正常值为 1.3~3.1 nmol/L;T4 正常值为 66~181 nmol/L;FT3 正常值为 3.85~6.01 pmol/L;FT4正常值为7.46~21.11 pmol/L。妊娠期甲状腺功能减退表现为TSH水平升高,T3、T4、FT3、FT4水平降低;而甲状腺功能亢进表现为TSH水平降低,T3、T4、FT3、FT4水平升高[4]。
1.2.3 随访 定期跟踪随访试验组孕妇至胎儿分娩,1次/月,期间统计孕妇的妊娠期身体状况与胎儿娩出后的新生儿健康状况。
1.3 观察指标 ①比较试验组和健康对照组研究对象的甲状腺激素指标水平。②比较甲状腺功能正常组、甲状腺功能减退组及甲状腺功能亢进组孕妇的甲状腺激素水平。③跟踪随访试验组孕妇至分娩,比较3组孕妇的妊娠期合并症发生率,包括妊娠期糖尿病、妊娠期高血压及妊娠期贫血等。④随访结束后,观察并比较3组孕妇的不良妊娠结局发生情况,包括早产、先兆子痫、低体质量儿、新生儿呼吸窘迫综合征等。
1.4 统计学方法 应用SPSS 23.0统计软件分析数据,计数资料和计量资料分别以[ 例(%)]、(±s)表示,两组间比较分别采用χ2、t检验,多组间计量资料比较采用重复测量方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 甲状腺激素水平 试验组孕妇血清TSH水平均显著低于健康对照组,血清T3、T4、FT3水平均显著高于健康对照组,差异均有统计学意义(均P<0.05);而两组研究对象FT4水平经比较,差异无统计学意义(P>0.05),见表1。
表1 两组研究对象甲状腺激素水平比较(±s)

表1 两组研究对象甲状腺激素水平比较(±s)
注:TSH:促甲状腺素;T3:甲状腺原氨酸;T4:甲状腺素;FT3:游离三碘甲腺原氨酸;FT4:游离甲状腺素。
组别 例数 TSH(mIU/L) T3(nmol/L) T4(nmol/L) FT3(pmol/L) FT4(pmol/L)健康对照组 120 2.17±0.44 1.45±0.21 78.46±5.23 4.89±0.48 15.67±1.35试验组 120 1.59±0.24 1.87±0.23 130.21±13.59 5.30±0.34 15.56±1.24 t值 12.677 14.773 38.931 7.635 0.657 P值 <0.05 <0.05 <0.05 <0.05 >0.05
2.2 3组孕妇甲状腺激素水平 与甲状腺功能正常组比,甲状腺功能亢进组孕妇的血清TSH与甲状腺功能减退组的血清T3、T4、FT3、FT4水平均显著降低;而甲状腺功能减退组孕妇的血清TSH与甲状腺功能亢进组的血清T3、T4、FT3、FT4水平均显著升高,差异均有统计学意义(均P<0.05),见表 2。
表2 3组孕妇甲状腺激素水平比较(±s)

表2 3组孕妇甲状腺激素水平比较(±s)
注:与甲状腺功能正常组比,*P<0.05;与甲状腺功能减退组比,#P<0.05。
组别 例数 TSH(mIU/L) T3(nmol/L) T4(nmol/L) FT3(pmol/L) FT4(pmol/L)甲状腺功能正常组 76 1.60±0.21 2.71±0.34 121.42±11.36 4.56±1.30 18.23±2.98甲状腺功能减退组 30 3.01±0.16* 1.05±0.21* 73.41±13.89* 3.09±0.63* 14.43±3.67*甲状腺功能亢进组 14 0.51±0.12*# 4.91±0.31*# 179.25±15.63*# 11.83±2.39*# 46.76±5.56*#F值 968.995 770.128 357.205 213.898 447.213 P值 <0.05 <0.05 <0.05 <0.05 <0.05
2.3 3组孕妇妊娠期合并症 与甲状腺功能正常组比,甲状腺功能减退组孕妇的妊娠期糖尿病、妊娠期高血压及妊娠期贫血的发生率均显著升高,差异均有统计学意义(均P<0.05);而甲状腺功能亢进组与其他两组的各项妊娠期合并症发生率比较,差异均无统计学意义(均P>0.05),见表3。
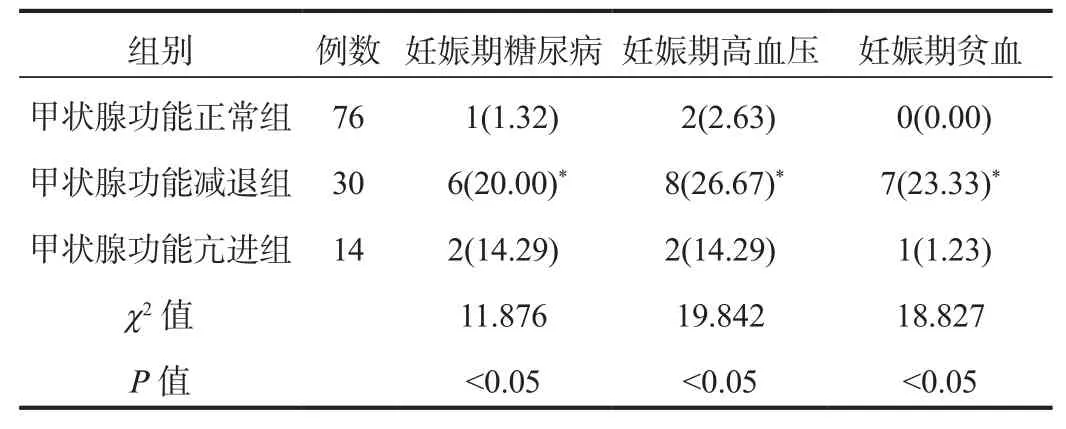
表3 3组孕妇妊娠期合并症发生率比较[ 例(%)]
2.4 3组孕妇妊娠结局 与甲状腺功能正常组比,甲状腺功能减退组孕妇的早产、先兆子痫、低体质量儿及新生儿呼吸窘迫综合征的发生率均显著升高,差异均有统计学意义(均P<0.05);而甲状腺功能亢进组与其他两组的各项妊娠结局发生率比较,差异均无统计学意义(均P>0.05),见表 4。
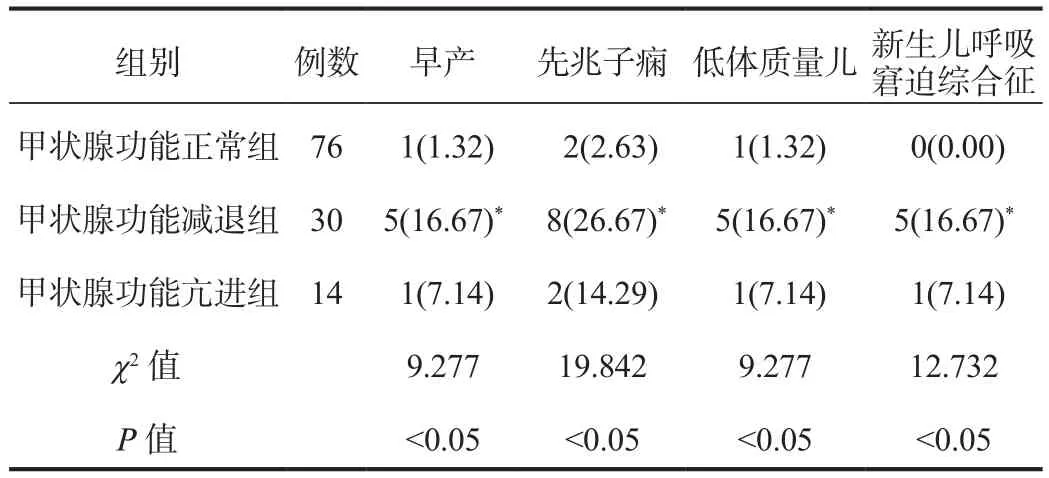
表4 3组孕妇妊娠结局比较[ 例(%)]
3 讨论
在整个妊娠过程中,孕妇机体会发生一系列的激素水平变化,导致妊娠期发生甲状腺功能亢进、甲状腺功能减退,以及其他代谢水平紊乱等。其中因甲状腺功能异常引起的甲状腺疾病是妊娠期的常见合并症之一,可引起早产、死胎、先天畸形、婴儿甲状腺功能障碍等,尤其是妊娠期合并甲状腺功能减退症可导致胎儿的大脑发育障碍,严重时可引起呆小症,因此,及时检测妊娠期妇女的甲状腺激素水平十分重要[5]。
甲状腺作为人体最大的分泌器官,其分泌的激素水平高低对机体成长发育有着重要的调节作用,其中TSH是甲状腺激素的刺激激素,其主要作用是促进甲状腺激素分泌的合成,而妊娠早期孕妇血清TSH水平明显降低,这可能是因为妊娠早期孕妇的血清人绒毛膜促性腺激素(HCG)水平升高所致,由于HCG与TSH有着相同的α- 亚单位,相似的β- 亚单位,因此HCG具有一定的促甲状腺作用,可刺激分泌更多的甲状腺激素,抑制TSH的分泌,最终导致血清TSH水平降低[6]。而在妊娠早期,尤其是甲状腺功能亢进的孕妇雄激素水平持续升高,可引起肝脏合成甲状腺素结合球蛋白(TBG)增多,经水解酶分解,导致无生物学活性的结合型T3、T4水平升高[7-8]。FT3、FT4具有生物活性,不与血浆蛋白相融合,主要由T3、T4分解产生,可穿越细胞膜在靶细胞中发挥作用,其水平的高低同样可反映甲状腺功能的异常,随着甲状腺功能亢进孕妇的血清T3、T4水平急剧升高,血清FT3与FT4水平也逐渐升高[9]。而当孕妇发生甲状腺功能减退时,雌二醇水平明显降低,通过雄激素垂体 - 下丘脑的正负反馈作用,导致代谢低下,进而降低了T3、T4、FT3、FT4的分泌。本研究中,试验组孕妇的血清TSH水平显著低于健康对照组,血清T3、T4、FT3显著高于健康对照组;与甲状腺功能正常组比,甲状腺功能亢进组的血清TSH与甲状腺功能减退组的血清T3、T4、FT3、FT4水平均显著降低;而甲状腺功能减退组的血清TSH与甲状腺功能亢进组的血清T3、T4、FT3、FT4水平均显著升高,提示通过联合检测甲状腺激素水平,可实现对妊娠早期孕妇甲状腺功能的评估,辅助临床判断疾病进展。
研究指出,甲状腺疾病是妊娠期常见的并发症,其中以甲状腺功能减退尤为常见,会严重威胁母婴安全[10]。本研究中,甲状腺功能减退组的各项妊娠期合并症与不良妊娠结局的孕妇占比均显著高于甲状腺功能正常组,提示在妊娠早期,甲状腺功能异常会增加妊娠期合并症与不良妊娠结局的发生,因此在妊娠期加强对孕妇甲状腺功能的检测,可及时发现甲状腺功能异常并进行干预,对于改善妊娠结局具有重要的临床意义。糖尿病作为高危妊娠的因素之一,其代谢过程十分复杂,对母体和胎儿均有较大危害,需引起临床重视。甲状腺激素是一种胰岛素对抗激素,对胰岛功能发挥着重要影响,当发生妊娠期甲状腺功能减退时,甲状腺激素水平降低,胰岛素的降解速度减缓,机体对胰岛素的敏感性增强,从而使得肠道葡萄糖吸收减缓,最终导致血糖水平升高[11-12]。在血糖水平上升的同时,妊娠期甲状腺功能减退孕妇的自身免疫会导致机体胰岛素抵抗现象的发生,进一步影响脂代谢,同时影响着下丘脑 - 垂体 - 靶腺轴环路激素的分泌,导致内分泌和自主神经功能紊乱,高血压与贫血的发生概率也随之升高[13]。当甲状腺功能减退时,可引起黄体生成不足或延迟,刺激颗粒细胞分泌孕酮,且此时机体处于高代谢状态,机体自身需求能量大大增加,HCG水平也呈高表达,促使肾素 - 血管紧张素 - 醛固酮系统和交感 - 去甲肾上腺素系统的分泌增加,导致流产、早产等不良事件发生,同时自身能量需求增大也会使胎盘、胎儿的能量供给减少,导致胎儿生长发育受限,增加新生儿窒息、低体质量儿等不良妊娠结局的发生风险[14]。
综上,通过检测血清TSH、T3、T4、FT3、FT4水平,可实现对妊娠早期孕妇甲状腺功能的评估,且可辅助临床判断疾病进展,对预防孕妇的不良妊娠结局有着重要的临床检测意义,值得临床推广与应用。
