1例血清CA199水平明显升高十二指肠旁胰腺炎的鉴别诊断及治疗
2022-05-05张悟李庆霞钱桂香刘岩刘娜
张悟,李庆霞,钱桂香,刘岩,刘娜
1 华北理工大学研究生院,河北唐山063210;2 河北省人民医院肿瘤科;3 中国科学技术大学生命科学学院;4 河北省人民医院消化内科
十二指肠旁胰腺炎(PP)是一种相对罕见的慢性胰腺炎,以十二指肠旁沟槽区即十二指肠”C”型环与胰头部之间的潜在腔隙的炎症为特征[1]。PP 曾被称为异位胰腺囊性营养不良、十二指肠旁壁囊肿、十二指肠壁胰腺错构瘤和肌腺瘤病。2004年ADSAY 和ZAMBONI 将该类疾病统一命名为“PP”[2]。PP 病因尚未完全明确,可能病因有副胰管流出道异常、先天性胰腺分裂、十二指肠壁内异位胰腺以及Bunner 腺增生等。PP 患者的临床表现多以上腹痛、餐后恶心、呕吐、体质量减轻、黄疸为主。肿瘤标志物明显升高的患者报道甚少,多为正常或轻度升高[3],因其缺乏特异性临床表现、发病部位特殊、发病率低、医师对其认识相对不足,使其极易误诊。本研究回顾性分析1 例血清糖类抗原199(CA199)明显升高PP 患者的临床资料,总结其有效鉴别诊断和治疗方法。
1 资料分析
患者男,32 岁,以“间断腹胀伴恶心、呕吐半月余,加重1周”为主诉,于2021年10月23日入院。患者饮酒后间断出现腹胀伴恶心、呕吐半月余,呕吐物为胃内容物,1 周前症状加重,无反酸烧心,无食欲不振、无乏力,无腹痛、腹泻,无发热、皮疹、关节痛。患者体质量较1 个月前下降约10 kg。既往无糖尿病、高血压等病史,有吸烟史10 余年,每日约40 支,有饮酒史10 余年,每日摄入乙醇100 g。查体:皮肤及黏膜未见黄染,胸前可见散在蜘蛛痣,可见肝掌。腹部无压痛、反跳痛,无腹部包块,肝脾胆囊未触及,移动性浊音阴性,肠鸣音正常。入院后化验凝血五项,甲功四项,血常规,降钙素原未见明显异常。血清肿瘤四项:癌胚抗原5.760 ng/mL,CA199 145.300 U/mL。 生 化 全 项:总 胆 红 素36.2 mmol/L,直接胆红素14.3 mmol/L,碱性磷酸酶202.9 U/L,r-谷氨酰胺转肽酶1 019.7 U/L,空腹血糖14.48 mmol/L。尿液分析全项:葡萄糖4+,酮体3+。IgG4 333(80~1 400)mg/L,C反应蛋白25.70 mg/L,糖化血红蛋白9.1%,血淀粉酶377 U/L。腹部CT平扫+增强提示PP 可能性大(图1),但尚不能排除胰腺癌可能。给予生长抑素250 μg/h 持续泵入抑制胰酶分泌,注射用谷胱甘肽1.2 g、异甘草酸钠镁注射液200 mg 静脉滴注日1 次保护肝功能,每天2次口服雷贝拉唑10 mg 抑酸,每天3 次口服依托必利50 mg 促进胃肠蠕动,患者症状减轻后,每天3 次口服米曲菌胰酶片24 mg 补充胰酶,并给予降糖,补液,消酮等治疗。期间患者间断腹痛,给予曲马多注射液100 mg 肌肉注射镇痛。治疗5 d 后患者病情稳定,复查血清肿瘤四项:癌胚抗原4.78 ng/mL,CA 199 59.82 U/mL。血淀粉酶151 U/L,空腹血糖4.53 mmol/L。行胃镜检查(图2),并取十二指肠降部活组织送病理(图3)。结合临床及实验室检查、影像学检查、病理结果,综合考虑PP。继续对症治疗2 周后(2021 年11 月11 日),血淀粉酶100 U/L,总胆红素19.3 mmol/L,碱性磷酸酶136.8 U/L,r-谷氨酰胺转肽酶405.9 U/L。患者腹痛减轻,无恶心,呕吐,病情平稳出院。嘱患者戒烟戒酒,清淡饮食,监测血糖,随访3 个月后,患者血清CA199 为14.29 U/mL,已完全恢复正常,各项指标稳定。

图1 患者的腹部CT平扫+增强扫描图像

图2 患者的高清胃镜图像
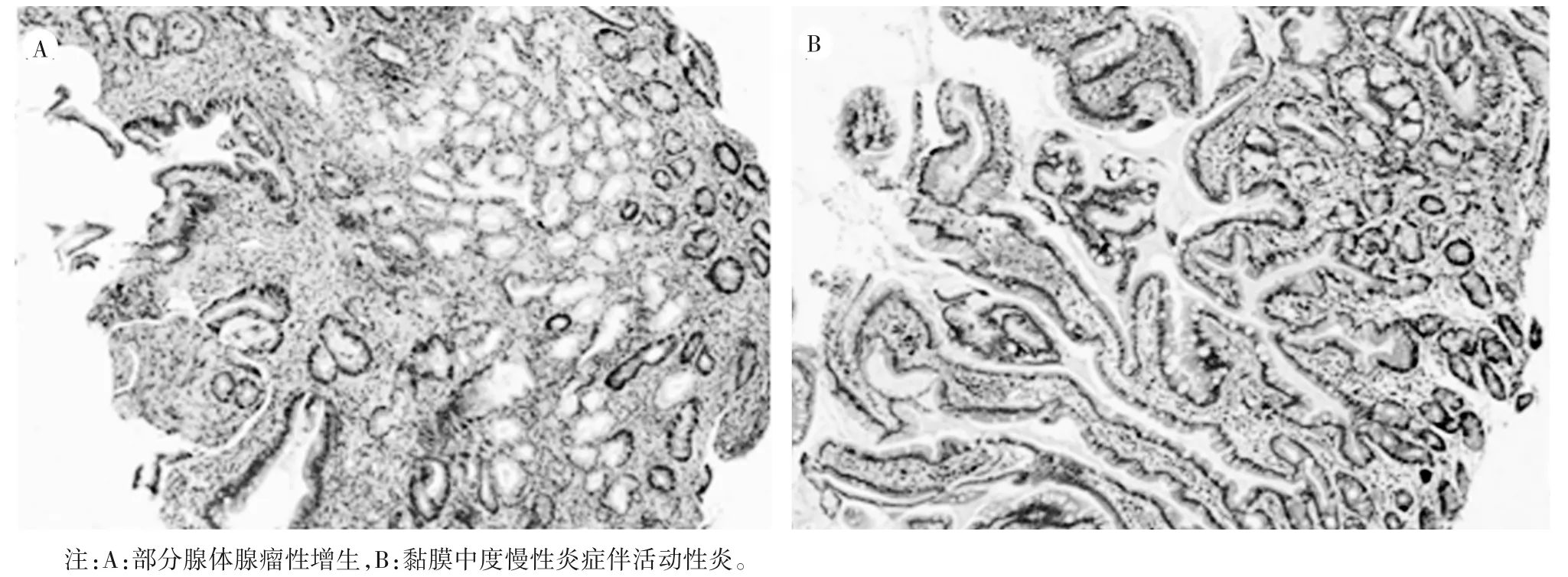
图3 患者的十二指肠降部活检组织HE染色病理图像
2 讨论
PP 是指在胰头、十二指肠降部和胆总管之间的区域发生广泛纤维化和炎症,是一种特殊类型的慢性胰腺炎。多种因素引起的副胰管引流不畅导致,胰液停滞从而渗漏至沟槽区所引起的急慢性炎症反应可能是其主要原因[4]。一项迄今为止最大的纳入120 例PP 患者的回顾性队列研究显示,118 例患者(98.3%)每日酒精摄入量为(128.6 ± 63.3)g[5],提示长期大量饮酒与PP 呈强相关性。长期摄入乙醇可以使胰液分泌增加、胰酶含量增加、胰液中钙/柠檬酸盐比例失调[6]、十二指肠小乳头腺体的胆碱能张力增加[7],进而导致胰管压力升高、胰液黏度增加、胰酶栓子形成、钙结晶形成、Bunner 腺体增生、Oddi 括约肌痉挛水肿,最终使得副胰管引流受阻,直接或间接造成PP的发生。
PP 典型的影像表现为CT 平扫显示十二指肠沟槽区内片状肿块,伴有十二指肠降部肠壁的局限性增厚,并有不同程度的管腔狭窄和壁内和(或)十二指肠旁囊肿[8-10]。同时腹部CT 三期增强显示,病灶呈现局灶性斑片状强化以及延迟强化等影像学特征[11-12]。PP 与胰腺癌主要有以下鉴别点:①PP 常见导管形态为正常、未扩张的导管,或者是末端逐渐平滑变细的扩张导管,而胰腺癌的导管多表现为突然切断或“肩状”的恶性外观[11];②十二指肠壁增厚和沟内多发囊性变是PP 的主要特征,胰腺癌通常不表现这些特征[7];③胰腺癌由于其较高的恶性度通常伴随着周围血管的侵蚀,而PP 在影像图像通常表现为周围血管的推压移位[8];④在腹部多期增强CT 中,PP 通常表现为“延迟强化”的影像学特征,而胰腺癌由于其大多数为乏血供的肿瘤,因此在增强各期强化不明显。除了这些鉴别点以外,LEWIS 等提出胃十二指肠动脉偏左是一种有用的诊断标志,有助于将胰腺癌与PP 区分开,但研究者们并未发现胃十二指肠动脉移位与PP 之间有统计学差异[11]。本例患者在多期增强CT 扫描图像中可以观察到:①病变呈“延迟强化”特征;②胰沟内多发囊性变;③十二指肠降段管壁增厚且明显强化;该患者青年男性,有大量饮酒史,结合胃镜,活检,CT 等辅助检查,支持PP 诊断,虽然CT 有助于鉴别诊断,但细针穿刺活检仍被认为是最准确的诊断方式。该患者未行穿刺活检,随诊3 个月,复查血清CA199 已恢复正常,但仍需延长随访时间,以证实诊断。
KAGER 等[1]认为,保守治疗、内镜治疗、手术治疗三种方式治疗PP 患者的症状完全缓解率依次为50%、57%、79%。尽管手术治疗的完全缓解率(79%)最高,但其病死率(2%~3%)和术后患病率(35%~45%)也足以引起重视。而保守治疗和内镜治疗也可使大部分患者获得完全缓解(分别为50%和57%),且术后患病率低。BALDUZZI 等[4]的一项包含75例患者的回顾性队列研究发现,手术与非手术治疗患者在生活质量及疼痛控制上无明显差异,但术后糖尿病患病率明显升高,因此PP诊断明确的情况下,按照“保守-内镜-手术”三阶梯式疗法可使患者获得较好的预后。而只有在足够的保守治疗无效时,才考虑手术治疗[1]。由于PP 不容易出现急性重症胰腺炎的感染和器官衰竭,因此不建议行急性侵入性干预(内镜下或经皮引流术、外科清创术)[13]。
总之,PP 可能伴有血清CA199 的一过性升高,虽其与胰腺癌鉴别存在困难,但结合影像学表现及病理组织学验证仍能鉴别,该病以保守治疗为主,不建议行急性侵入性干预,以减少不必要的手术治疗。
