髋膝关节置换术患者术毕需要入住重症监护室的危险因素
2022-05-05王政铧刚绍鹏马熠文静彭晶蒋玲孙立朱焱方开云
王政铧,刚绍鹏,马熠,文静,彭晶,蒋玲,孙立,朱焱,方开云
1 遵义医科大学临床医学院,贵州遵义563000;2 贵州省人民医院麻醉科;3 贵州省人民医院骨科;4 贵州医科大学公共卫生学院统计学教研室
髋关节置换术和膝关节置换术是目前临床上治疗严重髋膝关节病损的主要措施,且髋或膝关节置换术已被证明是一种安全且可极大改善生活质量的治疗方法。研究[1-2]显示,关节置换术后肺栓塞、心律失常和心肌梗塞等严重并发症的发生率为1.7%~4.6%,58%的严重并发症患者无对应并发症的易患危险因素[3]。但在手术前识别有危险的患者,采取包括需要入住ICU 进行重症监护等措施,可以改善患者预后并降低病死率。虽然早在1999 年美国重症医学会发布了患者需要入住重症监护室(ICU)的指针和指南[4],并且在2016年进行了更新[5],但这一指南对接受手术治疗后患者需要入住ICU 的标准为纲领性,未明确哪些髋膝关节患者术毕需要重症监护。研究[6-7]显示,高龄、骨水泥成形术、异体输血、充血性心衰为关节置换术毕需要入住ICU 的独立危险因素。由于人群特点、地区经济和医疗水平的不同,我国髋膝关节置换术患者术毕需要入住ICU 的患者的预测因素可能与国外不同,但目前尚少见相关报道。本研究采用单因素和多因素Logistic 回归分析法分析髋膝关节置换术患者术毕需要入住ICU 的影响因素、危险因素,以期为优化择期关节置换术围术期管理方案、减少术后并发症、改善患者预后提供参考。
1 资料与方法
1.1 临床资料 选取2016 年1 月—2018 年7 月贵州省人民医院收治的择期行髋膝关节置换术患者1 490例,男507 例,女983 例;年龄56~75 岁。纳入标准:行单侧股骨头置换术、全髋关节置换术(THA)、全膝关节置换术(TKA)的成人患者。排除标准:住院期间急诊行髋膝关节手术、非髋膝关节置换术患者以及关节翻修和临床资料不全者。所有患者按照术毕是否需要入住ICU 分为入住组(99例,术毕需要入住ICU)和未入组(1 391 例,术毕不需要入住ICU)。本研究已获本院伦理委员会批准。
1.2 研究方法 通过数字化病案系统收集两组患者以下资料。①术前资料:性别、年龄、入院诊断、美国麻醉医师协会(ASA)分级、高血压史、糖尿病史、高脂血症、脑血管病史、外周血管疾病史、慢性阻塞性肺疾病史、术前肺部感染、既往心梗史、术前用药[β-受体阻滞剂、钙通道阻滞剂、血管紧张素转化酶抑制剂(ACEI)]、术前住院时间、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、尿素氮(BUN)、肌酐。②术中资料:主刀外科医生(1=工作年限30 年、年手术量约300 台,2=工作年限22年、年手术量约200 台,3=工作年限13 年、年手术量约100 台),手术方式(1=股骨头置换术、2=THA、3=TKA),麻醉方式(1=全身麻醉、2=椎管内麻醉、3=神经阻滞加全身麻醉、4=神经阻滞),麻醉用药(右美托咪定、丙泊酚),手术时间,术中晶体液输注量,胶体液输注量,红细胞(RBC)输注量,血浆输注量,总液体入量。③术后资料:是否需要入住ICU、术后住院时间、总住院时间、肺部感染情况、切口愈合情况、是否再次手术及原因、是否有新发的需要肾替代治疗的急性肾功能损伤以及是否有新发的需要处理的心律失常、心肌梗死、新发脑卒中等。
1.3 统计学方法 采用SPSS23.0 统计软件。符合正态分布的计量资料以±s表示,组间比较采用t检验;不符合正态分布的计量资料以中位数与四分位数M(P25,P75)表示,组间比较采用Mann-WhitneyU检验。计数资料比较采用Kruskal-wallisH秩和检验。根据组间比较筛选出差异有统计学意义的指标作为自变量,采用多因素Logistic回归分析法分析髋膝关节置换术毕患者需要入住ICU 的危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 髋膝关节置换术毕患者需要入住ICU 的影响因素 入住组男34 例、女65 例,年龄76~86 岁,ASA 分级Ⅰ级0 例、Ⅱ级16 例(16.2%)、Ⅲ级66 例(66.7%)、Ⅳ级17 例(17.2%),术前合并糖尿病25例(25.3%),术前合并高血压52例(52.5%),术前合并肺部感染19 例(19.2%),术前使用β-受体阻滞剂60 例(60.6%),术前使用ACEI 60 例(60.6%),术前使用钙通道阻滞剂22 例(22.2%),术前BUN 7.0(5.56,8.58)mmol/L,术 前 肌 酐79.95(65.98,96.50)μmol/L,骨头置换术53 例(53.5%)、THA 37例(37.4%)、TKA 9例(9.1%),主刀外科医生工作年限30 年24 例(24.2%)、工 作 年 限22 年33 例(33.3%)、工作年限13 年42 例(42.4%),全身麻醉54 例(54.5%)、椎管内麻醉21 例(21.2%)、神经阻滞加全身麻醉15 例(15.2%)、神经阻滞9 例(0.9%),手术时间83(67,99)min,术中晶体液量1 112(750,1 350)mL,胶体液量500(0,500)mL,术中输注RBC 31 例(31.3%),术中总液体入量1 600(1 100,2 000)mL,术中使用丙泊酚34 例(34.3%),术中使用右美托咪定25 例(25.3%);未入组男473例、女918 例,年龄55~74 岁,ASA 分级Ⅰ级439 例(31.2%)、Ⅱ级724 例(52.0%)、Ⅲ级214 例(15.4%)、Ⅳ级14 例(1.0%),术前合并糖尿病163例(11.7%),术前合并高血压453 例(32.6%),术前合并肺部感染87 例(6.3%),术前使用β-受体阻滞剂60 例(60.6%),术前使用ACEI 363 例(26.0%),术前使用钙通道阻滞剂251 例(18.0%),术前BUN 5.4(4.45,6.98)mmol/L,术前肌酐68.12(59.20,79.67)μmol/L,骨头置换术148 例(10.6%)、THA 860 例(61.8%)、TKA 383 例(27.5%),主刀外科医生工作年限30 年609 例(43.8%)、工作年限22 年444 例(31.9%)、工作年限13 年338 例(24.3%),全身 麻 醉552 例(39.7%)、椎 管 内 麻 醉261 例(18.8%)、神经阻滞加全身麻醉286 例(20.6%)、神经 阻 滞292 例(20.9%),手 术 时 间85 例(70,114)min,术中晶体液量1 200(1 100,1 600)mL,胶体 液 量500(0,500)mL,术 中 输 注RBC 118 例(8.5%),术中总液体入量1 600(1 200,1 800)mL,术中使用丙泊酚569 例(40.9%),术中使用右美托咪定465 例(33.4%);两组年龄、ASA 分级及术前合并糖尿病例数、合并高血压例数、合并肺部感染例数、使用β-受体阻滞剂例数、使用ACEI 例数、BUN 水平、肌酐值和手术类型、外科医生年资、麻醉方式、术中输注RBC比例比较,P均<0.05。
2.2 髋膝关节置换术毕患者需要入住ICU 的危险因素 以组间比较有统计学意义的年龄(<70=1,70~79=2,≥80=3)、ASA(Ⅰ~Ⅱ=1,Ⅲ=2,Ⅳ=3)、手术类型(膝关节置换术=1,全髋关节置换术=2,股骨头置换术=3)、麻醉方式(神经阻滞=1,神经阻滞+全身麻醉=2,椎管内麻醉=3,全身麻醉=4)、术中RBC 输注(未输注=1,输注=2)、术前合并糖尿病、高血压、肺部感染、术前使用ß-受体阻滞剂、ACEI、术前肌酐和BUN为自变量,以是否需要入住ICU(需要入住ICU=1,不需要入住ICU=0)为因变量,多因素Logistic回归分析结果显示,年龄>80岁、ASAⅢ级和Ⅳ级、股骨头置换术、全身麻醉、术中输注红细胞及术前BUN 升高是髋膝关节置换术毕患者需要入住ICU的危险因素(P均<0.05),详见表1。
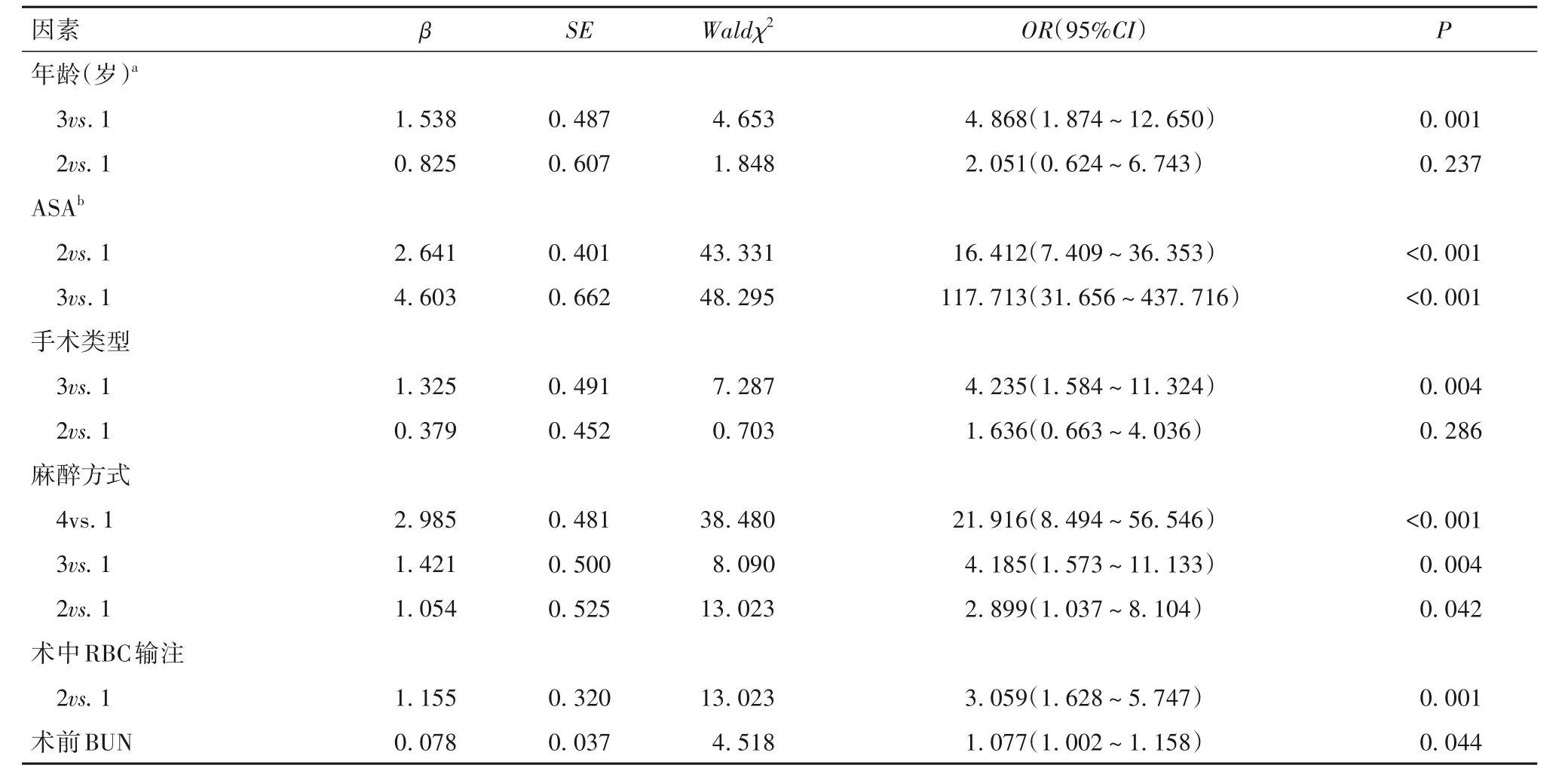
表1 髋膝关节置换术毕患者需要入住ICU的危险因素
3 讨论
随着医疗技术水平的提高和患者对生活质量的追求,人工关节置换手术的需求会大大增加,而有较多严重合并症的老年患者将是这类手术需求的主要人群。老年患者术中和术后容易发生严重的并发症而影响手术效果和术后生活质量。但是若是术毕采取加强监护早发现早治疗相关并发症,则可以减少术后并发症的发生,改善患者预后。术毕入住ICU进行加强监护是重患者重要的医疗措施,但是由于有限的医疗资源,确定谁应该在术毕需要入住ICU进行诊疗,这是有关患者安全和医院资源分配的重要决策点。本研究显示,约6.6%的髋或膝关节置换患者术毕需要入住ICU 加强监护,而发达国家或地区这一比例降低[6-11]。患者术毕是否需要入住ICU,不仅取决于患者本身疾病的严重程度,还取决于医院整体实力及各家医院ICU 的入住标准。ABDELSALAM 等[6]报道的病例来自美国Rothman骨科研究所,该研究所是国际公认的治疗骨科疾病的专业医院,由于其强大的专业团队能力,普通病房就可以提供高质量高素质的专业护理,因此需要入住ICU比例很低。综合实力欠佳的医院,ICU的入住标准可能不如大型医院严格,也可能使ICU 的入住率增加。另外一些大型或教学医院的患者群体可能病情更复杂或更严重,ICU 的需求也会增加。目前,对关节置换术毕患者需要入住ICU 进行重症监护的危险因素或预测因素的研究很少。但是在手术前识别有危险的患者,采取有效措施,可以改善患者预后,并降低病死率。
本研究显示,年龄≥80 岁的患者需要入住ICU进行加强监护,是髋膝关节置换术后需要入住的危险因素。ABDELSALAM 等[6]、MEMTSOUDIS 等[8]、WOOD 等[12]的研究也得出了相同的结论。高龄患者患者由于器官功能逐渐退化,合并症增多,手术麻醉耐受性差,术中容易发生剧烈的血流动力学波动,导致重要器官血流灌注不足,增加术中和术后并发症的风险,因而增加术后需要入住ICU 的几率。
ASA≥Ⅲ级是本研究中另一个髋膝关节置换术毕患者需要入住ICU 的危险因素。ASA 是美国麻醉医师协会对术前患者全身生理状态的评估指标,随ASA 分级的增加,术后48 h 病死率显著增加[13]。HACKETT 等[14]分析了2 297 629 例外科手术患者ASA 分级与术后并发症、病死率的关系,以ASA Ⅰ级为对照,ASA Ⅱ~Ⅴ级患者术后并发症的发生率分别为5%、14%、37%、71%,病死率分别为0.14%、1.14%、11.14%、50.87%,显然随ASA 分级增加,患者术后发生并发症和死亡的几率也显著增加。本研究中,需要入住ICU 患者中有83 例的ASA 分级为Ⅲ~Ⅳ级,占需要入住ICU 患者的83.8%,死亡的患者中1 例ASA 分级Ⅱ,1 例ASA Ⅲ级,3 例ASA Ⅳ,人群分布的特点与HACKETT 等[14]的研究结果一致。因此ASA 分级是一个简单可靠预测患者术毕是否需要加强监护的指标,这一指标对麻醉医师术前评估预测患者的风险及术毕的去向有重要指导意义。
本研究还显示,股骨头置换术即半髋置换术患者术毕需要重症监护的风险显著大于THA/TKA。由于半髋置换术多见于股骨颈骨折患者,而股骨颈骨折多发于老年人,高龄本身已是术毕需要加强监护的独立危险因素,因此这能很好解释半髋置换术是需要加强监护的独立预测因素。研究[10]认为,髋部骨折手术患者对重症监护需求的比例显著高于全髋关节置换术患者(1.3%vs.0.4%)。GANDHAM[15]发现,骨科患者中髋部骨折的患者占需要入住ICU的比例也是最高的。
本研究还发现,接受全身麻醉的患者比单纯接受神经阻滞麻醉的患者需要在术毕加强监护的几率更高。这一结果得到其他作者研究结果支持,ABDELSALAM 等[6]认为使用全身麻醉的患者发生术后重大并发症的可能性高达45倍以上,因而这类患者是术毕需要入住ICU的重点人群。MEMTSOUDIS等[8]的分析也提示,与全身麻醉相比,单存神经阻滞的TKA/THA 患者术毕需要加强监护的风险比只有0.55。虽然神经阻滞麻醉可以改善预后的原因是复杂的和推测性的[16],但是神经阻滞麻醉与骨科患者的术后并发症发病率、病死率降低确实显著相关[17]。是否可以减少使用全身麻醉,以避免全身麻醉有关的潜在不良反应,而采用神经阻滞麻醉,仍是具有争议的问题。但我们的数据表明,与全身麻醉相比,使用神经阻滞麻醉可以降低术后加强监护的需求,这支持了神经阻滞麻醉可以提供内在的有益性的理念。
本研究显示,髋膝关节置换术毕需要入住ICU的另一个危险因素是术中输血。术中输注同种异体血液制品的患者入ICU 的可能性是未输血患者3.059 倍。输血的需求也预示手术着更复杂或更具挑战性,与输血相关的并发症从发热反应到严重的急性肺损伤,这都预示患者需要加强监护。同时间接提示术前血红蛋白水平正常化可能有助于减少术中输血的需要,并可能减少关节置换术毕进入ICU的需要。
术前尿素氮升高也是术毕需要入住ICU 的危险因素,因为尿素氮升高提示患者术前可能存在肾功能受损或不全,术后既有可能引发急性肾功能损伤,而急性肾功能损伤的患者是术毕加强监护的重点人群。
总之,髋膝关节置换术毕患者需要入住ICU 的危险因素是年龄>80 岁、ASAⅢ级和Ⅳ级、股骨头置换术、全身麻醉、术中输注红细胞及术前BUN 升高,可以根据这些危险因素,制定围术期管理的优化方案,改善患者预后。
