围手术期加速康复外科护理对脑胶质瘤患者应激反应、术后恢复进程及心理状态的影响
2022-04-18张俊梅金星秦菲
张俊梅,金星,秦菲
安阳市人民医院神经外科,河南 安阳 455000
脑胶质瘤是脑部常见的恶性肿瘤,以神经功能出现不同程度缺损为主要症状,手术是其主要治疗方法[1]。手术具有创伤性且脑部神经复杂,若术中处理不当,极易引发术后神经功能障碍、疼痛等应激反应,导致患者术后恢复缓慢。此外,因神经功能受损、疾病负担较重,脑胶质瘤患者多伴有焦虑和抑郁等负性情绪,护理不当会导致术后严重应激反应及恢复不良,极易使患者负性情绪加深,影响后续治疗的依从性,进而影响手术疗效[2]。因此,合理的围手术期护理对缓解脑胶质瘤患者的术后应激反应、改善患者预后、调节负性情绪意义重大。基于加速康复外科(enhanced recovery after surgery,ERAS)理念的ERAS护理是在循证医学的基础上通过综合评估患者病情制订的围手术期优化护理措施[3]。ERAS护理综合考虑患者的生理和心理不适,符合当代生物医学模式即生理-心理-社会医学模式的需求,目前在临床中获得广泛认可,已应用于多种恶性肿瘤患者的围手术期护理且效果令人满意。研究指出,在宫颈癌和结直肠癌患者围手术期进行ERAS护理可缩短术后康复进程,调节应激反应[4-5]。因此,ERAS护理应用于脑胶质瘤患者中可能对缓解应激反应、改善术后恢复效果、调节心理健康具有积极意义。既往有关ERAS护理应用于脑胶质瘤手术患者的研究较少且鲜有研究综合评价ERAS护理对脑胶质瘤手术患者应激反应、术后恢复进程及心理状态的影响。本研究探讨了围手术期ERAS护理对脑胶质瘤患者应激反应、术后恢复进程及心理状态的影响,现报道如下。
1 对象与方法
1.1 研究对象
选择2018年3月至2020年3月于安阳市人民医院就诊的92例脑胶质瘤患者。纳入标准:①初次发病且年龄≥18岁;②经CT/MRI检查、临床表现及相关实验室检查确诊为脑胶质瘤[6];③符合手术指征,需择期进行手术治疗;④术前无抗肿瘤治疗史。排除标准:①依从性差;②合并认知行为功能障碍;③合并其他部位恶性肿瘤;④合并先天性疾病;⑤合并心肺器质性病变;⑥合并肝肾功能不全;⑦合并免疫功能障碍;⑧妊娠期或哺乳期女性。采用随机数字表法将患者分为观察组和对照组,每组46例。观察组中,男28例,女18例;年龄30~60岁,平均(46.79±6.72)岁;肿瘤部位:额叶18例,颞叶10例,顶叶8例,枕叶2例,其他8例;临床分期:Ⅱ期29例,Ⅲ期17例;体重指数19.0~27.8 kg/m2,平均(23.38±2.12)kg/m2;具有神经系统疾病家族史3例。对照组中,男26例,女20例;年龄32~61岁,平均(47.03±6.41)岁;肿瘤部位:额叶17例,颞叶10例,顶叶7例,枕叶3例,其他9例;临床分期:Ⅱ期32例,Ⅲ期14例;体重指数18.8~27.9 kg/m2,平均(23.52±2.23)kg/m2;具有神经系统疾病家族史2例。两组患者的性别、年龄、肿瘤部位等基线特征比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批通过,所有患者均知情同意并签署知情同意书。
1.2 干预方法
对照组患者围手术期采用常规外科护理,主要包括:①术前准备。禁水禁食8 h以上,备皮消毒。②术中护理。连续监测生命体征,关注患者瞳孔和意识,完善其他常规手术护理。③术后对症治疗和健康指导。对患者进行常规镇痛治疗、输液抗感染治疗及营养支持治疗;发放脑胶质瘤术后康复指南并讲解相关内容,根据患者术后症状进行对症支持治疗;术后1天根据体能和恢复程度,患者可由床上适当活动逐步过渡到下床活动。
观察组患者围手术期采用ERAS护理,具体包括:①组建ERAS护理小组,由1名神经外科主治医师和2名主管护士组成,根据患者身体状况(心率和血压、焦虑和抑郁评分等)制订针对性护理计划。②入院后护理。医护人员向患者讲解治疗流程、医院及科室环境并指导其完善相关检查;发放脑胶质瘤健康知识手册及术后康复指南,为患者讲解ERAS护理相关知识(定义、内涵、实施流程、临床效果等),进而提高患者的治疗信心和依从性。③术前护理。护士嘱咐患者术前注意事项,与患者热情交流,为患者答疑解惑,积极鼓励患者使其以平和的心态接受手术;禁水禁食时间缩短为术前禁食6 h、禁水2 h,患者可于全身麻醉前饮糖水300 ml,避免出现术中低血糖;对术野皮肤采用碘伏消毒清洗;留置尿管。④术中管理。注意保暖,保持室温22~26℃,尽可能减少或不使用阿片类药物。⑤术后护理。出手术室前拔除气管插管,麻醉苏醒后尽早拔除尿管,最好在24 h内;尽早进食,术后4 h若无明显胃肠道不适可先少量送服温开水,若6 h后依旧无不良感受可先口服适量营养液并于术后1天进食半流质膳食,术后2天可正常进食(注意清淡和营养);尽早活动,全身麻醉苏醒后可指导患者适当的床上运动(如屈曲、拉伸运动),术后1天可在家属或护理人员陪同下下床,根据身体康复情况逐渐延长活动时间并增加活动量;术后选择镇痛泵联合非甾体抗炎药进行预防性镇痛,定期评估患者的疼痛评分,根据镇痛效果调整镇痛方案;尽早停止输液,术毕至术后1天补液1.5 L左右,术后2天逐渐减少,术后3天如无异常可停止输液。⑥出院评估和指导。评估患者的心理状况和营养状况,嘱患者定期复查,给予患者出院后健康指导,如饮食和生活方式指导。两组患者均干预至出院。
1.3 观察指标及评价标准
1.3.1 血流动力学指标和生化指标 密切关注住院期间及手术期间患者的各项生命体征,记录术前、插管时、术毕两组患者的收缩压(systolic blood pressure,SBP)和心率。采集术前、术后1天、术后3天两组患者的空腹静脉血,3000 r/min离心10 min,收集上清液,采用酶联免疫吸附试验检测血清皮质醇(cortisol,Cor)、白细胞介素-6(interleukin-6,IL-6)水平。
1.3.2 术中指标及术后恢复情况 记录并比较两组患者的手术时间、术中出血量、麻醉时间、术后恢复进食时间、首次下床活动时间、尿管拔除时间及术后住院时间。
1.3.3 心理状态 采用焦虑自评量表(self-rating anxiety scale,SAS)[7]和抑郁自评量表(self-rating depression scale,SDS)[8]评价干预前后两组患者的焦虑和抑郁情绪,SAS和SDS量表均包括20个条目,每个条目中“从无或偶尔”“有时”“经常”“总是”依次对应1、2、3、4分,SAS和SDS量表总分均为80分,评分越高表明患者焦虑和抑郁程度越严重。
1.4 统计学方法
采用SPSS 18.0软件对数据进行统计分析,计数资料以例数和率(%)表示,-组间比较采用χ2检验;计量资料以均数±标准差(±s)表示,组间比较采用t检验,重复测量数据采用重复测量方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 血流动力学指标的比较
两组患者的组间SBP、心率比较,差异均有统计学意义(F组间=16.284、39.216,P<0.01);不同时间点的SBP、心率比较,差异均有统计学意义(F时间=82.120、72.232,P<0.01);组别与时间均存在交互作用(F交互=29.368、41.370,P<0.01)。术前、插管时、术毕,两组患者的SBP、心率均呈逐渐升高趋势。插管时和术毕,两组患者的SBP、心率均高于本组术前,且观察组患者的SBP、心率均低于同时间点对照组,差异均有统计学意义(P<0.05)。(表1)
表1 手术前后两组患者血流动力学指标的比较(±s)
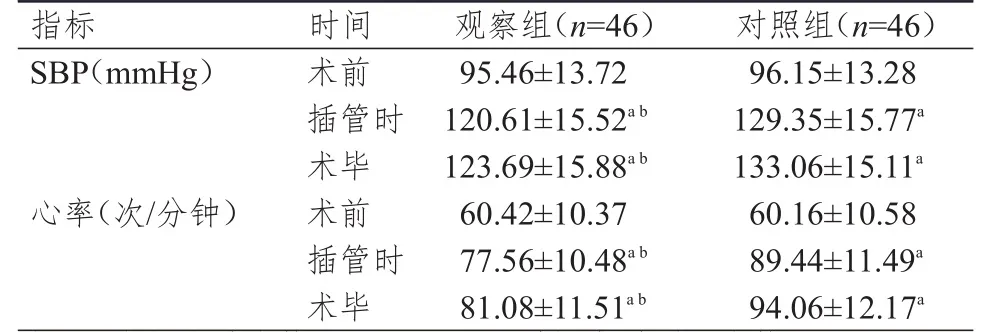
表1 手术前后两组患者血流动力学指标的比较(±s)
注:a与本组术前比较,P<0.05;b与同时间点对照组比较,P<0.05;1 mmHg=0.133 kPa
指标S B P(m m H g)心率(次/分钟)术前插管时术毕术前插管时术毕9 5.4 6±1 3.7 2 1 2 0.6 1±1 5.5 2 a b 1 2 3.6 9±1 5.8 8 a b 6 0.4 2±1 0.3 7 7 7.5 6±1 0.4 8 a b 8 1.0 8±1 1.5 1 a b 9 6.1 5±1 3.2 8 1 2 9.3 5±1 5.7 7 a 1 3 3.0 6±1 5.1 1 a 6 0.1 6±1 0.5 8 8 9.4 4±1 1.4 9 a 9 4.0 6±1 2.1 7 a时间观察组(n=4 6)对照组(n=4 6)
2.2 Cor、IL-6水平的比较
两组患者的组间Cor、IL-6水平比较,差异均有统计学意义(F组间=19.281、44.554,P<0.01);不同时间点的Cor、IL-6水平比较,差异均有统计学意义(F时间=64.880、97.613,P<0.01);组别与时间均存在交互作用(F交互=28.142、42.215,P<0.01)。术前、术后1天、术后3天,两组患者的Cor、IL-6水平均先升高再下降。术后1天和术后3天,两组患者的Cor、IL-6水平均高于本组术前,且观察组患者的Cor、IL-6水平均低于对照组,差异均有统计学意义(P<0.05)。(表2)
表2 手术前后两组患者Cor、IL-6水平的比较(±s)
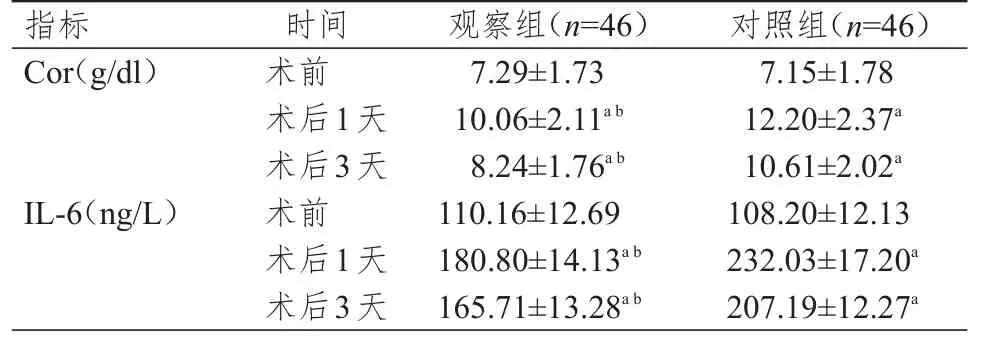
表2 手术前后两组患者Cor、IL-6水平的比较(±s)
注:a与本组术前比较,P<0.05;b与同时间点对照组比较,P<0.05
指标C o r(g/d l)I L-6(n g/L)术前术后1天术后3天术前术后1天术后3天7.2 9±1.7 3 1 0.0 6±2.1 1 a b 8.2 4±1.7 6 a b 1 1 0.1 6±1 2.6 9 1 8 0.8 0±1 4.1 3 a b 1 6 5.7 1±1 3.2 8 a b 7.1 5±1.7 8 1 2.2 0±2.3 7 a 1 0.6 1±2.0 2 a 1 0 8.2 0±1 2.1 3 2 3 2.0 3±1 7.2 0 a 2 0 7.1 9±1 2.2 7 a时间观察组(n=4 6)对照组(n=4 6)
2.3 术中指标及术后恢复情况的比较
观察组患者的手术时间、麻醉时间、术后恢复进食时间、首次下床活动时间、尿管拔除时间及术后住院时间均明显短于对照组,术中出血量明显少于对照组,差异均有统计学意义(P<0.01)。(表3)
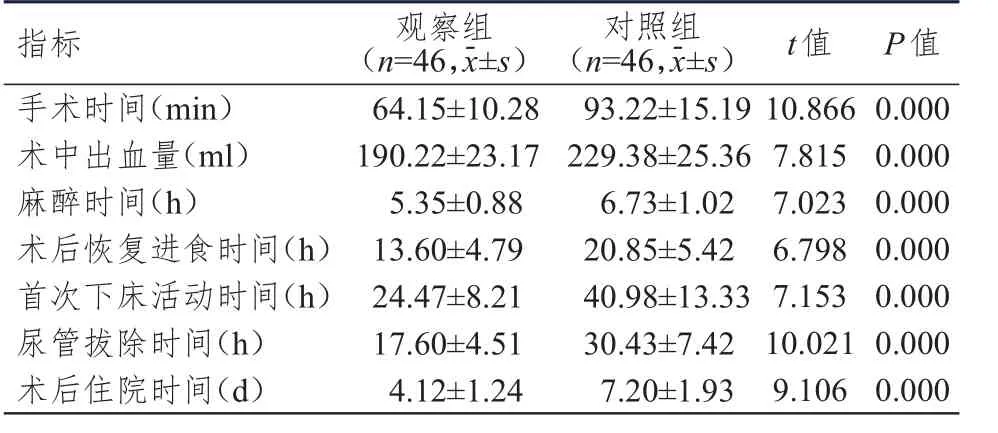
表3 两组患者术中指标及术后恢复情况的比较
2.4 SAS、SDS 评分的比较
干预前,两组患者的SAS、SDS评分比较,差异均无统计学意义(P>0.05);干预后,两组患者的SAS、SDS评分均低于本组干预前,且观察组患者的SAS、SDS评分均低于对照组,差异均有统计学意义(P<0.05)。(表4)
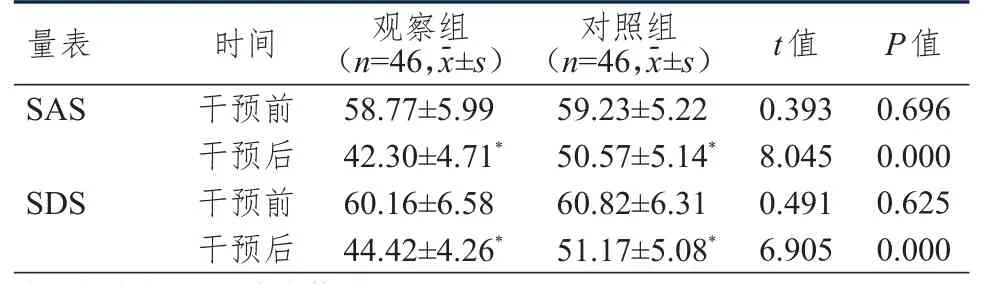
表4 干预前后两组患者SAS、SDS评分的比较
3 讨论
脑胶质瘤患者多伴有神经功能障碍,其肿瘤位置特殊且临床进展迅速,因此手术是其主要治疗方案。脑胶质瘤手术是创伤性全身麻醉手术,麻醉苏醒后患者多伴有不良应激反应,严重影响患者情绪及术后恢复进程,因此采用合理的围手术期护理以缓解应激反应对改善患者术后恢复质量至关重要。ERAS护理将医疗技术和护理措施紧密结合,在围手术期经过缩短术前禁食禁水时间、术中保暖、术后早期活动和进食、预防性术后镇痛、减少术后补液、尽早拔管等科学干预,可维护患者内环境稳态,改善手术体验,提高术后护理质量,进而提高患者的护理满意度,缓解患者的焦虑和抑郁等负性情绪,缩短术后恢复进程[9]。
本研究结果显示,插管时和术毕,两组患者的SBP、心率均高于本组术前,且观察组患者的SBP、心率均低于同时间点对照组,差异均有统计学意义(P<0.05);术后1天和术后3天,两组患者的Cor、IL-6水平均高于本组术前,且观察组患者的Cor、IL-6水平均低于对照组,差异均有统计学意义(P<0.05)。上述结果与相关文献报道的结果相似[10-11]。SBP、心率多用于评价血流动力学变化。Cor属于糖皮质激素,当机体受到创伤、疼痛等应激反应时,Cor在血浆中大量释放,其水平与应激反应程度密切相关;IL-6是一种糖蛋白,可促进促肾上腺皮质激素释放激素的分泌,从而上调应激反应水平,因此Cor、IL-6水平可用于评估患者的应激反应程度[12-13]。上述结果提示,脑胶质瘤患者经ERAS护理后血流动力学波动较小,应激反应改善效果较常规护理明显。分析可能的原因:①术前向患者讲解ERAS护理相关知识和治疗方案,使患者做好心理准备,从而提高手术接受度,降低手术敏感性;②术中保暖能够改善血液循环,辅助术后伤口愈合,进而改善血流动力学,减轻疼痛等应激反应;③预防性术后镇痛可减少伤口疼痛引起的应激反应,调节血流动力学波动性;④尽早进食和下床活动能够促进胃肠蠕动,减少胃肠不适引起的应激反应。因此,围手术期ERAS护理对调节脑胶质瘤患者的血流动力学、缓解应激反应效果较好。
本研究结果还显示,观察组患者的手术时间、麻醉时间、术后恢复进食时间、首次下床活动时间、尿管拔除时间、术后住院时间均明显短于对照组,术中出血量明显少于对照组,差异均有统计学意义(P<0.01)。提示观察组患者的手术进程和术后恢复进程较快,与相关文献报道的结果相似[14-15]。分析可能的原因:①患者术前接受了疾病健康知识教育且对治疗方案知情同意,因此治疗依从性较好,麻醉起效较快;②术前2 h补充糖水可有效预防术中低血糖,保持患者体能,进而使患者的手术适应性更强,手术顺利进行,手术时间缩短;③术中注重保温可改善血液循环,进而促进伤口愈合,减少术中出血量;④术后减少输液量可改善因输液过多引起的内环境紊乱,进而加快患者胃肠功能恢复;⑤术后预防性镇痛和尽早拔除尿管可改善患者疼痛感,降低感染风险,从而实现尽早下床活动及躯体功能尽快恢复。因此,观察组患者手术能够顺利进行,术后整体恢复效果较为理想。干预后,两组患者的SAS、SDS评分均低于本组干预前,且观察组患者的SAS、SDS评分均低于对照组,差异均有统计学意义(P<0.05)。该结果与潘韦行等[16]报道的结果相似。原因可能是术前健康教育和答疑解惑使患者对治疗充满信心,术中保暖和术后预防性镇痛可提高患者的手术体验,尽早进食和活动使患者胃肠和躯体功能尽早恢复,提高了患者的护理满意度,改善了患者的负性情绪。
综上所述,围手术期ERAS护理可有效减轻脑胶质瘤患者的应激反应,加快患者术后恢复并改善其负性情绪。
