抗凝治疗方法对抗磷脂综合征患者助孕及妊娠结局的影响
2022-04-07步文华尚丽新
王 晶,东 星,步文华,尚丽新
抗磷脂综合征(antiphospholipid syndrome, APS)是一种系统性自身免疫疾病,是以血栓形成和病理妊娠为主要临床特征,以及实验室检查为持续性抗磷脂抗体(antiphospholipid antibodies, aPLs) 阳性的一组症候群。其中以血栓形成为主要临床表现时称为血栓性APS(thrombotic APS, TAPS),以病理妊娠为主要临床特征时称为产科APS(obstetric APS, OAPS)。APS如果治疗或管理不善,可能导致反复流产、早产、子痫前期、胎盘早剥、胎儿生长受限等,严重危及母婴生命安全。研究发现,aPLs可与滋养层细胞、内皮细胞和淋巴细胞相互作用,从而诱导炎性细胞因子的释放、血小板聚集增强和凝血异常。因此,如何抗凝治疗逐渐成为APS治疗的关键和研究热点。本研究旨在探讨不同方法的抗凝治疗对APS患者助孕及妊娠结局的影响。
1 资料与方法
1.1 一般资料 从2015-01到2020-12在解放军总医院第七医学中心产科建档的8032例孕妇中,筛选出符合纳入及排除标准的APS患者(包括典型及非典型APS患者)325例,其中外院分娩8例,因染色体异常引产5例,故以312例进入本研究队列。纳入标准:(1)年龄22~40岁;(2)APS诊断标准参照文献[5,6]规定,抗磷脂抗体阳性,包括抗心磷脂抗体 (anti-cardiolipin antibody,aCL),β-糖蛋白Ⅰ(β-glycoprotein I,β-GPI),狼疮抗凝物(lupus anticoagulant,LAC);(3)依从性高,能遵医嘱用药。排除标准:(1)原因不明的反复流产;(2)对阿司匹林或低分子肝素过敏;(3)夫妻染色体异常;(4)遗传性易栓症;(5)合并慢性高血压、糖尿病、甲状腺疾病等内科疾病。本研究已由我院伦理委员会审批许可。
1.2 方法 本研究为回顾性队列研究,根据治疗方法的不同分为3组:(1)A组(98例):患者于月经后给予小剂量阿司匹林(low dose aspirin, LDA)50 mg/d治疗;(2)B组(101例):患者于月经后给予小剂量 LDA 50 mg/d,确定怀孕后联合给予依诺肝素钠(LWMH)4000 U/d;(3)C组(113例):患者于月经后小剂量 LDA 50 mg/d 治疗,排卵后联合给予LWMH 4000 U/d。停药方案:孕后每月监测aCL,对孕12周前抗体转阴者,继续用药至孕12周;若在孕 12周后复查抗体转阴,发现转阴时即可停药,后继续每月复查aCL;若抗体持续阳性,阿司匹林应用至孕36周,LWMH应用至分娩前12~24 h。
1.3 抗磷脂抗体检测 所有研究对象于清晨空腹时抽取静脉血4 ml,采用酶联免疫吸附试验(ELISA)检测aCL和anti-β-GPI 抗体。aCL抗体和anti-β-GPI 抗体滴度>40 GPL(IgG磷脂) 单位或>40 MPL(IgM磷脂) 时定义为aPL阳性。采用稀释Russell毒蛇毒液检测LAC。LAC阳性判断参照指南标准,其延长时间规定大于 1.09,被洗涤、冷冻/解冻的血小板至修正至少 20%。
1.4 结局指标 回顾性分析每一例孕妇的资料,观察至产后42 d。比较3组间孕妇助孕结局情况,包括流产、活产、生化妊娠及异位妊娠率。比较3组间孕妇妊娠结局的差异,包括子痫前期、胎儿生长受限、胎盘早剥、早产等妊娠并发症的发生率及胎儿窘迫、新生儿窒息、产后出血、胎膜早破等分娩并发症的发生率。相关定义如下:(1)子痫前期:妊娠20周后出现收缩压≥140 mmHg和(或)舒张压≥90 mmHg,伴有尿蛋白≥0.3 g/24 h,或随机尿蛋白(+)。(2)胎儿生长受限:胎儿应有的生长潜力受损,估测的胎儿体重小于同孕龄第10个百分位。(3)胎盘早剥:妊娠20周后正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离。(4)早产:妊娠达到28周但不足37周分娩。(5)胎儿窘迫:胎儿在宫内因急性或慢性缺氧危及其健康和生命的综合征状,包括Ⅲ类电子胎心监护图形,胎粪污染伴胎心监护异常,胎儿生物物理评分≤6分,超声提示脐血流异常等。(6)新生儿窒息:5 min Apgar评分≤7分,仍未建立有效呼吸;脐动脉血气分析pH<7.15;排除其他引起低Apgar评分的病因。(7)产后出血:胎儿娩出后24 h内,阴道分娩者出血量≥500 ml,剖宫产者≥1000 ml 。(8)胎膜早破:临产前胎膜自然破裂。
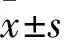
2 结 果
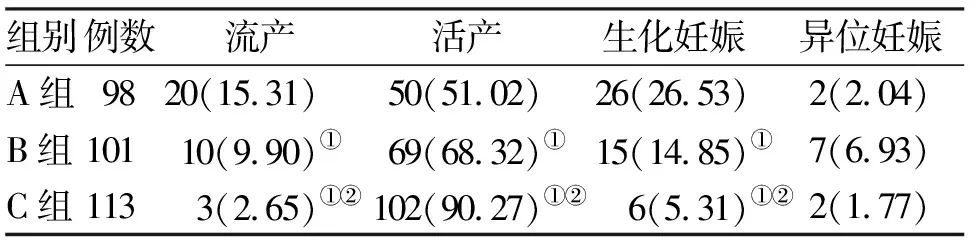
2.1 一般情况比较 3组间患者的年龄、体重指数、孕次、流产次数、生化妊娠次数比较,差异无统计学意义(>0.05,表1)。
2.2 3组妊娠结局比较 3组间流产情况比较,C组流产率明显低于B组(=4.908,=0.027),B组流产率明显低于A组(=4.289,=0.038),差异均具有统计学意义。3组间活产情况比较,C组活产率明显高于B组(=16.002,<0.01),B组活产率明显高于A组(=6.189,=0.013),差异均具有统计学意义。3组间生化妊娠比较,C组生化妊娠率明显低于B组(=5.487,=0.019),B组生化妊娠率明显低于A组(=4.147,=0.042),差异均具有统计学意义。3组间异位妊娠发生率比较,差异无统计学意义(C组与B组比较,=2.361,>0.05;B组与A组比较,=1.779,>0.05,表2)。
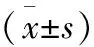
2.3 妊娠并发症比较 3组间子痫前期发生率比较,C组明显低于B组,差异具有统计学意义(=4.875,=0.027);B组低于A组,但差异不具有统计学意义(=1.046,>0.05)。3组间胎儿生长受限发生率比较,C组明显低于B组,差异具有统计学意义(=4.186,=0.041);B组明显低于A组,差异具有统计学意义(=4.191,=0.040)。3组间胎盘早剥发生率比较,C组明显低于B组,差异具有统计学意义(=4.773,=0.029);B组低于A组,但差异不具有统计学意义(=0.039,>0.05)。3组间早产发生率比较,C组明显低于B组,差异具有统计学意义(=3.879,=0.048);B组低于A组,但差异不具有统计学意义(=0.415,>0.05,表3)。

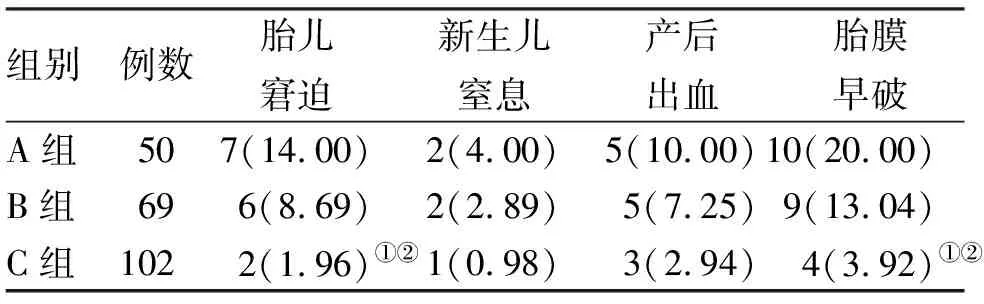
2.4 分娩并发症比较 3组间胎儿窘迫发生率比较,C组明显低于B组,差异具有统计学意义(=4.186,=0.041);B组低于A组,但差异不具有统计学意义(=0.838,>0.05)。3组间新生儿窒息发生率比较,差异无统计学意义(C组与B组比较,=0.878,>0.05;B组与A组比较,=0.108,>0.05)。3组间产后出血发生率比较,差异无统计学意义(C组与B组比较,=1.711,>0.05;B组与A组比较,=0.286,>0.05)。3组间胎膜早破发生率比较,C组明显低于B组,差异具有统计学意义(=4.876,=0.027);B组低于A组,但差异不具有统计学意义(=1.046,>0.05,表4)。
3 讨 论
APS以年轻女性多见,占APS患者的70%,且以育龄期女性多见,多在妊娠期发病。APS患者发生妊娠丢失的概率为23.8%~52.3%,且5%~20%的复发性流产患者存在持续aPLs阳性。APS导致流产的原因可能为:(1)aPLs能与自身抗原发生结合,在机体内的滋养层细胞、内皮细胞以及自然杀伤细胞等的相互作用下,进行交叉免疫,形成抗原抗体复合物,补体系统被激活,机体内出现炎性反应,从而抑制滋养细胞的生长发育;(2)aPLs可抑制合体滋养层内细胞的生物活动,降低其增殖能力和数量,使胎盘出现功能异常、母体激素分泌异常等情况;(3)β糖蛋白I通过与细胞膜上的磷脂相融合,导致抗原抗体之间的结合,从而抑制β糖蛋白1的抗凝活力,进一步损伤滋养层细胞,最终导致流产。因此,如何对APS 患者进行治疗,改善其妊娠结局在临床上越来越受关注。然而,其治疗方案有着错综复杂的过去,目前尚无统一治疗方案。许多相关方面的诊疗指南及专家共识根据临床经验提出了不同的治疗方案。既往常以单一抗凝药物治疗,但单一用药对提高患者成功妊娠概率效果欠佳。近年来低分子肝素与阿司匹林的联合应用倍受关注。然而两种药物如何使用,尤其是低分子肝素使用时间的问题尚存在一定的争议。本研究回顾性分析了本院6年间APS的病历资料,探索单一使用阿司匹林及在此基础上联合使用低分子肝素治疗该病的临床效果。
本研究结果显示,C组流产率、生化妊娠率明显低于B组及A组,活产率明显高于B组及A组,差异有统计学意义(均<0.05),提示月经后小剂量 LDA 50 mg/d联合排卵后给予LWMH 4000 U/d可显著增高妊娠率,降低流产率及生化妊娠率,提高活产率,效果优于小剂量 LDA联合怀孕后给予LWMH及单独应用LDA。分析其原因为:(1)排卵后即联合应用LWMH更能在机体微环境变化早期及时纠正患者机体情况,在受精卵着床前创造较为适宜的环境。通过监测排卵,确保卵泡质量优良且顺利排出,再进行针对性的给予联合治疗;(2)在对孕妇使用LDA后,可观测到其体内的E和P激素呈稳定上升趋势,能有效提高胚胎着床的成功率。另外,LDA药物能够对引发血栓的物质如A2等产生抑制作用,可降低孕期妇女体内微血栓的形成,保持其胎盘供血正常;(3)LWMH可强效抑制凝血物质的活性,阻碍血小板的凝聚,对血栓的形成起到一定的预防作用;(4)阿司匹林及低分子肝素联合使用能促进子宫内膜充血、增厚,为受精卵着床提供良好的环境,同时提高血液中 CD8,降低 CD4,从而负性调节免疫,抑制母体对胚胎的排斥反应,进而减少流产及生化妊娠率,提高活产率。
研究发现,APS患者易发生子痫前期、胎盘早剥,而且胎儿生长受限及早产的发生率也相对较高,推测其可能原因为:(1)aPLs与低密度脂蛋白相结合,使血管内皮细胞发生损伤,进而导致代谢综合征,故易发生子痫前期、胎盘功能不全及胎儿生长受限;(2)抗β糖蛋白I抗体可抑制血小板的凝血酶原酶活性以及内源性的凝集通路,与子痫前期的发病密切相关;(3)由于子痫前期及胎儿生长受限的发生,导致胎盘早剥及早产的发生率升高。如何降低APS患者这些妊娠并发症的发生,一直是目前研究的热点。本研究结果显示:C组子痫前期、胎儿生长受限、胎盘早剥、早产的发生率均明显低于B组及A组,差异具有统计学意义(<0.05),提示月经后小剂量 LDA联合排卵后给予LWMH可显著降低子痫前期、胎儿生长受限、胎盘早剥、早产的发生率,效果优于小剂量 LDA联合怀孕后给予LWMH及单独应用LDA。另外,本研究结果还提示C组胎儿窘迫及胎膜早破的发生率均低于B组及A组。以上结果推测其可能原因为:(1)LDA可通过抑制环氧化酶1(COX-1)及前列腺素(PG)合成酶的活性,减少血小板内血栓素(TXA2)的生成,从而对抗血小板聚集和血栓形成,改善子宫动脉及胎盘血供,解除血管痉挛,促进胎儿生长发育,进而减少这些妊娠并发症的发生,改善妊娠结局;(2)LWMH可对白介素-3(保持胎盘生长的稳定)的合成与分泌起到促进作用,有助于胎盘的正常发育;另外LWMH可强效抑制凝血物质的活性,阻碍血小板的凝聚,降低血流阻力,促进胎盘内血流灌注量增加,保证了胎儿生长发育所必需的营养物质;(3)LWMH能降低抗磷脂抗体间的结合,抑制补体系统激活,减弱炎性反应,从而起到免疫抑制、免疫调节的作用,改善妊娠结局;(4)两种药物同期使用,可优势互补,降低单一药物的使用的剂量,可有效提高用药的安全性,从而避免药物对人体造成的额外伤害。
总之,小剂量的阿司匹林联合低分子肝素治疗APS患者,能显著降低流产率及生化妊娠率,提高活产率,降低子痫前期、胎儿生长受限、胎儿窘迫等妊娠并发症及分娩并发症的发生率,且低分子肝素尽早应用(排卵后)的临床疗效优于孕后应用,在临床上具备一定的应用价值。
