玻璃体切除联合黄斑前膜剥除术及内界膜剥除治疗特发性黄斑前膜患者效果观察
2022-04-03杨丽娜姜文科孙雪峰
杨丽娜,姜文科,孙雪峰
烟台业达医院眼科,山东烟台 264000
特发性黄斑前膜(idiopathic macular epiretinal membrane, IMEM)为临床常见眼病,主要在50 岁以上的人群中发病,无明显诱因[1-2]。IMEM 通常与白内障合并发生,若不施以及时的治疗,则会造成患者视力降低,影响其生活质量。针对IMEM,目前尚未见特效的药物治疗措施,主要还是以手术治疗为主[3-4]。玻璃体切除联合黄斑前膜剥除术是临床治疗IMEM 的常用措施,可通过切除浑浊的玻璃体,并剥除视网膜表层的增殖膜,以此达到恢复患者视力的目的[5-6]。然而临床对于行手术时是否联合内界膜剥除一直存在较多争议,且与之有关的研究报道较为缺乏。基于此,本研究以2018 年5 月—2020 年5 月烟台业达医院收治的64 例IMEM 患者为研究对象,分析玻璃体切除联合黄斑前膜剥除术以及内界膜剥除在IMEM 患者中的价值。现报道如下。
1 资料与方法
1.1 一般资料
方便选取本院收治的64 例IMEM 患者为研究对象,研究经本院医学伦理委员会批准。对所有患者施以玻璃体切除联合黄斑前膜剥除术,按随机数表法分为两组,各32 例,对照组中男18 例,女14例;年龄35~68 岁,平均(54.79±2.38)岁;病程2~10个月,平均(6.43±1.21)个月;体质指数(body mass index, BMI)18.5~26.9 kg/m2,平 均(24.39±0.57)kg/m2。观察组中男19例,女13例;年龄34~69岁,平均(54.87±2.46)岁;病程2~9 个月,平均(6.36±1.05)个月;BMI 18.6~27.0 kg/m2,平均(24.48±0.63)kg/m2。
1.2 纳入与排除标准
纳入标准:经裂隙灯镜检、光学相干断层扫描(optical coherence tomography, OCT)等相关检查确诊患者;视物变形或视力呈进行性下降患者;相关资料完整患者;年龄≤80 岁患者;所有患者或其家属均签订知情同意书,且自愿参与研究。
排除标准:存有其他类型眼部疾病或并发症患者;存有精神疾病患者;合并凝血、免疫异常患者;存有酒精、药物依赖史患者。
1.3 方法
对照组行玻璃体切除联合黄斑前膜剥除术:手术前完善眼部的相关检查,手术均由同一术者完成,选用博士伦Stellaris PC 玻璃体切割机,施行玻璃体切除术联合黄斑前膜剥除术:在眼球后神经阻滞麻醉后,于距离角膜缘3.5 mm 处,以23G 穿刺刀构建经睫状体平坦部巩膜三切口入路,在颞下放入灌注管,行玻璃体切除术;手术期间先去除轴心处的玻璃体,从视盘附近吸引剥离体后结膜,促使其脱离后予以切除;切除玻璃体后,在黄斑区注入0.2 mL 的吲哚菁绿(国药准字H20055881)以辅助染色黄斑前膜;剥除前膜时,从前膜与视网膜粘连薄弱处入手,以钩将前膜钩起,之后以镊夹住前膜断端过后将其剥除;对于前膜区域较大者,需予以不同方位的剥离,最大程度地将前膜剥离干净,缝合切口,术毕。观察组于此基础上在手术时予以内界膜剥除,即在0.25 mg/mL 吲哚菁绿的染色辅助下剥除血管弓区域内的内界膜,其余操作与对照组相同。两组均于术毕后以妥布霉素地塞米松眼膏(国药准字H20020496)涂眼,包扎,妥布霉素地塞米松滴眼液(国药准字H20083012)滴眼,3 次/d。两组均观察到术后3 个月。
1.4 观察指标
比较两组的最佳矫正视力(best corrected visual acuity, BCVA)、黄斑中心凹厚度(central macular thickness, CMT)、视物变形程度以及并发症。①BCVA:采用国际标准视力表对患者的视力进行测定,由视力表从上至下一次读出视标,直至看不清楚为止,将其转换为最小分辨角对数(logMAR),以此详细记录患者术前、术后3 个月的BCVA。②CMT:术前、术后3 个月行OCT 检查以此测量CMT(内界膜到色素上皮间的距离)。③视物变形程度:于术前、术后3 个月,以M-chat 表于BCVA 下测定。重度变性:垂直变形(vertical metamorphopsia,MV)或水平变性(horizontal metamorphopsia,MH)内任何一项>1°;中度变形:MV 或MH 中任何一项>0.5°;轻度变形:MV 和MH 均<0.5°。④并发症:随访3 个月内,记录眼内压增高、晶状体浑浊、视野缺损发生情况。
1.5 统计方法
采用SPSS 20.0 统计学软件对数据进行分析,计量资料符合正态分布,采用(±s)表示,组间差异比较进行t检验,同组术前术后比较采用配对t检验,计数资料采用[n(%)]表示,组间差异比较进行χ2检验,等级资料采用秩和检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者BCVA 比较
术后3 个月,两组BCVA 均优于术前,差异有统计学意 义(P<0.05);而两 术后3 个月 组组 间的BCVA 相比,差异无统计学意义(P>0.05)。见表1。
表1 两组患者BCVA 对比[(±s),logMAR]Table 1 Comparison of BCVA between the two groups of patients[(±s),logMAR]
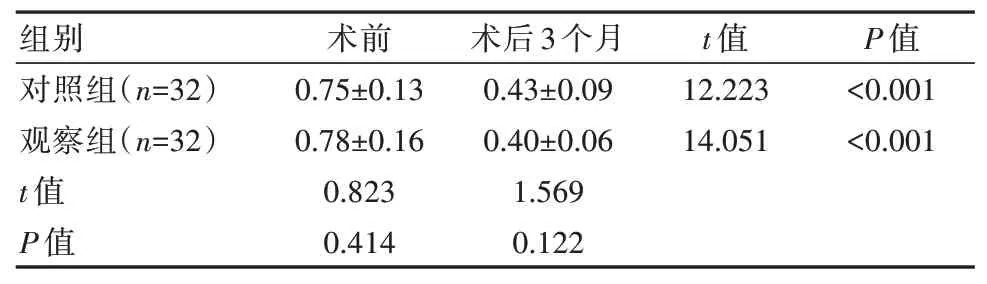
表1 两组患者BCVA 对比[(±s),logMAR]Table 1 Comparison of BCVA between the two groups of patients[(±s),logMAR]
?
2.2 两组患者CMT 比较
术后3 个月,两组CMT 均低于术前,差异有统计学意义(P<0.05);但两组组间术后3 个月的CMT相比,差异无统计学意义(P>0.05)。见表2。
表2 两组患者CMT 对比[(±s),μm]Table 2 Comparison of CMT between the two groups of patients[(±s),μm]

表2 两组患者CMT 对比[(±s),μm]Table 2 Comparison of CMT between the two groups of patients[(±s),μm]
?
2.3 两组患者视物变形程度比较
术后3 个月,两组视物变形程度均轻于术前,差异有统计学意义(P<0.05);但两组术后3 个月的视物变形程度相比,差异无统计学意义(P>0.05)。见表3。

表3 两组患者视物变形程度对比[n(%)]Table 3 Comparison of the degree of visual object distortion between the two groups of patients[n(%)]
2.4 两组患者并发症比较
术后3 个月内,对照组2 例眼内压增高、1 例晶状体浑浊、1 例视野缺损,并发症发生率为12.50%(4/32);观察组仅1 例眼内压增高、1 例晶状体浑浊,并发症发生率为6.25%(2/32)。两组并发症发生率相比,差异无统计学意义(χ2=0.184,P=0.668)。
3 讨论
黄斑前膜是一种无血管纤维细胞增生性膜沿黄斑内界膜表面生长的疾病,其中IMEM 约占80%以上,近年由于人们的生活方式的不断改变,促使该病的发生率逐年升高,且有年轻化的趋势[7-8]。目前,临床对于IEME 的确切发病原因和形成机制尚未完全明晰,通常认为与黄斑界面异常和玻璃体后结膜脱离联系较为密切[9-10]。IMEM 早期症状并不明显,持续发展会促使黄斑部的构造出现异常变化,最终造成程度不一的视力损害和视物变形,需及时采取规范有效的治疗[11-12]。
现阶段,临床对于IMEM 尚未形成统一的治疗方案,治疗术式较多,其中玻璃体切除联合黄斑前膜剥除术最为常用。玻璃体切除术通过解除视网膜表面的张力,以此达到黄斑解剖学复位的目的,而黄斑前膜剥除术通过将前膜去除,可有效缓解张力,从而有效改善患者的视力[13-14]。但临床对于该手术在术中是否联合内界膜剥除尚存在较多争议。支持联合内界膜剥除的医师认为内界膜能够作为色素细胞与纤维细胞增生的支架,联合内界膜可去除增厚的内界膜,解除黄斑玻璃体视网膜牵拉、视网膜前膜收缩牵引力等,以此获得更佳的视力与视物变形症状改善效果。而反对的医师认为内界膜本身为透明、脆弱的膜,人眼识别较为困难,剥离内界膜不但可能增加视网膜深层微囊瘤形成风险,还可造成视网膜神经纤维层损伤,影响视功能。本研究结果显示,术后3 个月,两组BCVA 优于术前;CMT[(415.49±20.28)μm、(412.58±19.46)μm]低 于术 前[(503.45±23.79)μm、(503.21±23.26)μm];视物变形程度轻于术前(P<0.05);但两组术后3 个月的BCVA、CMT、视物变形程度相比,差异无统计学意义(P>0.05),由此提示行玻璃体切除联合黄斑前膜剥除术治疗时,无论是否联合内界膜剥除均能够有效改善IMEM 患者的视力,降低CMT,减轻视物变形程度。刘华等[15]研究显示,术后3 个月,两组的CMT 分别为(374.71±66.71)、(450.75±69.41)μ m,均 低 于 术 前 的(497.63±119.01)、(509.05±111.74)μm(P<0.05),提示IMEM 患者行玻璃体切除联合黄斑前膜剥除术治疗时是否联合内界膜剥除均可提升患者视力,改善黄斑水肿及视物变形,与本研究结果具有一致性。由此充分地提示IEME 患者行玻璃体切除联合黄斑前膜剥除术治疗时,无论是否联合内界膜剥除均可取得显著成效。分析原因在于黄斑前膜在收缩时会产生对玻璃体后界膜的牵引力,进而引发黄斑水肿、视细胞的排列异常,诱发视力下降、视物变形等情况[16-17]。黄斑前膜剥除术通过对前膜进行有效剥除,解除前膜对视网膜组织切线防线的牵拉,恢复原始解剖形态,进而缓解CMT,从而达到改善视功能的效果。本研究结果显示,两组随访3 个月内仅出现少量并发症,且组间比较差异无统计学意义(P>0.05),分析原因认为在玻璃体切除联合黄斑前膜剥除术中,通过吲哚菁绿进行黄斑前膜的染色,便于术者在术中准确区别黄斑前膜与四周组织,有效识别IEME 的范围大小,从而确保剥除的完整性,避免误伤到视网膜,进而有效减少并发症的发生[18]。黄斑前膜的染色还可使术者术中清晰地辨认残存的微膜,二次剥离可促使增殖膜加剥离更充分,从而进一步降低并发症发生风险,利于术后视力恢复。但本研究中研究对象仅有64 例,样本量较小,可能对研究结果的准确性及可信度造成影响,后续研究中还应扩大样本量进一步研究,旨在为临床提供更为可靠的指导。
综上所述,玻璃体切除联合黄斑前膜剥除术联合内界膜剥除治疗IEME 患者均可取得显著成效,能够明显改善患者视力,降低CMT,减轻视物变形程度,且并发症较少,可获得与玻璃体切除联合黄斑前膜剥除术相同的功效,后续临床可按患者病情的实际情况进行手术方案的制定,以此最大程度地确保患者的身心健康。
