协同式院前急救护理在急性脑出血患者救治中的应用探究
2022-04-03李硕菊周郁青
李硕菊,周郁青
福建中医药大学附属人民医院(福建省人民医院)外五科,福建福州 350004
急性脑出血具有较高的致残率及致死率,该病发展快、起病急,其主要由非外伤因素引起脑部血管出血导致。院前急救指患者到院前的救护,包括转运护理及现场急救。为提高抢救率,改善急性脑出血预后,需要给予患者有效、及时的院前急救。常规急救护理的干预措施具有一般性,无法有效缩短院前诊疗时间,难以达到理想效果[1]。协同式院前急救护理是一种体现医院学术竞争力及诊疗能力的护理方法,该方法针对患者的实际情况,与家属、各科医疗人员共同参与,快速、有效地制订个性化、连续、规范的诊疗方案,能够提高护理质量[2]。为进一步探讨该方案应用于急性脑出血的价值,本文随机选取于2020 年7 月—2021 年6 月期间因急性脑出血在福建中医药大学附属人民医院(福建省人民医院)急救的40 例患者作为研究对象,予以协同式院前急救护理干预,分析对患者诊疗时间、抢救效果、生活能力、运动能力、并发症的影响,现报道如下。
1 资料与方法
1.1 一般资料
随机选取80 例因急性脑出血在本院急救的患者作为研究对象,根据患者入院时间先后分组:将2020 年7—12 月入院的40 例患者纳入对照组;将2021 年1—6 月入院的40 例患者纳入观察组。对照组男22 例,女18 例;年龄28~84 岁,平均(59.27±8.87)岁;发病时间1~6 h,平均(3.17±0.38)h;出血位置:脑室14 例,基底节26 例。观察组男21 例,女19例;年龄27~85 岁,平均(58.88±8.54)岁;发病时间1~7 h,平均(3.21±0.24)h;出血位置:脑室15 例,基底节25 例。两组出血位置、发病时间等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:急性脑出血经影像学诊断及临床检查确诊;患者配合后期随访及家属签署知情同意书。排除标准:伴有精神疾病者;临床资料不完整者;凝血功能异常者;发病前患有感染性疾病者;脑出血由外伤导致者。
1.3 方法
对照组予以常规急救护理干预,该方法包括院前急救及院内急救。①院前急救:在接到120 电话后通知相关医疗人员并立即赶赴现场;给予现场急救、转运措施。②院内急救:行常规检查,给予吸氧、保持呼吸道畅通等措施;根据患者病情协助临床采取相应措施。
观察组在常规急救护理的基础上予以协同式院前急救护理干预。(1)协同救治团队干预:协同救治团队由康复科、重症医学科、检验科、影像科、神经外科、急诊科医护人员组成,其中康复科负责后期康复;重症医学科负责对疾病程度较重的患者进行救治;检验科与影像科进行急诊检查;神经外科负责患者的住院手续、急诊会诊;急诊科负责院前急诊及给予急救措施。(2)院前急救:①奔赴现场前。接到急救电话后1 min 内通知急诊科及相关医护人员出诊;奔赴现场的途中,通过与家属联系明确患者发病情况、状态,依据描述指导家属对患者进行简单急救,若家庭备有供氧机,给予患者吸氧;患者出现呕吐,为防止窒息,需将患者头部偏向一侧,对鼻腔和口腔异物进行清理;患者出现昏迷时,不宜移动患者身体;为使家属保持冷静,医护人员的语气应保持镇静与温和。②现场急救。到达现场后,对患者的生命体征进行初步判断,给予氧气吸入,保持呼吸道通畅,若患者无自主呼吸能力,则进行气管插管通气;为及时补充静脉体液,建立静脉通路,用药以三查八对为原则,保留相关器具及药瓶;为缩短转运时间,快速判断患者的转运指征,判断完成后,由两人搬运担架将患者送入救护车。③转运途中干预。医生询问家属患者既往病史、发病时间,根据实际情况给予相应措施;为避免颠簸导致体位不当,抬高患者头部15~30°,并保持良好固位;若患者存在意识障碍,应及时解开过紧的领口,保持呼吸通畅;若患者发生呕吐,应及时清理口鼻异物,将头偏向一侧;若患者伴有高血压,为帮助收缩血管,应采用冷毛巾按压患者的颈动脉、头部;严密监测并记录血压、意识、心率等生命体征;为改善脑部缺氧状态,保持4~6 L/min 的氧流量吸入;为避免意识清醒的患者心理过度紧张,运用易懂、简单的语言与患者沟通,使其情绪稳定;若患者病情较严重,则由专科医师与车内医护人员进行远程会诊,专科医师提出救护操作建议;为避免家属因等待其他家庭成员到院浪费诊疗时间,详细告知救治计划,引导其对院内急救方案进行配合;为提高到院转送的效率,评估到院时间,联络各科室做好接待准备,使检验科、影像科提前开启绿色通道,神经外科及时进行会诊,若患者病情较严重,则通知重症医学科做好接收准备。④到院后干预。依据绿色通道流程,将患者转运前、用药、生命体征变化、途中病情等具体情况进行详解交代。
1.4 观察指标
①记录两组住院时间、急诊逗留时间、检查总用时、初步救治用时,其中检查总用时为入院后开展相关检查的总用时;初步救治时间为接到急诊电话至患者进入救护车时间。
②记录两组死亡、残疾、康复出院情况。抢救成功率=(残疾例数+康复出院例数)/总例数×100%。
③于患者入院当天及干预后2 个月评估其生活能力及运动能力。生活能力由Barthel 指数(Barthel Index, MBI)评分[3]进行评估,分数范围为0~100 分,评估床椅转移、大小便情况及穿衣等方面,生活能力与评分成正比。运动能力由Fugl-Meyer 运动功能测评法(Fugl-Meyer Assessment of Motor Function,FMA)[4]进行评估,该量表以100 分为满分,评估关节状态、反射反应及行走状态等方面,运动能力与得分成正比。
④记录两组呼吸衰竭、蛛网膜下腔出血、消化道出血、中枢性高热发生情况。
1.5 统计方法
采用SPSS 23.0 统计学软件对数据进行分析,计量资料经检验符合正态分布,采用(±s)表示,组间差异比较进行t检验;计数资料采用[n(%)]表示,组间差异比较进行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者住院时间及诊治各环节用时比较
观察组住院时间、急诊逗留时间、检查总用时、初步救治用时较对照组短,差异有统计学意义(P<0.05),见表1。
表1 两组患者住院时间及诊治各环节用时对比(±s)Table 1 Comparison of hospitalization time and time spent in each link of diagnosis and treatment between the two groups of patients(±s)

表1 两组患者住院时间及诊治各环节用时对比(±s)Table 1 Comparison of hospitalization time and time spent in each link of diagnosis and treatment between the two groups of patients(±s)
?
2.2 两组患者抢救情况比较
观察组抢救成功率与对照组比较,差异无统计学意义(P>0.05),见表2。

表2 两组患者抢救情况对比[n(%)]Table 2 Comparison of rescue situations between the two groups of patients [n(%)]
2.3 两组患者干预前后生活能力评分及运动能力评分比较
两组干预前生活能力评分及运动能力评分比较,差异无统计学意义(P>0.05);观察组干预后生活能力评分及运动能力评分较对照组高,差异有统计学意义(P<0.05),见表3。
表3 两组患者干预前后生活能力评分及运动能力评分对比[(±s),分]Table 3 Comparison of living ability scores and exercise ability scores between the two groups before and after the intervention[(±s),points]
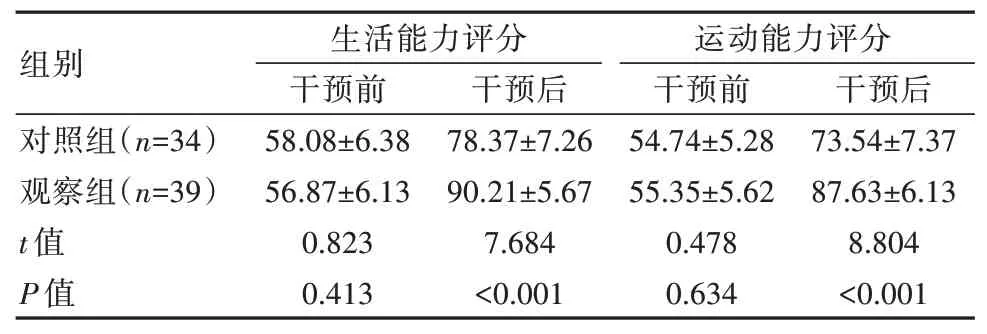
表3 两组患者干预前后生活能力评分及运动能力评分对比[(±s),分]Table 3 Comparison of living ability scores and exercise ability scores between the two groups before and after the intervention[(±s),points]
注:对照组剔除6 例死亡病例,观察组剔除1 例死亡病例
?
2.4 两组患者并发症发生情况比较
观察组并发症发生率较对照组低,差异有统计学意义(P<0.05),见表4。
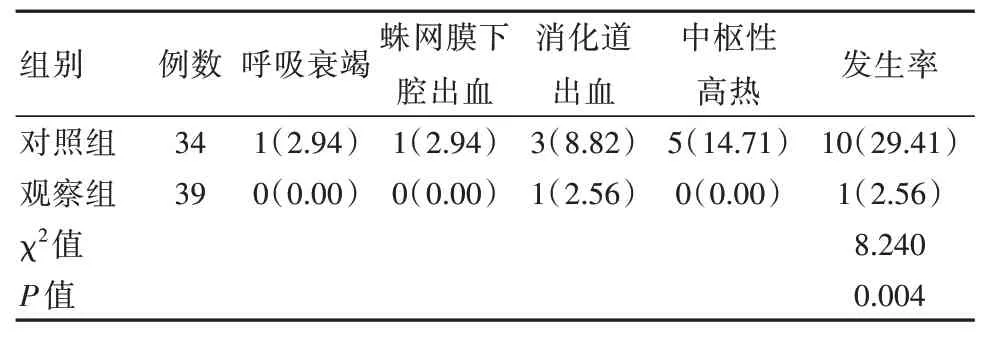
表4 两组患者并发症发生情况对比[n(%)]Table 4 Comparison of the incidence of complications between the two groups[n(%)]
3 讨论
近年来,我国的急性脑出血发病人数随着老龄化趋势的加深而增多,该病以发病后3~6 h 内为最佳治疗时间,若错失宝贵的抢救时间,易引起患者脑部并发症,甚至残疾、死亡。因此,快速、准确诊断疾病,及时给予干预措施以缩短治疗时间对患者预后具有重要意义。既往常规急救护理对各学科的联系不够,易因急诊逗留时间长、检查时间过长、会诊不及时等原因延误救治,难以促进预后。协同式院前急救护理能够整合学科资源,争取家属的协助,可发挥家属、各科医护人员的协同作用,让家属充分参与院前急救,有助于提升医疗质量[5-6]。
本研究中,观察组住院时间、急诊逗留时间、检查总用时、初步救治用时较对照组短(P<0.05),表明对急性脑出血患者应用协同式院前急救护理干预能够缩短诊疗时间,有助于身体康复。协同式院前急救护理通过建立协同救治团队,使各科医护人员明确自身责任,能够提升救治流程的规范性,保证患者到院后根据实际情况快速开展救治工作,缩短急诊逗留时间、检查总用时。协同式院前急救护理奔赴现场的途中,通过与患者家属进行联系,明确患者发病情况、状态,依据描述指导家属对患者进行简单急救,能够控制患者急症的发展,配合现场急救可缩短初步救治用时。观察组通过加强各学科的联系,能够有效利用医疗资源,使患者获得及时、有效地干预,提升整体救治效果,有助于身体康复[7-9]。
本研究中,观察组抢救成功率97.50%与对照组85.00%比较,差异无统计学意义(P>0.05),表明对急性脑出血患者应用协同式院前急救护理干预的抢救效果较好。协同式院前急救护理在接到患者急救信号后,急诊科及相关医护人员及时出诊,能够争取宝贵的治疗时间;在救护车上通过与家属保持联系,指导其对患者进行简单急救,能够避免家属因错误操作加重病情。同时提前了解患者的发病情况、状态有助于医护人员到现场后快速开展救治工作,缩短回院时间,可控制疾病的进展,保证患者的生命安全[10-14]。
本研究中,观察组干预后生活能力评分、运动能力评分较对照组高(P<0.05),表明对急性脑出血患者应用协同式院前急救护理干预有助于提高生活能力,恢复运动能力。急性脑出血患者的生活能力、运动能力与疾病的救治过程关系密切。急性脑出血发病后,进入脑室的血液可对中枢神经形成压迫,引发组织功能障碍,从而影响预后。在急诊科医护人员到现场后,初步判断患者的生命体征,针对症状采取相应措施,能够缓解急症;在干预过程中保留使用过的药物及器具,方便到院后相关医疗人员进行追溯,可避免因用药或操作不当,加重患者病情;快速判断患者的转运指征,可缩短回院时间,为院内抢救争取时间。院外持续给予吸氧措施,能够降低颅内压,缓解脑室的神经压迫,减轻组织功能障碍程度,有助于患者运动能力的恢复,提高生活能力[15-17]。
本研究中,观察组并发症发生率为2.56%,较对照组的29.41%低(P<0.05),表明对急性脑出血患者应用协同式院前急救护理干预能够减少并发症。呼吸衰竭、蛛网膜下腔出血、中枢性高热化与脑出血急性期导致的功能损伤相关。脑出血使中枢神经发生紊乱,循环中枢受交感神经刺激,使儿茶酚胺异常增高,引发血管痉挛,进而引起消化道应激性出血。在转运途中医生仔细询问家属患者既往病史、发病时间,能够快速发现潜在病因,采取针对性干预措施,可提高临床效果,减轻功能损伤;对患者采取体位固定、保持呼吸通畅、降压措施、心理干预,能够减少运转中途对患部的刺激,有助于稳定病情;与专科医师进行远程会诊,能够借助协同干预的优势,使重症患者获得专业性的救治,有助于控制疾病进展;详细告知家属救治计划,引导其对院内急救方案进行配合,能够缩短到院后家庭成员做决定的时间,可缩短治疗时间,提升效果;评估到院时间,联络各科室进行接待准备,到院后讲解交代患者的具体情况,可促进院内救治工作的开展,提升治疗效率,有助于缓解中枢神经紊乱及减轻脑部功能损伤,减少呼吸衰竭、蛛网膜下腔出血、消化道出血、中枢性高热的发生[18-19]。
综上所述,对急性脑出血患者应用协同式院前急救护理干预的抢救效果较好,能够缩短诊疗时间,减少并发症,有助于提高生活能力及运动能力,有利于身体康复,提升满意度。
