不同程度宫颈病变患者阴道微生态变化及与HPV-DNA的关系
2021-10-19林蓉蓉邱德稳曾俊萍
林蓉蓉,刘 佳,邱德稳,曾俊萍
江西省妇幼保健院检验科,江西南昌 330006
宫颈癌是我国女性最常见的恶性肿瘤之一。近年来,宫颈癌发病呈年轻化趋势,其中宫颈鳞状细胞癌(CSCC)是宫颈癌最常见的一种病理类型。人乳头瘤病毒(HPV)持续感染是宫颈上皮内瘤变(CIN)及宫颈癌发生、发展的主要原因[1-2]。有研究表明,除HPV感染外,阴道微生态也参与了CIN及宫颈癌的发生、发展[3-4]。本研究通过检测CIN、CSCC患者阴道分泌物中反映阴道微生态的指标及HPV-DNA,以探讨不同程度宫颈病变下阴道微生态变化情况及与HPV-DNA的潜在关系。
1 资料与方法
1.1一般资料 选择2018年6月至2020年6月本院收治的经病理活检或宫颈液基薄层细胞学(TCT)检查确诊为低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)、CSCC的患者共509例作为研究对象,其中217例LSIL(CIN 1级)患者作为LSIL组,209例HSIL(CIN 2级、CIN 3级)患者作为HSIL组,83例CSCC患者作为CSCC组。另外选取同期TCT检查未发生宫颈病变的272例健康育龄女性作为对照组。纳入标准:CSCC组、LSIL组、HSIL组患者经病理活检或TCT检查分别确诊为CSCC、LSIL、HSIL;有性生活史;年龄18~65岁;未停经者月经结束3~7 d;近3 d无性生活史、阴道疾病治疗史;近1个月无抗菌药物服用史。排除标准:CIN锥切术后,物理治疗后的患者;宫颈癌放化疗后及合并其他疾病的患者。
1.2方法
1.2.1阴道微生态检测 所有受试者取膀胱截石位,取2根干净棉签,从阴道侧壁上1/3处刮取分泌物。1根棉签在清洁载玻片上均匀涂抹,革兰染色后常规显微镜镜检,记录加德纳菌、孢子、滴虫、乳酸杆菌等的检出情况,并计算Nugent评分(Nugent评分≥7分为2006年美国疾病控制与预防中心推荐的实验室细菌性阴道炎诊断金标准);另1根棉签采用联合检测试剂盒(干化学酶法)检测pH值、白细胞酯酶(LE)、唾液酸苷酶(SNA)。
1.2.2HPV-DNA检测 在宫颈管内用采样刷取标本,用HPV-DNA专用保存液固定保存,使用杂交捕获实验技术试剂盒检测HPV-DNA,并记录其具体载量。
1.3统计学处理 采用SPSS25.0软件进行统计学分析。计数资料以频数、率表示,组间比较采用χ2检验或Fisher确切概率法。以P<0.05为差异有统计学意义。
2 结 果
2.14组受试者阴道微生态指标比较 4组加德纳菌、滴虫、乳酸杆菌检出率,阴道pH值≥4.6的受试者比例,以及LE、SNA阳性率比较,差异均有统计学意义(P<0.05),4组孢子检出率差异无统计学意义(P>0.05)。两两比较,HSIL组加德纳菌检出率(35.9%)高于LSIL组(22.1%)及对照组(16.9%);对照组滴虫检出率(4.8%)高于HSIL组(0.5%)及LSIL组(0.0%);CSCC组乳酸杆菌检出率(20.5%)低于HSIL组(46.4%)、LSIL组(53.0%)及对照组(59.2%),HSIL组(46.4%)低于对照组(59.2%);CSCC组阴道pH值≥4.6的受试者比例(92.8%)高于HSIL组(67.9%)、LSIL组(49.3%)及对照组(44.5%),HSIL组(67.9%)高于LSIL组(49.3%)及对照组(44.5%);LSIL组LE阳性率(32.3%)低于CSCC组(66.3%)、HSIL组(52.6%)及对照组(45.6%),对照组(45.6%)低于CSCC组(66.3%);HSIL组SNA阳性率(31.6%)高于LSIL组(14.3%)及对照组(15.4%),差异均有统计学意义(P<0.05)。见表1。
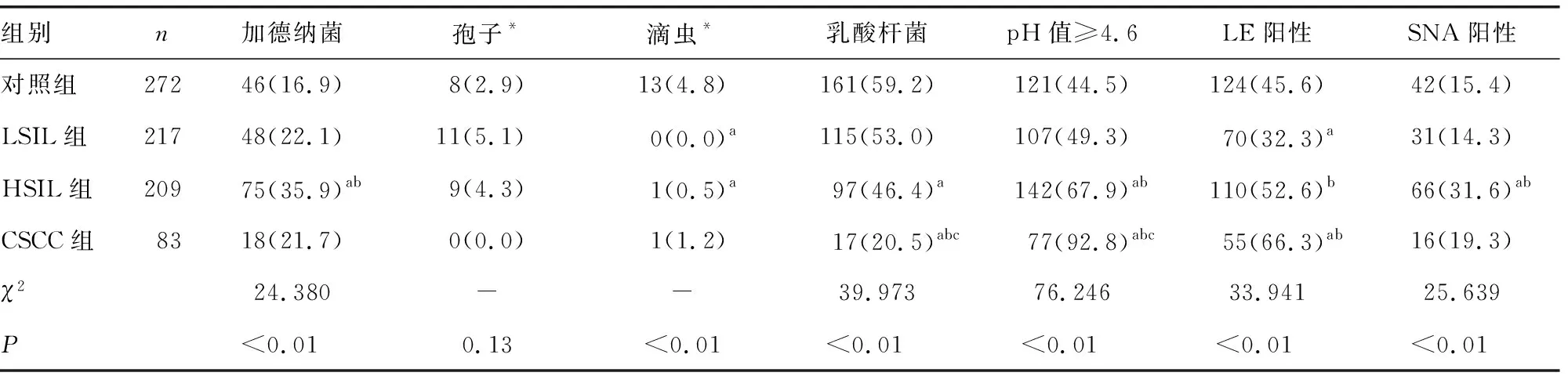
表1 4组受试者阴道微生态指标比较[n(%)]
2.2HPV阴性组、HPV阳性组阴道微生态指标比较 从所有研究对象中随机选取261例,根据HPV-DNA检测结果分为HPV阴性组(HPV-DNA≤1)100例、HPV阳性组(HPV-DNA>1)161例。HPV阳性组Nugent评分≥7分(细菌性阴道炎)、阴道pH值≥4.6的受试者比例,LE阳性率、SNA阳性率均高于HPV阴性组,而乳酸杆菌检出率则低于HPV阴性组,差异均有统计学意义(P<0.05);2组的孢子和滴虫检出率差异无统计学意义(P>0.05)。见表2。
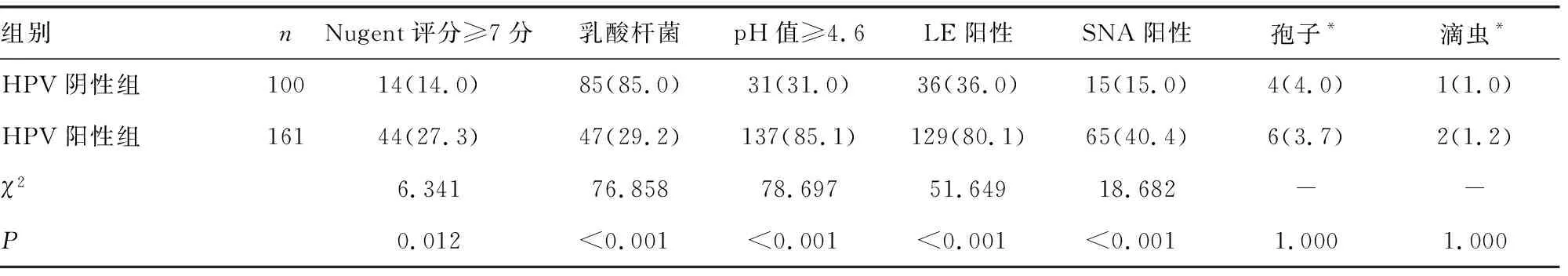
表2 HPV阴性组(HPV-DNA≤1)、HPV阳性组(HPV-DNA>1)阴道微生态指标比较[n(%)]
3 讨 论
感染HPV的患者中,有15%CIN 1级、30%CIN 2级和45%CIN 3级患者发展为宫颈癌[5-6]。研究发现,除HPV感染外,其他因素如生殖道感染、阴道微生态失衡、吸烟、性伴侣过多、过早性生活等对CIN及宫颈癌的发生、发展起到一定作用[3-4]。女性阴道微生态系统是由解剖结构、微生物群、局部免疫、内分泌调节共同构成[7]。正常女性阴道内大约有200多种微生物,是由不同种类的细菌、真菌、支原体等组成,其中95%是乳酸杆菌,这些微生物在阴道环境内形成动态平衡[8-9]。正常情况下,阴道微生态的动态平衡主要是由以乳酸杆菌为优势菌的各种微生物组成。当阴道菌群的多样性、密集度、优势菌、阴道分泌物白细胞计数、LE等炎性反应指标、pH值、SNA、乳酸杆菌功能中任何一项出现异常改变,即称为阴道微生态失衡[10]。当平衡被打破时,乳酸杆菌数量减少或者功能受损会增加其他病原微生物感染的概率,导致阴道微生态固有的保护机制被破坏[11]。
有研究发现,重建阴道微生态动态平衡是降低HPV感染风险的关键,补充阴道乳酸杆菌有利于HPV的清除,且该研究经过9~30个月的随访发现,长期使用益生菌治疗HPV的治愈率比短期使用益生菌高出2倍[12-13]。GODOY-VITORINO等[14]的研究发现,CIN 3级病变患者的阴道中出现加德纳菌和奇异菌属的富集,李晴等[15]研究发现,HSIL患者阴道菌种结构多样性和复杂性更明显,其中短普雷沃菌、加德纳菌和犬布鲁氏菌的长期存在与HPV持续感染并进展至HSIL密切相关。也有研究发现,正常的阴道pH值可能逆转CIN的进展[16]。在宫颈癌前病变患者行宫颈环形电刀切除术(LEEP)后应用阴道用乳酸杆菌活菌胶囊治疗可降低阴道微生态各项指标(pH值≥4.6、SNA、H2O2和LE)的阳性率,可减少阴道感染的发生,进而减少HPV感染的机会[17-18]。检出加德纳菌、SNA阳性是诊断细菌性阴道炎的两个重要条件,本研究结果显示,HSIL组加德纳菌检出率、SNA阳性率较LSIL组及对照组高,差异有统计学意义(P<0.05),提示HSIL组较LSIL组、对照组细菌性阴道炎的发生风险增加。CSCC组乳酸杆菌检出率(20.5%)低于HSIL组(46.4%)、LSIL组(53.0%)及对照组(59.2%),差异有统计学差异(P<0.05),说明随着宫颈病变严重程度的增加,乳酸杆菌逐渐减少,杂菌逐渐增多。CSCC组阴道pH值≥4.6的受试者比例(92.8%)高于HSIL组(67.9%)、LSIL组(49.3%)及对照组(44.5%),HSIL组(67.9%)高于LSIL组(49.3%)及对照组(44.5%),差异有统计学差异(P<0.05),结果提示,随着宫颈病变的加重,pH值≥4.6的受试者比例也在增加,说明乳酸杆菌的功能受损加重。LE是阴道炎症指标,本研究LSIL组LE阳性率(32.3%)低于CSCC组(66.3%)、HSIL组(52.6%),差异有统计学意义(P<0.05),结果提示HSIL组和CSCC组炎性反应更重。4组的孢子检出率差异无统计学意义(P>0.05),对照组滴虫检出率高于HSIL组及LSIL组(P<0.05),提示霉菌性阴道炎、滴虫性阴道炎并不会随着宫颈病变程度的加重而出现阳性率增加的情况。
本研究还比较了HPV阳性组和HPV阴性组阴道微生态的差异,结果显示,HPV阳性组Nugent评分≥7分(细菌性阴道炎)、阴道pH值≥4.6的受试者比例,LE阳性率、SNA阳性率均高于HPV阴性组,而乳酸杆菌检出率则低于HPV阴性组,差异均有统计学意义(P<0.05);而2组孢子和滴虫的检出率差异无统计学意义(P>0.05),提示阴道微生态与HPV感染关系密切。宫颈癌与阴道微生态关系的研究尚处于初步阶段,有待更多的研究去证实二者之间的关联。明确HPV、阴道微生态与CIN、宫颈癌的相互关系,可能会为预防、治疗HPV感染及降低宫颈癌的发病率提供一个新方向。
综上所述,阴道微生态变化可能是导致宫颈病变的主要原因,也可能是HPV持续感染及宫颈病变发生、发展的潜在因素。
