肥胖对中青年糖尿病患者心功能的影响
2021-10-13孙漾丽孙兵兵王东伟顾迎春
孙漾丽,孙兵兵,王东伟,顾迎春
(郑州大学附属郑州中心医院 全科医学科,河南 郑州 450007)
糖尿病是一种以高血糖为主要特征的代谢类疾病。目前,全世界尤其是我国糖尿病发病率逐年增高,研究人员预测,到2035年全世界糖尿病患者将达到6亿[1]。中青年人群糖尿病发病率明显上升,主要发病原因是肥胖、不良生活习惯[2]。肥胖合并糖尿病患者心脏发生结构功能异常的机制复杂,心包脏层脂肪厚度、代谢-炎症机制紊乱与左心舒张功能异常明显相关[3],合并右心功能不全的机制与肥胖、睡眠呼吸暂停低通气综合征(obstructivesleepapnea,OSAHS)有明确关系,合并或单纯收缩功能不全机制无明确结论。肥胖及糖尿病都会对心脏结构产生不利影响,从而影响收缩和舒张功能[4]。已有部分研究者提出超重会加重糖尿病患者病情,尤其可对患者心脏造成除动脉粥样硬化相关并发症外的严重影响,这些结构功能异常与冠脉病变程度完全不相关,但是关于该方面的报道结果尚不统一,不同研究存在不同的观点[5-6]。超重和肥胖的糖尿病患者即便未发生可感知的临床症状,心功能也可能已经出现了异常改变[7]。本研究为排除年龄、血管因素的干扰,选取了中青年作为研究对象,采取控制单一变量方法对肥胖合并糖尿病患者心脏功能相关影响因素进行研究分析,以期为治疗肥胖合并糖尿病提供准确真实的研究结果。
1 资料与方法
1.1 研究对象选取2019年1月至2020年1月在郑州大学附属郑州中心医院住院治疗的80例2型糖尿病患者,男59例,女51例,年龄18~49岁,平均(41.67±3.29)岁。按照BMI分组,BMI为18.5~24.9 kg·m-2的为非肥胖糖尿病组,共48例,BMI超过30 kg·m-2的为肥胖糖尿病组,共32例。本研究经医院伦理委员会审理批准,患者或家属均自愿签署知情同意书。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组一般资料比较
1.2 纳入与排除标准(1)纳入标准:①2型糖尿病患者[7];②临床资料全者;③配合积极者;④未有影响本次研究的其他疾病者。(2)排除标准:①有冠心病病史者;②肝肾功能明显受损者;③严重应激反应者;④中途退出研究者;⑤近2个月发生糖尿病急性并发症者;⑥过敏体质者;⑦精神病者。
1.3 观察指标记录患者的姓名、年龄等基本信息。采用上海寰熙医疗器械有限公司提供的M型超声心动图对两组患者进行检查。记录患者主动脉内径(aortic meridian,AOD)、左室收缩期内径(left ventricular systolic diameter,LVDs)、射血分数(ejection fractions,EF)、室间隔厚度(ventricular septal thickness,IVS)、左室短轴缩短率(fraction shortening,FS)、左房内径(left atrium diameter,LAD)、左心室质量(left ventricular mass,LVM)、左室舒张期内径(left ventricular diastolic diameter,LVDd)、左室后壁厚度(left ventricular wall thickness,LVPW)、二尖瓣E峰与A峰比值(E/A)。记录两组患者甘油三酯(triglyceride,TG)、BMI、糖化血红蛋白(glycated hemoglobin,HbA1c)、胰岛素抵抗指数(homeostasis model assessment of insulin resistance,HOMA-IR)、舒张压(diastolic blood pressure,DBP)、空腹血糖(fasting blood glucose,FPG)、收缩压(systolic blood pressure,SBP)、空腹胰岛素(fasting insulin,FINS)水平。对肥胖糖尿病组患者多导睡眠监测记录呼吸暂停低通气指数(apnea hypopnea index,AHI)。在肥胖糖尿病组患者中进行LVPW、TG、HbA1c、SBP、DBP、FINS及AHI指数等指标与EF值的相关性分析,研究影响患者EF值的主要因素。

2 结果
2.1 生化指标、临床资料结果分析两组患者LVDs、AOD、EF、IVS、LVDd、FS比较,差异无统计学意义(P>0.05);肥胖糖尿病组LVPW、HOMA-IR、BMI、LVM、TG、FINS和DBP水平高于非肥胖糖尿病组,差异有统计学意义(P<0.05);肥胖糖尿病组E/A、FPG、HbA1c水平低于非肥胖糖尿病组,差异有统计学意义(P<0.05)。见表2。

表2 两组生化指标、临床资料结果分析
2.2 肥胖糖尿病组患者EF与各指标间关系分析肥胖糖尿病组患者EF与患者病程、SBP呈正相关(P<0.05),与患者AHI、LVM、FINS、BMI呈负相关(P<0.05),与年龄、FPG、TG、TC、BMI、HbA1c、DBP无相关性(P>0.05)。见表3。
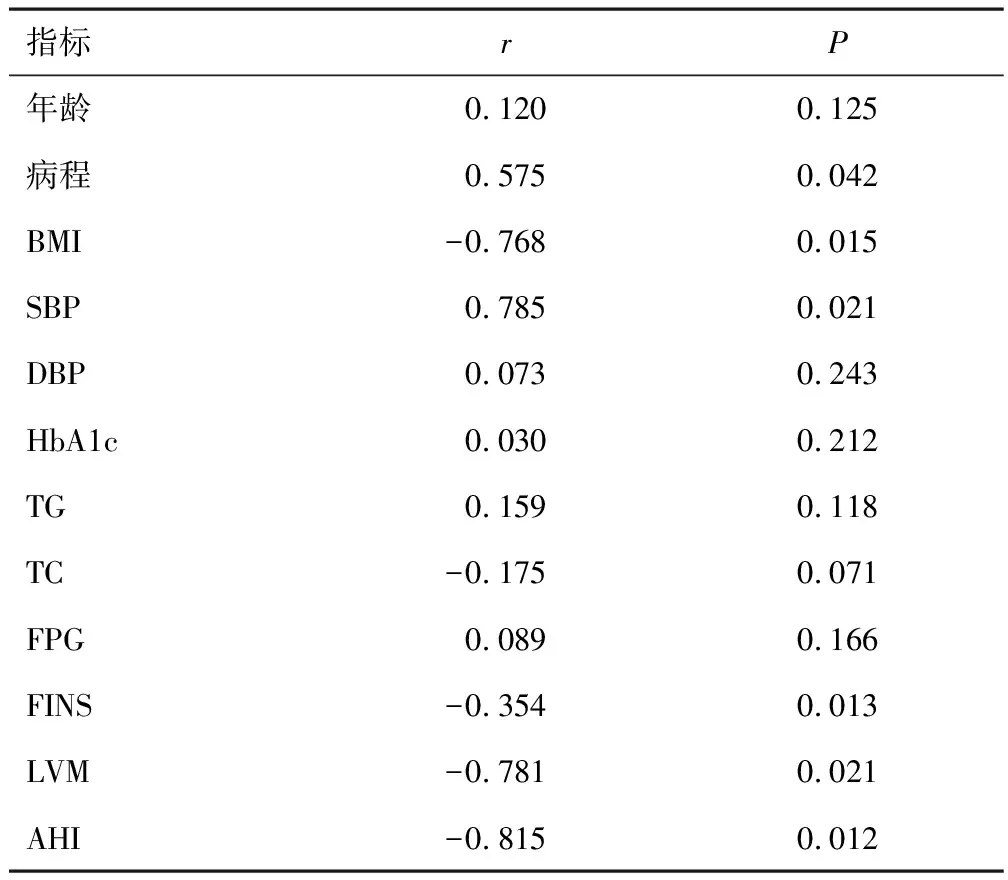
表3 肥胖糖尿病组患者EF与各指标间关系分析
2.3 多重线性回归分析将2.2部分与患者EF相关指标采用逐步回归法建立线性方程,其中EF(Y)、病程(X1)、SBP(X2)、AHI(X3)、BMI(X4)、LVM(X5)。最终方程为Y=42.697+23.473X2-16.587X3-34.508X5。患者EF主要受到AHI、SBP和LVM影响,其中AHI影响最大,其次为LVM,3个变量可以解释EF 67%的变异。见表4。

表4 多重线性回归分析
3 讨论
目前,肥胖已成为全球性问题[8-9]。中青年糖尿病患者合并肥胖数量逐年增加,构成了我国代谢疾病的主要人群。肥胖、糖尿病是心力衰竭发生的危险因素。已有研究表明BMI、腹型肥胖与心力衰竭的发生率及死亡率的关系。糖尿病、肥胖导致心脏功能异常的病因复杂,机制尚不明确。已发表的研究显示,糖尿病与心力衰竭发生发展与病程、年龄有关。国外一篇meta分析研究了BMI与新发心力衰竭的关系,结果表明与BMI正常人群相比,超重人群心力衰竭发生风险增加33%,与正常体质量者相比,Ⅰ、Ⅱ和Ⅲ级肥胖者发生心力衰竭风险分别增加73%,85%和189%[10]。肥胖在多重因素的作用下对人体心脏结构和功能产生影响,初期影响是造成左心房体积增大,逐步出现左心室增大,晚期可出现全心增大、严重心力衰竭直至需要心脏移植的程度。伴肥胖的糖尿病患者心功能受损风险异常升高,临床中主要干预靶点集中在减重、控制血糖等方面。此人群中心力衰竭发生的病理生理特点不同,重点观察指标也有所区别。
与正常BMI人群相比,从超声心动图可以观察到肥胖人群左心房内径增大的占比明显增高,心室舒张功能的下降,达到一定程度时左心室肥厚占比也显著增高。左房容积指数及左心室质量的双重影响使收缩和舒张功能进一步下降,进一步导致了EF值的逐步下降。在众多的相关因素中BMI、血压、年龄均会对人体左心房内径产生影响,其中BMI影响超过血压和年龄[11-12]。本次研究发现,肥胖合并糖尿病患者中较多患者具有左心收缩、舒张功能异常、左心室肥大、OHS等症状,这与部分研究结果[13]一致。肥胖对中青年糖尿病患者心脏功能有一定影响,尤其是BMI≥30 kg·m-2的人群,与心脏EF值相关性最大的指标是AHI、SBP、LVM,表明减重同时控制AHI指数和降低SBP、LVM等指标可以带来心功能获益[14]。本研究未发现控制血糖对心脏功能的影响。
综上所述,中青年肥胖合并糖尿病患者心脏功能受影响因素多样,肥胖是始动因素,直接和心功能有关,并需要控制干预的指标是AHI、左心室质量、SBP。本次研究对象仅有80例,样本量偏小,存在一定局限性,需进一步扩大样本量进行进一步深入研究。
