Castleman病合并经典型霍奇金淋巴瘤1例
2021-10-12黎绮铭曹清华童秀珍彭挺生
黎绮铭,曹清华,童秀珍,脱 颖,李 辉,彭挺生
患者女性,45岁,9个月前因咳嗽,发热10余天入院。查体:左侧锁骨上区可触及1枚肿大淋巴结。实验室检查:RBC 3.66×1012/L,Hb 89 g/L,WBC 7.17×109/L,PLT 445×109/L,红细胞沉降率(ESR)114 mm/h,C反应蛋白(CRP)79.6 mg/dL,IgG 21.1 g/dL,IgA 6.73 g/dL,IL-6<1.5 pg/mL(正常<7.0 pg/mL);ELISA法检测HIV呈阴性。影像学检查:CT示纵隔及双肺门、双侧锁骨上窝多发淋巴结肿大(图1);PET-CT示双侧颈Ⅳ区、双侧锁骨上区、纵隔及双肺门多发肿大淋巴结,代谢较活跃。行右侧胸腔淋巴结活检术。
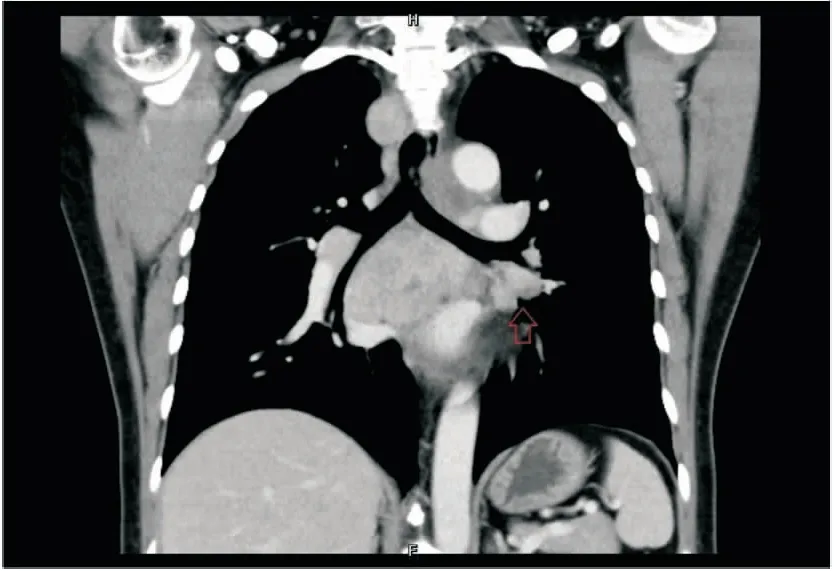
图1 CT示纵隔及双肺门、双侧锁骨上窝多发淋巴结肿大,箭头所示为代谢活跃的肿大淋巴结
病理检查眼观:送检灰白色结节状组织数枚,部分粘连,直径0.8~3.0 cm,切面灰白色,质较硬。镜检:淋巴结正常结构被破坏,多量淋巴滤泡增生,生发中心萎缩,被增生的套区包围;部分淋巴滤泡套区增生围绕生发中心形成“洋葱皮”样外观(图2),部分生发中心被玻璃样变的血管穿透,形成“棒棒糖”样外观。滤泡间区见多量增生的血管和片状成熟的浆细胞分布。免疫表型:CD21示部分FDC网架萎缩、部分增生;生发中心CD20阳性、BCL-2阴性;浆细胞CD38阳性,无κ或λ轻链蛋白单克隆表达;增生的套区IgD染色呈阳性。此外,在滤泡间区内可见散在分布的非典型细胞,细胞体积大、呈单核或多核、具有突出的不规则核膜和嗜酸性核仁,细胞质丰富、呈弱嗜碱性(图3)。这些非典型细胞的CD30呈强阳性(图4),Pax-5弱阳性,CD20部分阳性,CD15、CD45和HHV8均呈阴性,EBER原位杂交为阴性。
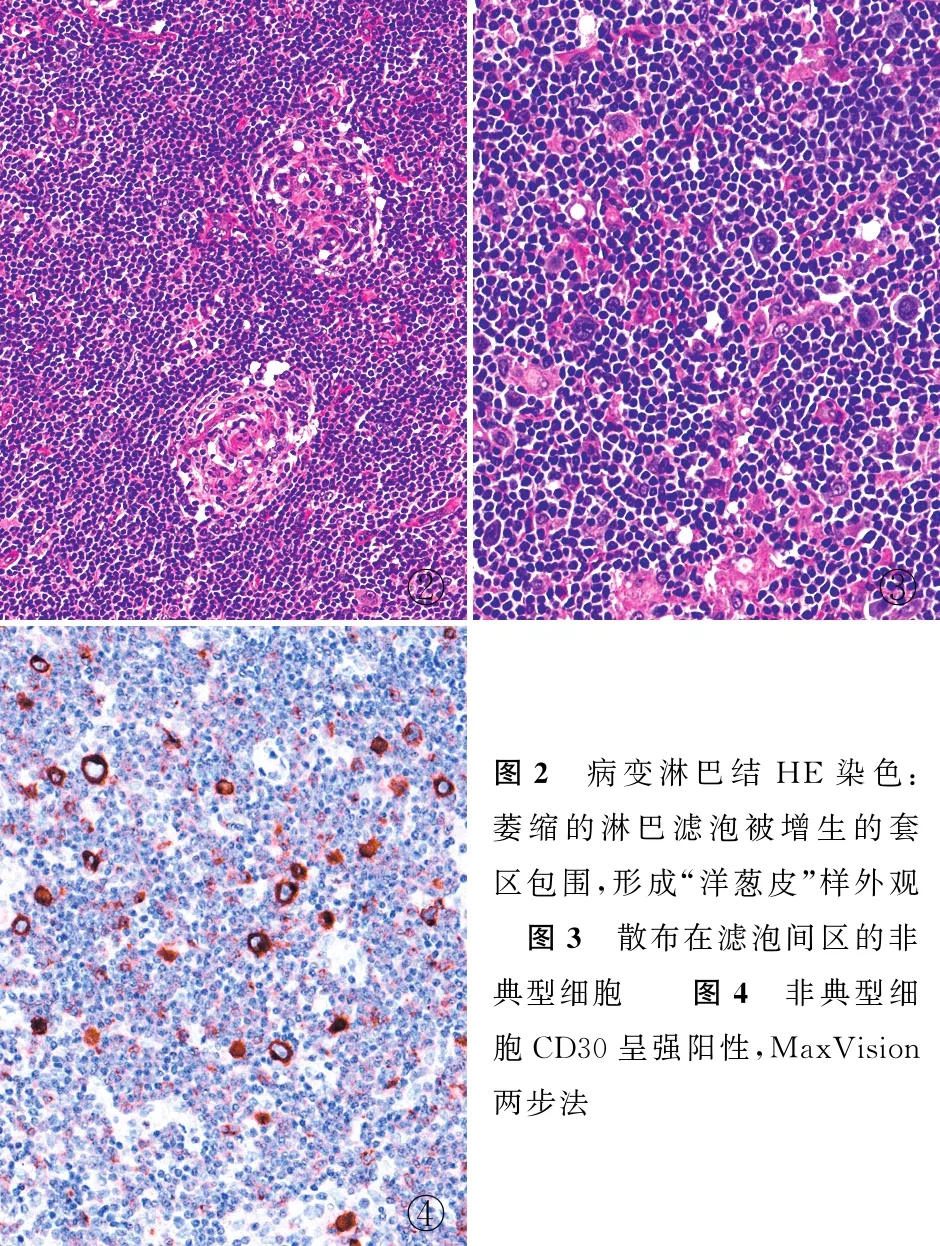
病理诊断:经典型霍奇金淋巴瘤(Hodgkin’s lymphoma, HL)合并Castleman病,富于淋巴细胞型,ⅡA期。患者行2个周期ABVD(蒽环类、博来霉素、长春新碱和达卡巴嗪)方案化疗后达到完全缓解,造血功能恢复为RBC 4.5×1012/L,Hb 125 g/L,WBC 6.62×109/L,PLT 297×109/L。复查PET-CT示:双侧颈Ⅳ区、双侧锁骨上区、纵隔及双肺门淋巴结较前缩小50%~60%,代谢明显减低。随访6个月,无复发。
讨论Castleman病在1956年首次被Castleman等[1]定义为一种良性增生性疾病,其具体发病机制至今尚未明确。Castleman病在临床上分为单中心型(unicentric Castleman disease, UCD)和多中心型(multicentric Castleman disease, MCD),病理上分为透明血管型、浆细胞型和混合型[2]。UCD较常见,其中约75%为透明血管型;MCD则包括HHV8相关性、特发性(idiopathic multicentric Castleman disease, iMCD)以及与POEMS综合征相关的病例[2]。组织学上,MCD通常表现为具有透明血管型和浆细胞型特征的混合型[3]。HHV8阴性MCD患者患淋巴瘤的风险增加,文献报道的8例HIV阴性MCD患者中6例合并非霍奇金淋巴瘤(non-Hodgkin’s lymphoma, NHL),2例合并HL,表明NHL与iMCD相关性更高[4]。部分MCD由HHV8引起(HHV8相关性MCD),HHV8阴性MCD病例称为iMCD[5]。根据iMCD共识诊断标准[6],该患者可被诊断为HHV8阴性/iMCD。iMCD的发生可能涉及自身免疫失调导致白介素6(interleukin-6, IL-6)过多和其他促炎细胞因子的释放、副肿瘤综合征导致异位细胞因子的分泌或感染了HHV8以外的病毒[5-6]。HHV8可在所有HIV阳性患者和某些HIV阴性患者中引发高细胞血症,对于HIV阴性和HHV8阴性的iMCD患者,其病因和病理生理尚不清楚[2,5-6]。
iMCD患者倾向于同时发生包括淋巴瘤在内的多种恶性肿瘤[3-4,7-9]。多篇文献报道了HL与Castleman病并存的病例[8-10]。目前认为高水平的IL-6是Castleman病的主要发病机制,恶性实体肿瘤可通过IL-6释放引起iMCD症状和邻近淋巴结的病理性改变[8]。HL中Reed-Sternberg细胞和组织细胞会产生过量的IL-6,此异常免疫状态是HL与Castleman病并存的原因[9-10]。另外,高水平的IL-6引起的促炎性细胞因子微环境可能引起免疫反应增强,导致机体耐受性下降和自身免疫性疾病的发展[5-6,10]。
iMCD合并经典型HL较罕见,组织病理学诊断十分困难,Reed-Sternberg细胞难以在穿刺活检中发现,可行免疫组化染色辅助诊断。本例报道将促进对该罕见形态学组合的认识,并为正确的临床病理诊断提供理论依据。
