鼻内镜不同手术入路治疗真菌性鼻窦炎的效果及其对鼻纤毛传输能力的影响
2021-10-10吴蔚刘玉萍孟彤
吴蔚,刘玉萍,孟彤
(郑州人民医院 耳鼻咽喉头颈外科,河南 郑州 450000)
真菌性鼻窦炎(fungal sinusitis,FS)是一种病源性真菌炎症,条件致病菌是被吸入鼻窦腔内的空气、尘埃中的真菌。常见致病菌为曲霉菌,其次为毛霉菌。真菌性鼻窦炎临床上发病部位多为单侧,其中最高发病区域为上颌窦,其次为蝶窦、筛窦,额窦最少。目前,临床上对于FS 的治疗多以于上颌窦进行窦口开放手术为主,可缓解患者头痛、鼻塞等症状,但可能引起术后鼻腔粘连的发生[1]。研究[2]表明,鼻内镜下,于上颌窦进行窦口开放手术联合于下鼻道开窗手术可改善FS 患者的鼻纤毛传输能力,调节术后鼻窦腔开放水平。本研究旨在探究鼻内镜不同手术入路治疗FS 的效果及其对鼻纤毛传输能力的影响,现报告如下。
1 资料与方法
1.1 一般资料
选取郑州人民医院2018 年10 月至2020 年5月127 例FS 患者作为研究对象,根据手术方式的不同分为对照组和观察组。对照组63 例,男39例,女24 例;年龄25~52 岁,平均(38.53±9.21)岁;病程1~6 个月,平均(3.52±2.11)个月;发病部位为左侧25 例,右侧38 例。观察组64 例,男37 例,女27 例;年龄27~54 岁,平均(40.52±9.42)岁;病程1~6 个月,平均(3.56±2.12)个月;发病部位为左侧29 例,右侧35 例。两组一般资料经比较,差异无统计学意义(P>0.05),具有可比性。经鼻窦CT、MRI 等检查纳入符合《耳鼻咽喉头颈外科学(第9 版)》[3]中真菌性鼻窦炎的诊断标准,年龄25~54 岁。排除严重肝肾功能损害,精神异常等。本研究经郑州人民医院医学伦理委员会审核批准。
1.2 方法
两组均给予局部麻醉,于鼻内镜下,针对上颌窦区域利用0.9%氯化钠溶液进行冲洗,嘱咐患者取平卧位。
1.2.1 对照组 于上颌窦进行窦口开放手术。于鼻内镜下,切除钩突,将鼻窦开放,并对存在于鼻腔里的分泌物进行彻底清理,将中鼻道息肉清除,并针对窦口直径,将其扩大至2~4 cm,针对存在于窦腔里的干酪样物以及脓性分泌物给予充分清理,对于患者的中鼻甲发生的解剖学变异以及鼻中隔的偏曲现象予以及时纠正,采用0.9%氯化钠溶液冲洗窦腔,然后将高分子止血棉进行填充。
1.2.2 观察组 于上颌窦进行窦口开放手术联合于下鼻道进行开窗手术。鼻内镜下,于上颌窦进行窦口开放手术所用方法同对照组,同时于下鼻道进行开窗手术,于下鼻道外侧壁区域,将其距离下鼻甲的前端区域大约有1 cm 的黏膜进行切开,彻底将骨壁暴露,并对骨质行切开处理,开放至0.5 cm×0.8 cm 的创口,针对存在于窦腔里的干酪样物以及脓性分泌物给予充分清理,对于患者的中鼻甲发生的解剖学变异以及鼻中隔的偏曲现象予以及时纠正,采用0.9%氯化钠溶液冲洗窦腔,并将高分子止血棉进行填充。
两组患者术后48 h 针对术中鼻腔内的填塞物进行相应取出,术后72 h 借助鼻内镜,彻底清理手术区域的痂皮以及囊泡,然后冲洗鼻腔。术后1周均予抗炎、抗感染等对症支持治疗,并于患者办理出院手续后,进行为期3 个月的术后回访。
1.3 观察指标
1.3.1 手术效果 参照《耳鼻咽喉头颈外科学(第9 版)》[3]评估两组患者术后3 月末的临床疗效。患者头痛、鼻塞等临床症状消失,没有干酪样或脓性分泌物,且鼻窦腔开放状态良好为显效;头痛、鼻塞等临床症状有所缓解,鼻窦腔出现黏膜水肿,且肉芽、肥厚形成,伴随少量的脓性分泌物为有效;头痛、鼻塞等临床症状无缓解或加重,鼻窦腔存在肉芽,且有较多的脓性分泌物为无效。临床总有效率=(显效+有效)例数/总例数×100%。
1.3.2 主要症状积分 比较两组患者术后3 月末的主要症状积分。包括头痛、鼻塞、流脓涕、嗅觉减退共4 项,每项分数0~3 分,分数越高表示症状改善程度越低。
1.3.3 鼻纤毛传输能力 比较两组患者术前、术后3 月末的鼻纤毛传输能力。采用糖精试验[4]评估鼻纤毛传输时间(MTT)和鼻纤毛传输速率(MTR)。将患者所处房间内的温度调整为适宜温度,并嘱咐患者采用坐位的形式进行测定,首先针对其鼻腔内所存在的分泌物进行相应清理,然后将糖精颗粒置于其舌头上,以对其的味觉水平进行相应测试,然后将适宜大小的糖精颗粒置于距离其鼻甲下边缘6 mm 左右,予以计时,嘱其每30 s 做相应吞咽的动作,直至出现甜味,将计时停止,MTT 即为自将糖精颗粒放置开始直到对甜味有所感知所需的时间;对糖精颗粒部位和鼻咽部的后壁之间的距离进行相应测定,MTR 即为糖精颗粒部位和鼻咽部的后壁之间的距离/总共所用时间。
1.4 统计学方法
依据SPSS 23.0 统计学软件行数据分析,计量资料采用均数±标准差()表示,比较以t检验;计数资料采用百分率(%)表示,比较以χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术效果比较
观察组临床总有效率高于对照组,差异有统计学意义(χ2=4.0587,P=0.0439)。见表1。

表1 两组手术效果比较 [n(%)]
2.2 两组主要症状积分比较
观察组术后3 月末头痛、嗅觉减退、鼻塞、流脓涕积分水平低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组主要症状积分比较(,分)

表2 两组主要症状积分比较(,分)
2.3 两组鼻纤毛传输能力比较
两组术后3 月末MTT 水平均降低,观察组低于对照组;MTR 水平均升高,观察组高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组鼻纤毛传输能力比较()
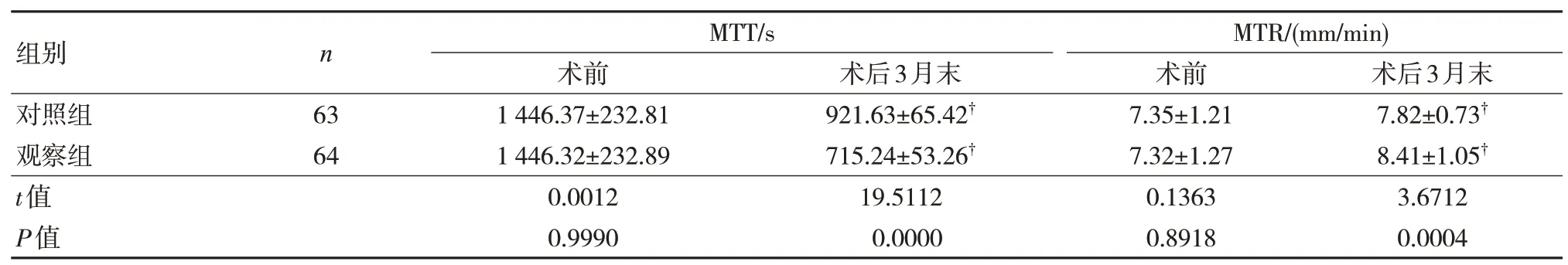
表3 两组鼻纤毛传输能力比较()
注:†与同组术前比较,P<0.05。
3 讨论
在临床上,FS 存在多种类型,其临床表现也各有差异。其中,真菌球在老年人群体中较为多见,变应性多存在于有过敏体质的青年人群,急性侵袭性则在免疫力较差的人群中较为常见。现临床多采用鼻内镜下于上颌窦进行窦口开放手术治疗FS 患者,可改善鼻纤毛的运动水平,但术后可能再次复发[5]。研究[6]表明,于上颌窦进行窦口开放手术联合于下鼻道进行开窗手术治疗FS 患者可改善流脓涕、嗅觉减退等症状,改善术后鼻纤毛传输能力。
FS 患者由于真菌感染侵袭鼻窦腔、鼻窦黏膜甚至骨壁,且逐渐发展至鼻窦外组织区域,致使鼻塞、流脓涕等发生。鼻内镜下于上颌窦进行窦口开放手术虽能观察到上颌窦的内壁、顶壁以及外侧壁,具有一定的引流效果,但不能较好地观察到泪前、齿槽隐窝位置,致使不能彻底处理病变,导致头痛、鼻塞等症状改善效果较不理想[7]。而鼻内镜下于上颌窦进行窦口开放手术联合于下鼻道进行开窗手术其手术术野良好,不存在盲区,可对上颌窦的前下壁、齿槽隐窝、顶壁、内外侧壁等区域进行充分观察,便于彻底清除真菌团块,对围术期的引流起到良好的促进作用,促使鼻窦区域以及鼻腔部位相关生理功能恢复正常,进而促使鼻塞、流脓涕等症状得到良好的改善[8]。研究结果显示观察组手术效果优于对照组;观察组术后3 月末头痛、嗅觉减退、鼻塞、流脓涕积分水平均低于对照组,表明鼻内镜下于上颌窦进行窦口开放手术联合于下鼻道进行开窗手术可调控FS 患者的主要症状积分水平,提高临床疗效。
FS 患者因真菌侵袭鼻腔,致使大量白细胞黏附,引起相关黏液在气道内大量沉积,导致鼻纤毛传输能力异常。研究结果显示两组患者术后3月末MTT 水平均降低,MTR 水平均升高,且观察组变化幅度大于对照组,表明鼻内镜下于上颌窦进行窦口开放手术联合于下鼻道进行开窗手术可调控FS 患者的鼻纤毛的传输能力。鼻内镜下于上颌窦进行窦口开放手术由于不能对泪前部位以及齿槽隐窝区域进行观察,而若对术腔进行盲目扩大可能引起鼻腔黏膜以及结构的损伤,影响术后鼻纤毛传输能力的恢复[9]。联合于下鼻道进行开窗手术由于其手术视野良好,且在上颌窦的齿槽隐窝、外侧壁、前下壁、顶壁和内侧壁等区域不存在盲区,进而促进对术区的真菌斑块进行彻底清除,在一定程度上减轻病变区域的炎症反应,加之术后进行相应对症治疗,进而降低白细胞的聚集以及粘附,避免了相关黏液在气道的沉积,利于气道功能的改善,促进受损的鼻纤毛的传输能力的恢复[10]。因此,联合治疗能更有效改善FS患者的鼻纤毛传输能力。
综上所述,鼻内镜下于上颌窦进行窦口开放手术联合于下鼻道进行开窗手术通过良好的手术术野,以改善FS 患者的鼻塞、流脓涕等症状,调控鼻纤毛传输能力,降低术后复发,疗效优于单纯鼻内镜下于上颌窦进行窦口开放手术治疗,值得在临床进行相应推广以及合理应用。
