保护性固定口腔治疗下低龄儿童心理反应的研究
2021-09-09李健薛婉婷刘红英董静杨志远王鸿儒元旭日
李健 薛婉婷 刘红英 董静 杨志远 王鸿儒 元旭日
低龄儿童是我们儿童口腔医师的重要服务对象,因年龄较小无法与其进行言语交流,治疗过程中常表现出拒不配合治疗[1,2],甚至产生儿童牙科畏惧症(children’s dental fear,CDF)[3]。CDF是指患儿在口腔诊疗过程中对治疗行为存在焦虑、紧张和恐惧的心理,表现出逃避或拒绝治疗的现象[4]。现阶段低龄儿童口腔诊疗常用的方法是保护性固定,虽然也可以用药物镇静和全身麻醉技术代替,但这些技术要求高,价格较贵,还有一定风险,此外这些技术实施等待时间长,家长考虑后仍然选择保护性固定口腔治疗[5]。某些口腔问题在保护性固定下虽然能够得以解决,却忽视了这种治疗方式对儿童可能造成的心理影响。Chen等[6]认为,不恰当的保护性固定会给患儿带来心理创伤,严重时还可能导致创伤后应激障碍(posttraumatic stress disorder,PTSD)。有关保护性固定口腔治疗下儿童的心理反应研究,国内外多研究>4周岁患儿且重点研究患儿的牙科畏惧、焦虑情况,笔者尚未研究低龄儿童保护性固定治疗下创伤后应激障碍的报道。本研究对<4周岁儿童保护性固定口腔治疗后心理反应做初步调查,探讨其心理应激反应变化和畏惧程度,提高人们对保护性固定治疗下低龄儿童心理健康的关注。
1 资料与方法
1.1 一般资料 选择2018年7月至2019年8月在我院儿童口腔科就诊60例患儿,男44例,女16例,年龄均<4周岁,平均月龄(40.13±1.4)月。本研究通过伦理学审查,参与调查的患者家属术前均签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准:①监护人知情同意;②患儿年龄<4周岁;③口腔初次就诊;④通过说教安抚无效,拒不配合,需保护性固定下治疗;⑤无全身系统性疾病。
1.2.2 排除标准:①陪同家长非患儿主要监护人;②对问卷条目不理解;③不能完成问卷填写;④智力发育异常患儿。
1.3 儿童主观牙科畏惧水平的评定标准 应用卢佳璇等[7]验证的改良中文版儿童畏惧表-牙科分量表(children's fear survey schedule-dental subscale,CFSS-DS),具有良好的信度、效度,是研究我国儿童人群牙科焦虑症有效的自评工具。
1.4 儿童心理应激反应变化的调查 杨燕等[8]研究制作儿童心理应激反应变化的调查问卷。
1.5 方法及观察指标 (1)治疗前、后及2周复诊时使用改良中文版CFSS-DS对调查对象进行主观畏惧焦虑状态现场调查。改良中文版CFSS-DS的内容有17项,分别是牙医、其他医生、打针、让人检查你的嘴巴、张大嘴巴、让不认识的人碰你、有人看你、医生给你钻牙、想想医生钻牙的场景、医生钻牙的声音、医生把工具放到你嘴巴里、透不过气来、去医院、穿白大衣的人、让护士姐姐帮你洗洗牙齿、看到拔牙的钳子、医生给你拔牙。对应的评价表情类型有非常高兴(1分),高兴(2分),一般(3分),不高兴(4分),非常不高兴(5分)。得分越高,表明牙科焦虑程度越高。由调查对象自行选择各表情类型所对应的畏惧焦虑级别(均在同一位调查员的配合下完成),家长则评估患儿的畏惧焦虑水平后独立完成量表填写。(2)治疗后(离开医院)及复诊时监护人填写患儿心理应激反应变化调查问卷,问卷内容有5项,分别是急躁、呆滞、睡眠失调与畏惧夜晚、行为发展退化、粘人。调查问卷中出现任意一种或一种以上就说明患儿出现PTSD。(3)调查60例儿童治疗前和复诊时刷牙及使用牙线情况。

2 结果
2.1 畏惧水平变化 60例儿童治疗前、后及复诊时CFSS-DS改良中文版量表得分分别为(45.77±14.65)分,(73.38±9.49)分,(68.12±13.60)分。治疗后量表得分较治疗前明显上升(t=21.41,P<0.01),复诊前得分较治疗前也明显上升(t=14.74,P<0.001),较治疗后明显下降(t=6.83,P<0.01)。见表1。

表1 患儿改良中文版CFSS-DS评分比较 n=60,分,
2.2 心理应激反应 治疗后出现PTSD症状22例,复诊前有19例,以出现PTSD症状为因变量Y(无PTSD症状时,Y记为0;有PTSD症状时,Y记为1),自变量为畏惧水平。治疗后畏惧水平对心理应激反应无统计学意义(P>0.05),复诊前畏惧水平对心理应激反应有统计学意义(P<0.05)。最终将复诊前畏惧水平这一因素引入模型中,OR=1.220,95%可信区间为1.081~1.376。见表2。
2.3 刷牙及使用牙线 60例儿童治疗前和复诊时刷牙及使用牙线情况显示,与治疗前比较,复诊前儿童没有不刷牙的情况发生,自己刷的比例明显减低,家长帮忙刷的比例明显升高,大部分儿童开始使用牙线,刷牙时间也明显增加,差异有统计学意义(P<0.05)。见表3。
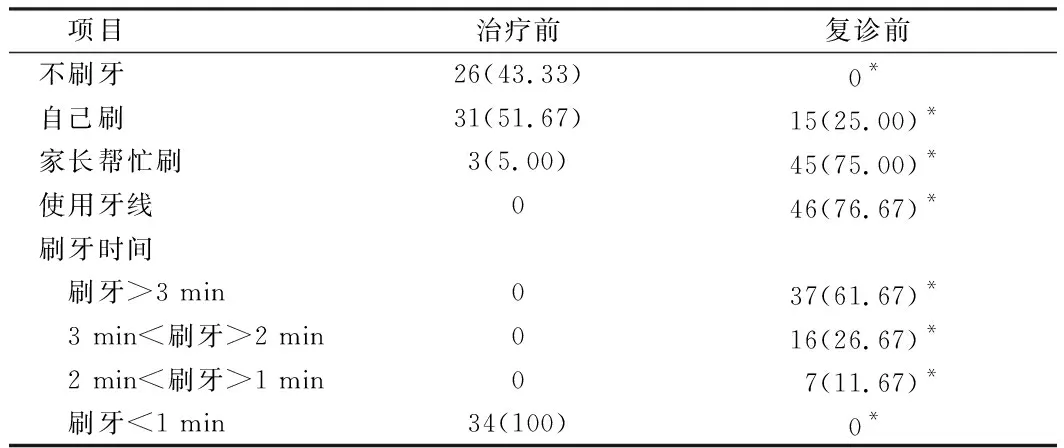
表3 患儿治疗前和复诊时刷牙及使用牙线情况 例(%)
3 讨论
全球范围内,3%~21%的儿童患有牙科焦虑症,其中大约12%的人有严重的恐惧和回避行为[9]。1~3岁年龄段是儿童思维发展最低阶段,其行为和调节能力都很差,自我意识也刚开始形成,对周围环境的敏感性较高[10],患儿到医院就诊时,常对陌生的医院环境、穿白大衣的医护人员以及会产生疼痛的锐利器械、牙钻工作时产生的声音和水等产生恐惧心理[11]。对于拒绝配合的低龄儿童,往往需要在保护性固定下才能完成治疗。
本研究显示,60例低龄儿童治疗后CFSS-DS量表得分较治疗前明显上升(t=21.41,P<0.01),说明治疗后患儿的畏惧水平大幅上升;复诊时CFSS-DS量表得分较治疗前明显上升(t=14.74,P<0.01),表示保护性固定治疗不仅在短时间内增加患儿对牙科治疗的恐惧,有可能伴随幼儿的生长发育持续存在并在近期的复诊及今后的口腔治疗中延续牙科治疗的恐惧;复诊时CFSS-DS量表得分较治疗后有所下降(t=6.83,P<0.01),表明远离保护性固定治疗环境或许可以缓解恐惧。
保护性固定通过束缚带与固定板固定儿童患者,儿童的身体受到约束,同时由于患儿拒绝张嘴,使用这项技术治疗时口内还要放开口器,不仅使患儿产生一系列心理和行为上的不良反应,严重时可能导致创伤后应激障碍(PTSD)。创伤后应激障碍是指突发性、威胁性或灾难性生活事件导致个体延退出现和长期持续存在的精神障碍[12]。儿童由于大脑语言表达、词汇等功能发育尚不成熟等因素的限制,其PTSD的症状表现反应往往与成人不同,儿童常无法叙述清噩梦的内容,时常从噩梦中惊醒、在梦中尖叫,也可主诉头痛、胃肠不适等躯体症状[13]。对于低龄儿童来说,PTSD的症状具体表现为急躁、呆滞、睡眠失调与畏惧夜晚、行为发展退化、粘人等[8]。本研究60名低龄儿童最小年龄为2周岁8个月,最大年龄为3周岁11个月。2~3周岁(不包括3周岁)患儿18例,3~4周岁(不包括4周岁)患儿42例。束缚治疗后出现PTSD症状患儿共22例,占36.67%,发病人数已经>1/3;复诊前仍有PTSD症状的患儿共19例,占86.36%,说明保护性固定治疗对患儿心理造成的负面作用在大部分发病患儿中有长远的影响。患儿出现PTSD症状的最小年龄为2周岁8个月,最大年龄为3周岁10个月。2~3周岁患儿出现PTSD症状的人数为6例,占27.27%,占同年龄段人数的33.33%;3~4周岁患儿出现PTSD症状的人数为16例,占72.73%,占同年龄段人数38.10%,可以看出发病率随着年龄增长呈上升趋势。以出现PTSD症状为因变量,畏惧水平为自变量,治疗后畏惧水平对心理应激反应差异无统计学意义(P>0.05),复诊前畏惧水平对心理应激反应差异有统计学意义(P<0.05),说明保护性固定治疗可导致低龄儿童产生创伤后应激障碍。复诊治疗后我们对部分出现创伤后应激障碍的患儿进行了回访,发现有些患儿PTSD症状持续存在。持续的应激状态会对人的身心健康产生有害的影响,3~4周岁的低龄儿童自我意识相对完善但并不成熟,对外界事物的感知更为敏感,此时是其社会心理发育最为迅速的时期,该年龄阶段的心理创伤将直接影响幼儿的身心发育。
本研究显示,60例低龄儿童治疗前不刷牙的人数有26例,占43.33%;自己刷牙的有31例,占51.67%;家长帮助刷牙有3例,占5.00%;所有儿童都不使用牙线;所有刷牙的儿童刷牙时间均<1 min。复诊时自己刷牙15例,占25.00%;家长帮助刷牙45例,占75.00%;刷牙时使用牙线46例,占76.67%;刷牙时间>3 min的有37例,占61.67%;2 min<刷牙时间<3 min的16例,占26.67%;1 min<刷牙时间<2 min的7例,占11.67%。说明通过保护性固定治疗,家长看到了患儿的畏惧反应,提高了家长对孩子口腔健康的重视,学习养成良好的刷牙、使用牙线的口腔卫生习惯。
保护性固定治疗对患儿造成的心理创伤体现在行为、生长发育、感知意识等各个方面,迫切地需要社会的广泛关注并采取积极的应对措施,尽量减少这项技术在儿童口腔治疗中的应用,探寻先进的技术来解决低龄儿童的牙科焦虑和恐惧。
对于那些采取了有效局部麻醉,通过非药物行为管理手段仍不能很好适应牙科治疗的患儿,医师还必须进一步地控制焦虑和疼痛,尤其是焦虑。不同深度的镇静可以相对地减少患儿的焦虑,并提高患儿疼痛的阈值,全身麻醉是从根本上消除焦虑和疼痛反应。儿童牙科全身麻醉方法,主要是借助麻醉药物的诱导作用,促使患儿快速进入无意识的状态中,并且在密切监视下完成牙齿相的关治疗工作[14]。患儿在无意识的状态下完成治疗,再加上全身麻醉药物的镇痛、部分遗忘、抗焦虑作用十分明显,可以使患儿在短时间内忘却焦虑、紧张及疼痛等不适感,提高患儿的治疗依从性和配合能力[15]。但全身麻醉在我国应用较为有限,主要障碍包括家长对全身麻醉的接受程度低,全身麻醉的轮候时间长等[5]。
此外,各种口腔治疗的新技术高速发展,这些方法以止痛为目的,可减轻患儿治疗中的不适,提高治疗效率。胡静等[16]研究显示在乳牙治疗中使用Carisolv化学法去龋不仅可以减轻患儿的疼痛不适,而且能够达到与常规机械去龋法相同的临床治疗效果,值得在乳牙的临床上广泛推广。
保护性固定属于儿童口腔科就诊儿童非药物行为管理方法的一种,应该在治疗前明确告知患儿绝不是惩罚措施,要重视与患儿语言的交流,最好用儿童语言,同时治疗中及治疗后安抚患儿情绪。这些都有助于患儿对牙科治疗形成积极、正确的认识,或许对降低患儿的畏惧水平有所帮助。
保护性固定工具的改进在一定程度上或许可以改善对患儿心理造成的不良影响,江苏省徐州市口腔医院[17]重新设计非合作儿童口腔治疗束缚床,尝试通过卡通外观及红外线语音提示器进行有效的行为管理,让患儿减轻心理恐惧感,进而共同努力配合治疗。该束缚床已成为徐州市口腔医院儿童口腔科4岁以下非合作患儿保护性固定治疗的良好辅助工具,是否可以降低患儿的畏惧水平尚未研究。
随着医学模式的转变,对低龄儿童的心理治疗或心理干预不再仅仅是儿童心理学家和儿童精神病学家的工作,而应该贯穿于疾病的诊治过程中。由于心理因素在儿科疾病的治疗、康复中的重要性和普遍性越来越明显,要求儿科工作者在疾病的治疗中重视各种心理因素,学习儿童心理学的基本原理,掌握临床心理治疗和心理护理的基本方法。维护低龄儿童心理健康应从根源上降低治疗对幼儿的伤害,要提高保护性固定口腔治疗下低龄儿童心理健康的关注,同时应该尽可能减少使用这项技术。
保护性固定口腔治疗下低龄儿童心理反应强烈,一定程度上加重患儿的牙科畏惧程度,甚至会导致患儿产生创伤后应激障碍。
