永存原始玻璃体增生症的临床特征及超声影像学表现*
2021-08-26黄景文晓蓉张梅周琛云何英
黄景 文晓蓉 张梅 周琛云 何英
(四川大学华西医院超声科,四川 成都 610041)
0~3岁为人视觉功能发育的关键时期,该时期眼病种类较多,婴幼儿眼病有其特殊的发生发展及变化规律,尤其是有些眼病有效治疗窗口期较短,若未能及时治疗,可能对视觉产生不可挽回的影响,不利于患儿立体视觉功能建立甚至会危及生命[1]。永存原始玻璃体增生症(Persistent Hyperplastic Primary Vitreous,PHPV)为胚胎期原始玻璃体未消失继续增生所致,是一种临床罕见的玻璃体先天发育异常,根据受累部位可分为前部、后部和混合型。前部PHPV包括晶状体混浊、前部原始玻璃体动脉残留、晶状体后纤维血管膜、拉长的睫状突等;后部包括小眼球、玻璃体内增生膜沿玻璃体动脉呈线状与视盘相连、视神经发育不良、视网膜脱落等;混合型为前部与后部表现均有,90%为单眼发病,视力预后较差[2-3],早期诊断、手术对患儿视力恢复、防治并发症具有重要意义。PHPV的确诊通常基于光学相干断层扫描(Optical Coherence Tomography,OCT)、多普勒超声等影像学所见,其中超声是唯一无创、可动态直观显示婴幼儿眼部结构的检查方式,尤其是彩色多普勒超声血流显像(Color Doppler Flow Imaging,CDFI)可敏感检测脏器、血管血流变化,准确率高。本研究回顾性分析我院近5年半收治的28例(31只患眼)PHPV患儿临床资料及超声影像学特点,旨在为本病的诊断提供重要参考依据。
1 资料与方法
1.1 一般资料 选取2015年1月~2020年6月我院手术及散瞳眼底检查诊断为PHPV 患儿28例(31只患眼)的临床资料。纳入标准:①均为足月儿,且无眼部外伤史,其母亲怀孕期间无异常病史。②家族无类似眼病史,在出生后0~7月被发现患眼小于对侧眼,后患眼视力逐渐消失,瞳孔发白来院就诊。③患儿临床资料完整,可供分析。排除标准:①有眼部外伤史、手术史或其他眼病史。②无法耐受全麻手术或检查者。
1.2 方法
1.2.1 临床基线资料 收集所有入组患儿临床资料,包括性别、年龄、眼位、临床表现等。
1.2.2 超声检查方法 所有患眼均进行二维超声及CDFI检查。应用彩色多普勒超声诊断仪(Philips,IU22)进行检查,探头频率5~12 MHz,采用仪器预设的浅表器官条件,调节机械指数<0.4。以二维超声观察玻璃体内是否有条带状回声,观察条带状回声与眼球壁相连部位,以及运动及后运动度等。采用CDFI 观察玻璃体异常回声内是否有血流信号,以及血流信号与视网膜中央动脉的延续关系,然后再进行脉冲多普勒频谱分析,结合患儿临床表现及超声表现特点作出超声诊断。
1.2.3 分析经上述患儿超声检查表现征像并与散瞳眼底检查及手术结果比对。依据术中发现及眼底检查所见的晶状体混浊、晶状体后囊增生、玻璃体增生及视网膜脱离位置等,结合PHPV临床特点作出分析[4-5]。
1.3 观察指标 以手术组织病理学检查及散瞳眼底检查为评判标准,分析超声诊断PHPV的灵敏度、特异度、准确度、误诊率及漏诊率。

2 结果
2.1 PHPV临床特征 28例患儿中,男17例(60.71%),女11例(39.29%);月龄0~10月,平均(5.68±0.64)月;单眼患儿25例(89.29%),双眼患病儿3例(10.71%);临床检查发现所有患儿患眼眼球有视力障碍,25例单眼患儿患眼眼轴(18.59±1.86)mm较健康眼(20.41±2.13)mm短(t配对=4.561,P<0.001),15例(18患眼,58.06%)晶状体异常,并发白内障,6例(21.43%)患眼晶状体向前突出,虹膜彭隆,前房浅,5例(17.86%)患眼双眼水平震颤,10例(35.71%)对光反射消失,5例(17.86%)斜视,散瞳后裂隙灯检查均可见患眼晶状体后部混浊,呈乳白色反光,眼压均正常。见表1。

表1 PHPV临床特征
2.2 超声影像学表现 二维超声所见:眼球短缩、晶状体缩小,扁或显示不清,玻璃体内稍强回声,边界清楚,29只眼病变呈倒三角形或条状中强回声,倒三角底部与晶状体相贴近,尖端与视盘相连,仅2眼玻璃体内带状回声呈不规则状,CDFI可见玻璃体内条索样回声影内显示动脉血流,由视乳头向晶状体后延伸,或晶状体后部及玻璃体前部见稍强回声团,呈漏斗状,前端与睫状体及晶状体相连,后端连接视神经。2例在带状稍强回声上查见与视网膜中央动脉相延续的血流信号外,均无法测其频谱。典型病例见图1A~C。
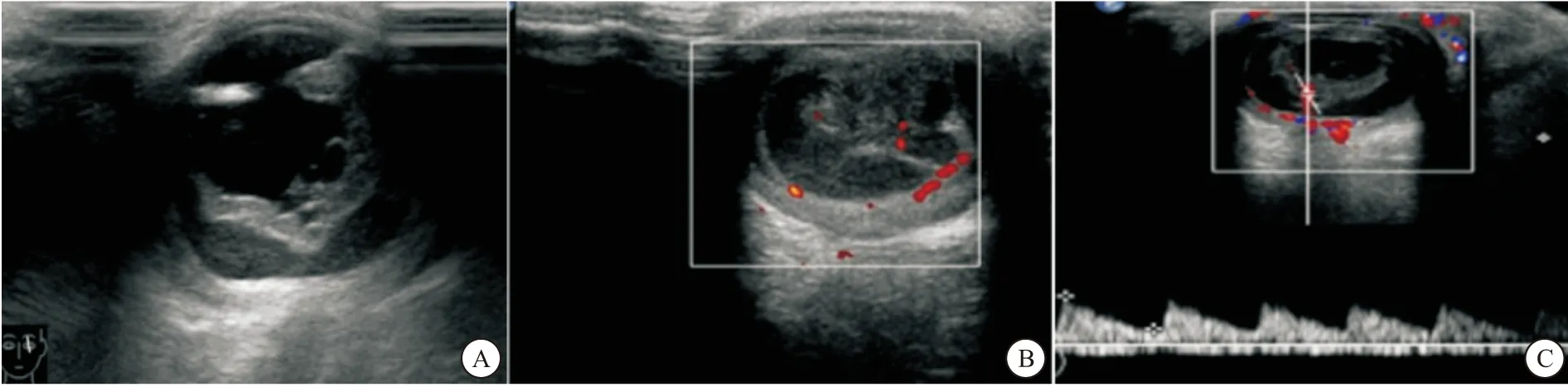
图1 典型PHPV超声声像图表现
2.3 超声诊断PHPV与病理结果 手术及散瞳眼底检查结果显示,31只患眼均见玻璃体异常,其中27只眼(87.10%)病理检查显示晶状体和晶状体囊膜组织中有纤维细胞增殖,术中所见与病理及眼科检查结果相结合,作出PHPV的最终诊断,其中前部、后部和混合型分别15只眼(48.39%)、10只眼(32.26%)、2只眼(6.45%)。诊断为非PHPV 4只眼(12.90%),包括先天性白内障2眼,早产儿视网膜病变(Retinopathy Of Prematurity,ROP)、视网膜母细胞瘤(Retinoblastoma,RB)各1眼。超声诊断PHPV 23例,非PHPV 8例,其中1例误诊为先天性白内障,5例漏诊,以手术及散瞳眼底检查结果为准,超声诊断PHPV的灵敏度、特异度、准确度分别为81.48%、75.00%、80.65%,误诊率、漏诊率分别为25.00%、18.52%,Kappa值=0.396。见图2。

图2 超声诊断PHPV的ROC曲线
3 讨论
PHPV又称持续性胎盘血管症,系胚胎期原始玻璃体未退化消失而继续增生所致的一种玻璃体先天异常,临床表现多样[6-7]。近期一项对8351人次0~3岁眼科住院婴幼儿的临床调查发现,PHPV占3.4%[8],若干预预迟将对患儿产生多方面影响。
本研究入组的28例(31只患眼)患儿中,男女之比为1.54∶1,且患儿平均月龄为5.68个月,表明PHPV在男性患儿中发生率高,且多在出生后5个月内发病,提示家长应在此期多加关注患儿眼部发育,有异常者需及时就医进行干预和治疗,此外本次单眼患病者25例,占89.29%,与既往报道结果[9]相符,表明PHPV以单眼病变多见。在临床检查特征上,张岩等[10]发现,6例PHPV患儿出生后发现单眼PHPV,其主要表现均类似于先天性白内障,以眼轴短于对侧健眼,伴眼球震颤、斜视及小角膜为主要症状,而本次临床检查发现所有患儿患眼眼球有视力障碍,眼轴较短,58.06%晶状体异常,并发白内障,6例患眼晶状体向前突出,虹膜彭隆,前房浅,5例患眼双眼水平震颤,10例对光反射消失,5例斜视,散瞳后裂隙灯检查均可见患眼晶状体后部混浊,呈乳白色反光,眼压均正常,与上述观察结果相近。
本研究中二维超声所见的玻璃体内“倒三角形”底部与晶状体相贴近,尖端与视盘相连,与于霞等[11]的观察结果相近。典型PHPV二维超声图像呈“倒三角形”或“漏斗状”中强回声,基底部与晶状体相贴近,尖端与视盘相连,其原因是原始玻璃体不消失并在晶状体后方增殖,形成白色纤维斑块。本次CDFI显示,玻璃体内条索样回声影内显示动脉血流,由视乳头向晶状体后延伸,或晶状体后部及玻璃体前部见稍强回声团,呈漏斗状,前端与睫状体及晶状体相连,后端连接视神经,这与既往韩梅等[12]的报道一致,其中本组29眼超声表现玻璃体内呈典型带状倒三角状稍强回声,仅2眼玻璃体内带状回声呈不规则状(即非典型PHPV),考虑是因为残留玻璃体动脉反复出血或炎症,继而导致玻璃体内异常增生所致。2眼在带状稍强回声上查见与视网膜中央动脉相延续的血流信号外,均无法测其频谱,可能与患儿使用安定剂操作下无法配合等其他客观原因所在。
陈娟等[13]发现,与手术结果对照,超声诊断PHPV的符合率达100%,本次也发现以手术及散瞳眼底检查结果为准,超声诊断PHPV的灵敏度、特异度、准确度分别为81.48%、75.00%、80.65%,Kappa值为0.396,表明超声诊断PHPV有一定价值。陈伟等[14]的研究显示,CDFI诊断PHPV的漏诊率为4.7%,误诊率为68.0%,而本次超声诊断PHPV的误诊率、漏诊率分别为25.00%、18.52%,与上述报道结果有一定差异,可能与纳入的样本量等因素有关。本次1例误诊为先天性白内障,可能是因为本次入组的患儿多以白瞳症状及晶状体后纤维血管膜增生主要表现,与先天性白内障极为相似,因此多数病例在首诊时误诊。Kumari等[15]也发现,在裂隙灯检查下,由于介质清晰度较高,散瞳后的PHPV更容易诊断,因此应进行必要筛查,以确保尽早发现此类病变。当然,超声对PHPV检查时也有一定局限性,因此在进行超声检查时应尽量提高患儿的配合度,选择合适体位,减少因不配合造成的伪影[16]。
此外在采用超声诊断PHPV时,需与ROP、家族性渗出性玻璃体视网膜病变(Familial Exudative Vitreoretinopathy, FEVR)、RB、先天性白内障、外伤等其他白瞳症进行鉴别[17-18]。PHPV则主要为玻璃体先天发育异常,纤维斑块与睫状突相连将睫状突拉向瞳孔,瞳孔散大后可见延长的睫状突,是本病的特征性表现,在胚胎32周时原始玻璃体基本萎缩,出生时完全消失,若未能退化吸收且异常增生,在出生时即表现为“白瞳症”,小眼球、晶状体后纤维血管团块[19]。此外也有研究[20]认为PHPV需与牵牛花综合征(Morning Glory Syndrome, MGS)进行鉴别[21],MGS的超声常可见玻璃体后部呈倒置的“瓶颈状”回声,轮廓显示分明,膨出的凹陷内可见不规则弱回声,而PHPV多为带状强回声,一端与视盘相连,另一端与晶体后囊或周边部球壁相连,MGS与PHPV可能有共同的发病机制。既往也有学者[21]认为MGS与PHPV间可能存在基因相关性,PHPV可能为MGS的病理基础,但有待进一步研究证实[22]。进一步的手术治疗和病理检查可能有助于确定最终诊断。在受PHPV影响的儿童中,手术可改善眼睛外观,在一定程度上恢复视觉功能,而保守治疗和弱视治疗的基础是可以观察到患儿血管的退化,从而改善患儿视力[23-24]。
4 结论
PHPV有一定的临床特征,多见于男足月儿,且以单眼病变为主,多数患眼眼球有视力障碍,眼轴缩短,可伴虹膜彭隆、双眼震颤、对光反射消失、斜视,采用超声检查安全无创、简便、重复性好,可多方位实时显示病灶及周围组织的二维图形及血流情况,超声对PHPV的诊断,其灵敏度、特异度、准确度可分别达到81.48%、75.00%、80.65%,具有一定的临床应用价值。
