内镜下治疗246例大肠有蒂大息肉的临床分析
2021-05-10陈求招钟名荣黄文忠张永红骆芸苏婉婷索标
陈求招,钟名荣,黄文忠,张永红,骆芸,苏婉婷,索标
(厦门市中医院内镜中心,福建厦门361000)
随着西方生活方式及饮食结构的普及,我国大肠癌发病率呈逐年上升趋势[1]。因非腺瘤性息肉可演变为腺瘤性息肉,腺瘤性息肉又可发展为结直肠癌,所以结直肠息肉应在早发现和早诊断的基础上做到早治疗。近年来,随着内镜技术的发展,内镜下圈套电切除以及在此基础上发展的钛夹和尼龙绳辅助有蒂大息肉圈套电切除术是常用的内镜切除方法。本文回顾性分析≥1.0 cm 结直肠有蒂息肉患者的内镜和病理特征,探讨不同方式圈套电切除的临床疗效及安全性,为临床医生选择合适的圈套切除方法提供参考依据。
1 资料和方法
1.1 一般资料
回顾性分析2016年1月-2020年1月246 例(259 枚息肉)在厦门市中医院内镜中心行大肠有蒂大息肉内镜下圈套电切除治疗患者的内镜和病理资料。其中,采用内镜下黏膜切除术(endoscopic mucosal resection,EMR)138 例(145 枚息肉,EMR组)、钛夹法58 例(62 枚息肉,钛夹组)、尼龙绳法52 例(52 枚息肉,尼龙绳组)。多枚息肉患者中,1例患者采用EMR 和钛夹法,1 例采用钛夹和尼龙绳法。行钛夹/尼龙绳预防性蒂部结扎高频圈套电切除治疗的为钛夹/尼龙绳组(109 例114 枚息肉)。本研究将结直肠有蒂大息肉定义为组织学上直径≥1.0 cm的有蒂病变[2]。246 例患者中,男176 例,女70 例,男女比例为2.5∶1.0;年龄4~84 岁,平均(50.17±14.07)岁。腺瘤分为低级别上皮内瘤变和高级别上皮内瘤变;腺瘤性息肉癌变定义为高级别上皮内瘤变和腺癌,非癌变定义为低级别上皮内瘤变。息肉表面粗糙、颗粒状、桑葚样、分叶状定义为形态改变。
纳入标准:①单发或多发结肠、直肠有蒂大息肉(息肉头部直径≥1.0 cm,蒂部置入钛夹后息肉能整块切除);②内镜下治疗;③患者知情同意。
排除标准:肠梗阻、侧向发育型肿瘤、炎症性肠病、合并进展期肠癌、严重凝血功能障碍、临床或病理资料不全者。
1.2 器械
肠镜系统(生产厂商:Olympus,型号:CV-260SL 和CV-290);高频电发射器(生产厂商:ERBE,型号:VIO 200S和ICC 200);注射针(生产厂商:Olympus,型号:NM-200U-0423 LOT95K);圈套器(生产厂商:常州乐奥,型号:L16RA241825);推进器(生产厂商:Olympus,型号:HX-1105 QR)、金属钛夹(生产厂商:Olympus,型号:HX-610-135),软组织夹(生产厂商:南京微创,型号:ROCC-D-26-195);尼龙绳套扎器(生产厂商:Olympus,型号:HX-20Q-1)、尼龙绳(生产厂商:Olympus,型号:MAJ-254)。
1.3 术前准备
完善血常规、凝血四项、血型和心电图检查,口服抗凝药物(阿司匹林和波立维)者术前停药7 d。口服复方聚乙二醇电解质散行肠道准备。
1.4 方法
1.4.1 EMR于息肉基底黏膜下注射生理盐水,抬举征阳性,再用圈套器将息肉高频圈套电切除,创面用氩离子束凝固术(argon plasma coagulation,APC)凝固止血、钛夹夹闭。见图1。
1.4.2 钛夹法钛夹夹闭蒂部,见息肉发黑变暗紫色后释放钛夹,随后在钛夹上方的息肉蒂部行高频圈套电切。见图2。
1.4.3 尼龙绳法尼龙绳结扎息肉蒂部,见息肉发黑变暗紫色后缓慢释放尼龙绳,随后在尼龙绳上方约5 mm 处息肉蒂部行高频圈套电切。圈套电切除功率为氩气系统EMR模式,切、凝混合。见图3。
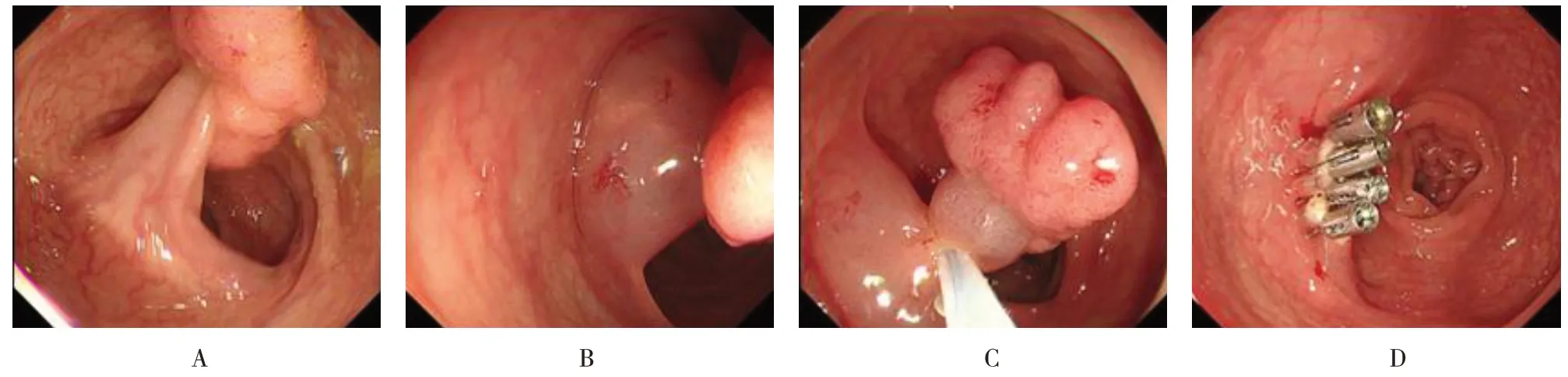
图1 EMR过程Fig.1 Procedure of endoscopic mucosal resection
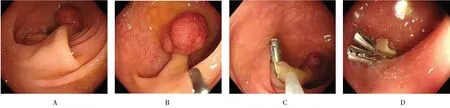
图2 钛夹辅助圈套电切除Fig.2 Snare electrosurgical excision assisted by titanium clip

图3 尼龙绳辅助圈套电切除Fig.3 Snare electrosurgical excision assisted by nylon rope
1.5 术后处理
术后禁食半天,1周内避免剧烈运动,观察有无腹痛和便血等情况。操作过程中出血并持续60 s 或需内镜下治疗为术中出血。手术结束后的出血为术后出血。出血创面给予APC、热钳凝固止血、冰盐水+去甲肾上腺素冲洗、尼龙绳再次结扎和(或)钛夹夹闭,必要时给予输血和(或)补液治疗。术中证实有穿孔、术后经腹部平片证实膈下有游离气体或经外科手术证实为穿孔。黏膜下浸润深度>1 000 μm、G2 和G3 级、有神经、脉管侵犯者均追加外科手术,水平切缘阳性者追加内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)。
1.6 术后随访
术后3、6和12个月复查肠镜。
1.7 观察指标
息肉大小、操作成功率、息肉整块切除率、完整切除率、治愈性切除率、出血和穿孔发生率。
1.8 统计学方法
采用SPSS 24.0 统计软件分析数据。计量资料以均数±标准差(±s)表示,行t检验,3组不同部位年龄分布采用非参数多个独立样本比较的Kruskal-WallisH检验,3 组内镜下治疗年龄、息肉大小比较采用方差分析;计数资料用百分率(%)表示,行χ2检验。P<0.05为差异有统计学意义。组间两两比较,检验水准修正为0.017。
2 结果
2.1 息肉部位
259 枚息肉按部位分为直肠组(33 枚)、左半结肠组(149 枚)(乙状结肠117 枚、降结肠32 枚)和右半结肠组(77 枚)(横结肠33 枚、肝曲12 枚、升结肠31 枚、盲部1 枚)。3 组患者年龄分布比较,差异无统计学意义(P<0.05)。见表1。
2.2 息肉性质
腺瘤性息肉206 枚(管状腺瘤144 枚、绒毛状管状腺瘤52 枚、锯齿状腺瘤5 枚、其他腺瘤5 枚),非腺瘤性息肉53 枚(幼年性息肉30枚、增生性息肉18枚、其他5枚)。管状腺瘤癌变40 枚,绒毛状管状腺瘤癌变24 枚,锯齿状腺瘤癌变1 枚,息肉癌变率25.10%(65/259)。绒毛状管状腺瘤癌变率为46.15%(24/52),高于管状腺瘤癌变率的27.78%(40/144),两者比较,差异有统计学意义(χ2=5.87,P=0.015)。
有蒂大息肉中,腺瘤性息肉表面形态改变86.89%(179/206),高于非腺瘤性的28.30%(15/53),两者比较,差异有统计学意义(χ2=76.98,P<0.01)。
腺瘤性息肉按性质分为癌变组和非癌变组,两组性别和年龄比较,差异无统计学意义(P>0.05),两组息肉大小比较,差异有统计学意义(t=5.64,P=0.000),癌变组息肉直径大于非癌变组。见表2。

表1 不同息肉部位患者年龄分布比较 例Table 1 Comparison of age distribution of patients with different polyps n
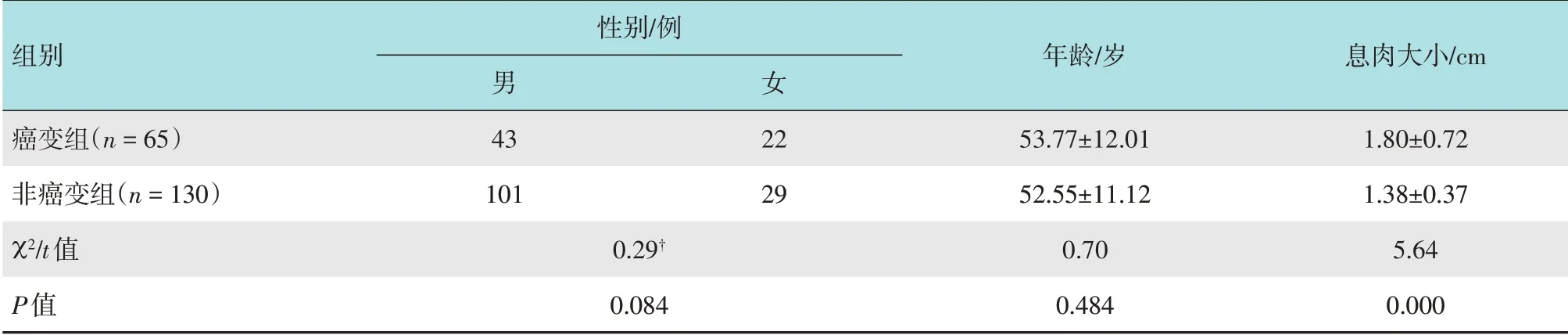
表2 腺瘤性息肉癌变组和非癌变组一般资料比较Table 2 Comparison of general information between cancerous and non cancerous adenomatous polyps
2.3 内镜下治疗情况
2.3.13 种内镜治疗方法比较按不同治疗方法将患者分为EMR组、尼龙绳组和钛夹组。3组患者性别和年龄比较,差异无统计学意义(P>0.05),息肉大小比较,差异有统计学意义(P<0.05),两两比较,差异均有统计学意义(P<0.017),尼龙绳组息肉直径最大,钛夹组次之,EMR组最小。3组息肉癌变率比较,差异有统计学意义(P<0.01),尼龙绳组癌变率为46.15%(24/52),高于EMR 组的17.24%(25/145)。见表3和4。
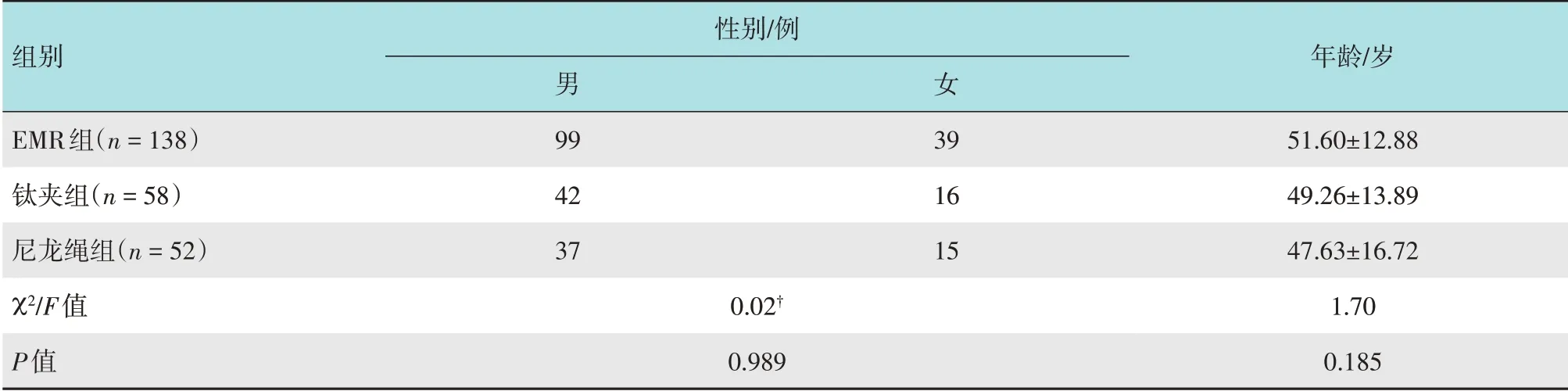
表3 3组患者性别和年龄比较Table 3 Comparison of gander and age among the three groups
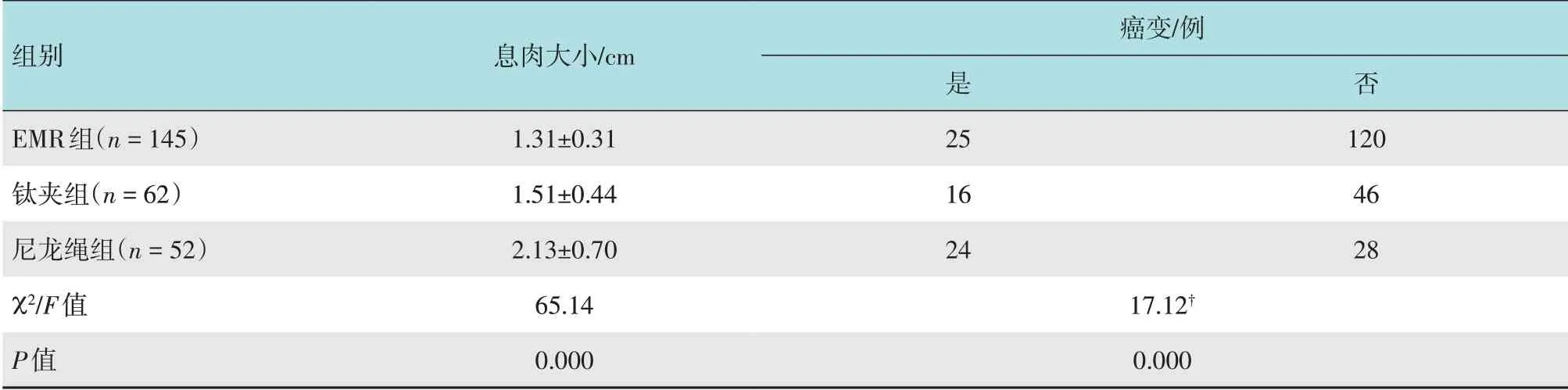
表4 3组患者息肉情况比较Table 4 Comparison of polyps among the three groups
2.3.2 操作成功率和治愈性切除率比较有蒂大息肉整块切除率和完整切除率均为100.00%。4 枚未达到治愈性切除,治愈性切除率为98.46%(255/259)。2例黏膜下浸润深度>1 000 μm者追加外科手术,1例G3级患者接受手术,术后病理未见癌组织,1例老年G2级患者接受ESD,术后病理见少量腺上皮轻度异型增生,切缘及基底切缘阴性。钛夹组中,1枚息肉钛夹夹闭蒂部后未见发黑变紫,用尼龙绳结扎后予圈套电切除。尼龙绳操作失败定义为尼龙绳松开、切割、滑脱或嵌顿,2例因蒂预留过短术中尼龙绳脱落,用钛夹夹闭创面;1例因术中尼龙绳松开再套1根尼龙绳;1例尼龙绳嵌顿反复尝试后释放成功。
EMR组操作成功率和治愈性切除率均为100.00%(145/145),钛夹组操作成功率和治愈性切除率为98.39%(61/62)和100.00%(62/62),尼龙绳组操作成功率和治愈性切除率均为92.31%(48/52)。
2.4 并发症发生情况
19 枚息肉出现不同程度的创面渗血或喷射性出血。其中,15枚术中出血,5枚术后出血,包括1枚术中出血合并术后出血。内镜下治疗有蒂大息肉出血率为7.34%(19/259),其中术中出血率为5.79%(15/259),术后出血率为1.93%(5/259)。穿孔发生率为0.00%。
EMR组出血率、术中出血率和术后出血率分别为10.34%(15/145)、8.97%(13/145)和2.07%(3/145),钛夹组分别为1.61%(1/62)、0.00%(0/62)和1.61%(1/62),尼龙绳组分别为5.77%(3/52)、3.85%(2/52)和1.92%(1/52),钛夹/尼龙绳预防性蒂部结扎分别为3.51%(4/114)、1.75%(2/114)和1.75%(2/114)。
2.5 随访情况
本研究共65 例癌变患者,失访1 例,26 例尚未复查。已复查的38例包括4例追加治疗患者,复查肠镜均未见创面异常。
3 讨论
本研究中,有蒂大息肉患者主要分布在40~60岁,中老年患者比例占81.71%(201/246),儿童所占比例较少(2.44%)(6/246),其中幼年性息肉占儿童结直肠息肉的83.33%(5/6),与文献[3]报道的>80.00%相符。本研究中,左半结肠组患者占58.13%(143/246),息肉占57.53%(149/259),明显高于其他部位,左半结肠组又以乙状结肠息肉数最多(78.52%,117/149),占所有息肉的45.17%(117/259),可能与肠内容物在乙状结肠滞留时间较长及长期刺激肠黏膜相关[4]。腺瘤性息肉占79.53%(206/259),其中管状腺瘤占55.60%(144/259),其次为绒毛状管状腺瘤,占20.08%(52/259),其他类型腺瘤所占比例较少。在腺瘤癌变方面,本研究结果显示,绒毛状管状腺瘤癌变率为46.15%(24/52),高于管状腺瘤的27.78%(40/144),可见大肠有蒂大息肉以管状腺瘤为主,绒毛状管状腺瘤癌变率高。本研究中1枚增生性息肉局部管状腺瘤形成,41 枚低级别上皮内瘤变局部高级别上皮内瘤变,24 枚高级别上皮内瘤变局部黏膜内癌和腺癌形成,符合大肠息肉非腺瘤性息肉-腺瘤性息肉-早期癌-浸润癌的演变过程。因此,对于肠道有蒂大息肉在发现后应尽早切除,以阻断大肠癌演变进程。
本研究中,尼龙绳组息肉直径为(2.13±0.70)cm,大于钛夹组的(1.51±0.44)cm和EMR组的(1.31±0.31)cm,在临床中可采用EMR 法切除有蒂大息肉中较小的息肉,尼龙绳法治疗直径较大和蒂较粗的息肉,介于中间者可采用钛夹法。腺瘤性息肉癌变组息肉直径为(1.80±0.72)cm,大于非癌变组的(1.38±0.37)cm。尼龙绳组息肉癌变率为46.15%(24/52),高于EMR组的17.24%(25/145)。可见对于直径≥1.0 cm的有蒂息肉,直径越大癌变率越高,与以往研究[5]中,息肉大小与癌变有关的结论相符。另有研究[2]表明,结直肠大息肉直径越大癌变风险越高,息肉直径是息肉癌变的独立危险因素。本研究中,息肉癌变者追加外科手术或ESD术,术后病理显示水平及垂直切缘均阴性,未侵犯脉管和神经,内镜下切除创面未见癌残留,或局灶见腺体呈轻度异型增生。对于外科术后病理显示完整切除但未达到治愈性切除的有蒂大息肉,是否追加治疗值得进一步研究。
因本研究尼龙绳组、钛夹组和EMR 组息肉大小比较,差异有统计学意义,所以不同切除方法操作成功率、治愈性切除率和出血率无法进行统计学分析,但笔者的体会是:采用EMR 切除的有蒂大息肉直径相对小,操作成功率和治愈性切除率高;采用尼龙绳法切除的有蒂大息肉直径相对大,操作成功率和治愈性切除率低。本研究中,尼龙绳操作失败常见原因为尼龙绳松开、滑脱或嵌顿,所以助手需正确、熟练掌握尼龙绳的使用方法;术者在切除前需充分观察息肉情况,切除过程中蒂不能预留过短,然后逐渐收紧尼龙绳,不能过早释放尼龙绳或在鞘管内脱钩,切除后应避免剧烈运动,并保持大便通畅[6]。
出血和穿孔为内镜下治疗的常见并发症。国外研究发现,未预先处理就切除粗蒂大息肉的术后出血率约为12.00%~18.00%[7-8];国内研究报道息肉出血率为6.34%~12.91%、术中出血率为2.16%~9.52%、术后出血率为4.18%~7.60%[9-10];有蒂息肉出血率为4.68%~11.21%[9,11]。但有些研究对息肉大小、有无蒂部、内镜治疗方法和术后创面处理说明欠充分,对术中出血和术后出血的定义也不一致。本研究≥1.0 cm有蒂息肉内镜下治疗出血率为7.34%(19/259)、术中出血率为5.79%(15/259)、术后出血率为1.93%(5/259),较文献报道[9-11]低,可能与本研究息肉蒂部预先处理和术后创面闭合较佳有关。LIAQUAT 等[12]研究表明,对于较大的息肉,术后钛夹夹闭创面可以预防术后迟发性出血。一篇纳入直径>10 mm 息肉的Meta分析[13]提示,黏膜下注射去甲肾上腺素或使用金属夹/尼龙绳机械闭合,均可降低术后出血率。
本研究无法对出血相关情况进行统计学分析,但笔者的体会是:钛夹和尼龙绳辅助下息肉切除的总出血量和术中出血量较少,且钛夹辅助下息肉切除操作相对简单。本研究中,钛夹/尼龙绳预防性蒂部结扎息肉出血率为3.51%(4/114),术中和术后出血率均为1.75%(2/114),与文献报道的≥1.0 cm 有蒂息肉钛夹/尼龙绳出血率为3.22%、术中和术后出血率为1.61%相似[14]。因此,对于≥1.0 cm 的有蒂息肉,钛夹/尼龙绳预防性蒂部结扎对预防出血有一定的作用。
本研究中,内镜下治疗出血率低,出血量少,只有1 例出现术中喷射性出血,可能与切除过程中电切除时间过短有关;1 例术后出血严重,予输血、补液和内镜下止血等处理后治愈出院。预防出血的方法有:术前查凝血、停用抗凝抗血小板药物、电切过程中选择合适的功率和切除过程中防止蒂预留过短。
综上所述,≥1.0 cm 的有蒂息肉直径越大、癌变率越高。临床上可根据息肉直径不同采用EMR 法、钛夹或尼龙绳法,钛夹/尼龙绳预防性蒂部结扎对预防出血有一定的作用。
