关节镜治疗髋关节撞击综合征的短期临床疗效
2021-05-10刘康杨海涛左可斌卢宏涛张晓越梁银华
刘康,杨海涛,左可斌,卢宏涛,张晓越,梁银华
(1.甘肃省庆阳市人民医院骨科,甘肃庆阳754000;2.中南大学湘雅医院手术室,湖南长沙410008)
GANZ 于2003年首次提出髋关节撞击综合征(femoroacetabular impingement,FAI)的概念,并认为FAI 会导致髋关节早发性骨关节炎[1]。其病理机制为股骨头颈结合部的异常凸起(Cam型)或(和)髋臼缘的过度覆盖(Pincer 型),导致髋关节在活动后期股骨颈与髋臼发生撞击,引起髋臼盂唇和软骨的损伤,从而引起患者髋关节疼痛和活动受限等临床症状。对于FAI的治疗包括保守治疗和手术治疗,对于保守治疗效果不佳及复发的患者多采用手术治疗[2]。由于切开手术治疗FAI 需要在关节脱位的情况下进行,手术创伤大、术后恢复时间长和并发症多[3],患者的接受程度较低。关节镜治疗FAI是近年来的热点话题,具有创伤小、能早期恢复关节活动和并发症相对少等优点,且手术更精细、安全性更高[4]。本研究旨在分析关节镜治疗FAI的短期临床疗效,以期为临床治疗提供参考。
1 资料与方法
1.1 一般资料
选取甘肃省庆阳市人民医院2015年8月-2017年8月行髋关节镜治疗的FAI患者30例。其中,男18例,女12例;年龄26~59岁,平均33.85岁。FAI分型:单纯钳夹型10 例、单纯凸轮型16 例、混合型4例。术前髋关节活动度评估,外展20°~40°,平均(30.75±6.74)°,髋关节屈曲90°位内旋15°~30°,平均(14.84±8.22)°,屈曲70°~120°,平均(95.25±13.13)°,术前髋关节Harris评分41~79分,平均(32.55±5.62)分,术前视觉模拟评分(visual analog scale,VAS)4~7分,平均(7.24±2.12)分。
纳入标准:①确诊为FAI,且为单髋患病,无明显骨性关节炎表现;②正规保守治疗2个月无明显效果者;③年龄<60 岁。排除标准:①合并股骨头缺血性坏死者;②影像学显示明显骨性关节炎者;③随访不足12个月者。
所有患者术前签署知情同意书,完善髋关节MRI以排除股骨头坏死,撞击试验及激发试验均呈阳性。
1.2 手术方法
1.2.1 关节镜入路所有患者均采用全身麻醉,取仰卧位,利用骨科牵引床进行牵引,轻度外展;C型臂透视下缓慢牵开髋关节约10 mm,将穿刺针经大转子的前缘穿入,经股骨颈下方进入关节腔,向关节腔注射约10 mL的生理盐水,以膨胀髋关节,减小关节腔负压,再沿穿刺针方向插入关节镜套筒和内芯,确认套管及关节镜进入关节内,在大转子前后分别插入1根穿刺针进入关节腔,穿刺过程需注意尽量避免对关节盂唇的损伤,根据术中需要选择30°或70°关节镜;进一步扩大每个入路的关节囊入口,尽可能扩大视野和操作空间,方便直视下操作。
1.2.2 关节内清理显露病灶使用刨削刀清理关节增生滑膜组织,以显露关节内视野,用等离子刀进行止血,以保障清晰的视野和显露病变的盂唇或股骨颈。
1.2.3 病灶清理①对于股骨头颈的异常凸起(Cam型),去除牵引后屈髋30°~45°,用磨钻磨除增生的骨质部分,对于前方及后方的凸起可使用70°关节镜进行操作,以提供较好的视野,注意修整该处凸起,不能超过股骨的30%,以防止继发性股骨颈骨折,具体磨削的程度则需要根据患者的实际情况进行个性化操作,在术中屈伸髋关节以不发生撞击为度,对于磨削达30%仍出现撞击者,则可将对应部位的盂唇进行适度处理,避免出现骨折并发症;②对于髋臼缘过度覆盖(Pincer 型)的病例,先以刨削刀和等离子刀对盂唇的软组织进行清理,然后用磨钻对增生的盂唇缘进行处理,磨削程度同样是以屈伸髋关节不发生撞击为度;③对于混合型病例,则需要同时对盂唇和股骨颈进行处理;④无论是哪种类型的撞击,在结束手术前一定要再次全范围进行探查,并以等离子刀对磨削的骨面进行止血,避免遗漏病灶造成术后撞击。
1.3 术后处理
围手术期预防性使用抗生素24~48 h,髋关节局部冰敷24 h,口服非甾体类药物1 周,术后第2 天患者可以拄拐下地活动,部分负重,进行髋关节屈伸、环转及股四头肌等长收缩锻炼,术后第4周可适度进行髋关节闭链运动,以患者能耐受为度,6周以后逐渐恢复日常活动,术后3个月逐步恢复体育运动及适度体力劳动。
1.4 统计学方法
选用SPSS 22.0 统计软件处理数据,计量资料以均数±标准差(±s)表示,手术前后比较采用配对t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 术后各指标与术前比较
30 例患者术后均得到12~18 个月的随访,未出现切口及关节内感染,无神经和血管损伤。术后关节疼痛明显减轻,术后12 个月活动范围基本恢复至健侧水平。VAS 由术前的(7.24±2.12)分降至(0.76±0.65)分,髋关节屈曲90°位内旋活动度由术前的(14.84±8.22)°增加到(46.56±7.62)°,髋关节功能Harris 评分由术前的(32.55±5.62)分增加到(96.24±3.64)分,术后12 个月各指标与术前比较,差异均有统计学意义(P<0.05)。见附表。
2.2 典型病例
患者男。术前诊断为混合型髋关节撞击征,行关节镜下盂唇和股骨颈成型术。术中关节镜探查显示股骨颈明显增生(附图A),术中盂唇撕裂及软骨损伤(附图B),关节镜术中对盂唇及股骨颈清理磨削后盂唇及股骨颈变化(附图C),术前CT示股骨颈增生为凸轮型(Cam 型)(附图D),术后CT 平扫示股骨颈增生部分已被磨除(附图E)。
附表 关节镜手术前后VAS、Harris评分和髋关节屈曲90°位内旋角度比较(±s)Attached table Comparison of the VAS,Harris score and the internal rotation angle at 90°flexion of hip joint before and after surgery(±s)
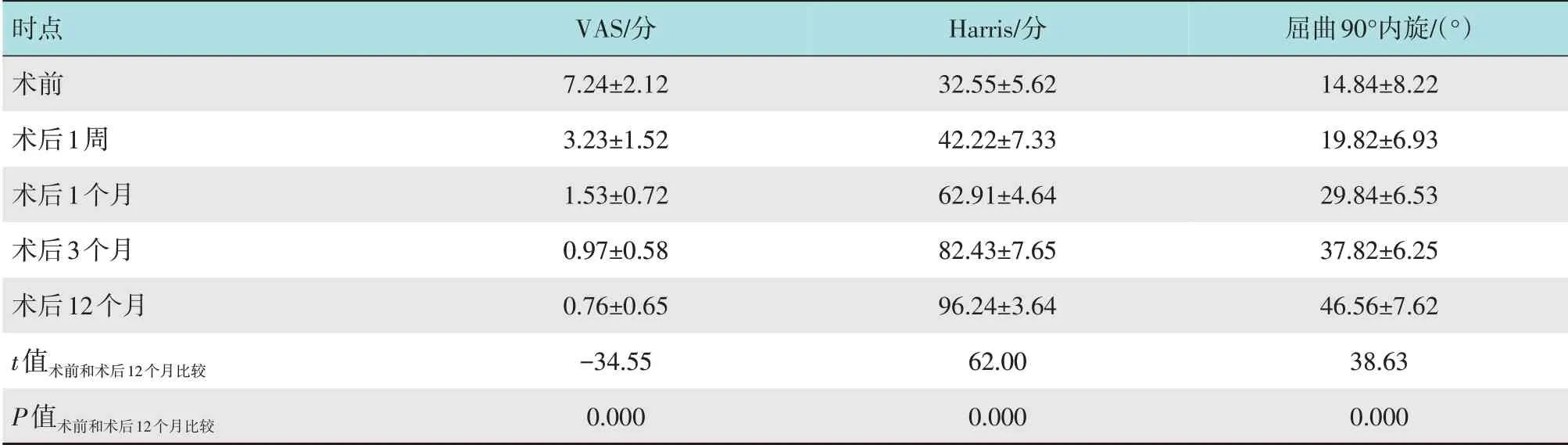
附表 关节镜手术前后VAS、Harris评分和髋关节屈曲90°位内旋角度比较(±s)Attached table Comparison of the VAS,Harris score and the internal rotation angle at 90°flexion of hip joint before and after surgery(±s)
时点术前术后1周术后1个月术后3个月术后12个月t值术前和术后12个月比较P值术前和术后12个月比较VAS/分7.24±2.12 3.23±1.52 1.53±0.72 0.97±0.58 0.76±0.65-34.55 0.000 Harris/分32.55±5.62 42.22±7.33 62.91±4.64 82.43±7.65 96.24±3.64 62.00 0.000屈曲90°内旋/(°)14.84±8.22 19.82±6.93 29.84±6.53 37.82±6.25 46.56±7.62 38.63 0.000
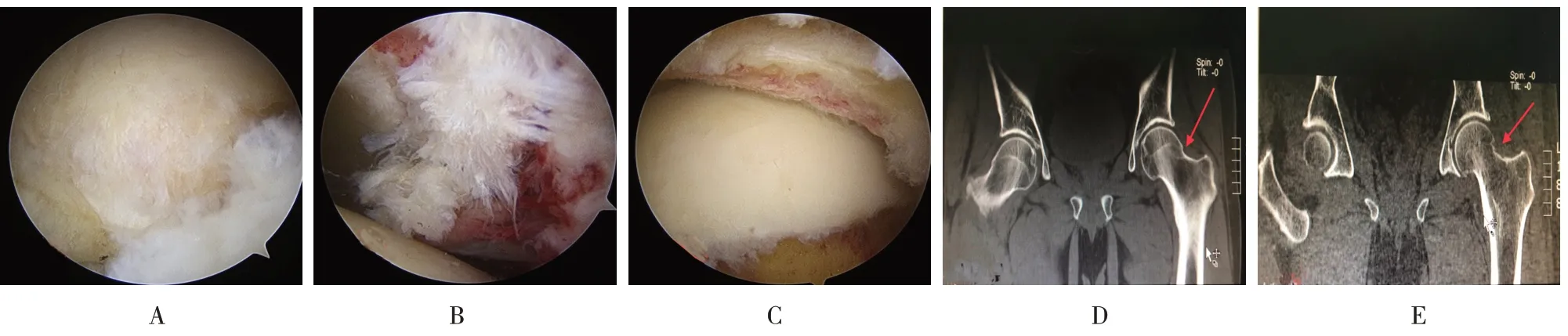
附图 典型病例Attached fig.Typical case
3 讨论
3.1 FAI的发病机制
有研究认为,FAI 是“髋关节原发性骨关节炎”的早期病变阶段,尤其是Cam型FAI,有学者就建议对FAI 早期治疗,可以预防或避免髋关节骨性关节炎,但目前仍存在争议[5-6]。有研究[7-8]发现,对成人症状性FAI进行早期诊断及合理治疗,可以避免后期的全髋关节置换上,具有一定的临床意义。CATELLI等[9]研究发现,虽然经过关节镜手术治疗FAI 的患者疼痛及活动度明显改善,但患者术后2年的步态与术前相比却没有明显变化,考虑与髋周的肌群力量恢复不佳有关。本研究所有患者术后恢复较好,术后12个月髋关节疼痛及关节功能均较术前明显改善,患者主观满意度高,尽管未进行步态分析,但通过关节镜手术明显提高了患者的生活质量,对于FAI的早期治疗仍具有重要的临床意义。
髋关节为球窝关节[10],FAI 根据病理可分为3 种类型:凸轮型(Cam 型)、钳夹型(Pincer 型)和混合型,其共同发病机制是髋臼缘与股骨颈的接触空间明显变小,继而在正常甚至更小的活动范围内引起两者撞击,手术原理是:通过去除增大的组织恢复正常的活动范围,从而改善临床症状。因此,术前充分的评估及计划对手术的成功具有重要意义。本研究中,所有患者通过术前影像学评估并制定了充分的手术计划,尤其是对术中存在视野盲区的部位换用70°关节镜,是提高手术效果的关键点,在处理病灶的过程中,通过改变髋关节屈伸角度以明确清理的程度及范围,而不要只追求解剖形态,例如:对于凸轮型明显的患者,为保留股骨颈的骨质,对盂唇进行适度的磨削处理以达到减轻撞击。本研究对凸轮型及混合型的处理则是同时兼顾盂唇及股骨颈的形态,术中通过动态观察两者的形态及运动轨迹来进行处理,在保证疗效的同时尽可能去除病灶,且不过多去除骨质,以增强关节的稳定性。
3.2 FAI的诊断
FAI的诊断主要依靠临床表现、物理检查及影像学检查。临床表现为患者主诉间断的腹股沟区慢性疼痛(在髋关节屈曲内旋时疼痛尤其明显),同时伴有髋关节活动受限(髋关节屈曲时内旋受限明显)。髋关节撞击试验阳性率高达95.00%,有着重要的诊断价值[11]。X线平片是诊断FAI的首选方法,CT及MRI造影可进一步提高FAI诊断的敏感度和特异度[12]。测量髋关节的α 角、偏心距、髋臼深度、髋臼覆盖率、CE 角、髋臼指数和股骨头突出指数等,可进一步量化FAI 的诊断[13]。超声具有无辐射和特异度高等优势,有望在筛查髋关节疼痛患者时替代X 线平片[14]。临床诊断FAI需要综合各方面的结果才能得到明确的判断,笔者认为,髋部疼痛、撞击试验阳性和影像学检查对诊断FAI 意义重大,也是手术指征的重要参考。通过关节镜可观察到盂唇及股骨颈的病变,笔者在术中进行了处理,术后CT 显示病灶被清除,同时患者的临床症状得以改善,进一步反映了影像学检查在FAI诊断中的重要作用。虽然关节镜手术具有微创的优势,但也存在术野小和术中定位困难的缺点,尤其是对于凸轮型和混合型病例,经验不足的关节镜医师术中很难将病灶完全去除,部分医师则是将视野范围内的病灶过分去除,而残留视野外的病灶容易引起股骨颈骨折或残留关节撞击症状。因此,术前完善的影像学检查及手术规划非常关键,且术前需常规配备70°关节镜,必要时术中进行X 线透视以了解病灶的去除程度。本研究所有病例术中均未进行X 线透视,笔者认为,术前仔细查体明确撞击部位并结合术中动态观察撞击程度,是保证手术疗效的重要方法。
3.3 FAI的治疗
手术治疗FAI能去除异常撞击的因素,改善髋关节活动度及功能[15]。开放手术或关节镜手术都能明显改善患者的临床症状[16-17],但其出血多、术后恢复时间长,还有截骨处骨不连及移位、股骨头缺血性坏死和内固定松动的风险[18-19]。有研究[20-21]显示,关节镜下手术治疗FAI的中长期疗效与髋关节脱位术相比无明显差异,但其具有微创、不损伤关节周围肌肉和不需要关节脱位的优点,患者更容易接受,且患者术后恢复快,能早期下地活动和恢复日常生活。本研究中所有患者术后第2天即下地活动,均未出现骨折等并发症,通过术后CT 观察到病灶去除精确,基本恢复了正常的解剖形态,未见明显骨质缺损。因此,对于髋关节镜手术,需要术者精确掌握髋关节解剖形态,尤其是在有限的镜下视野中进行解剖,这是保证手术完成的关键。本研究随访的所有患者均在术后6周恢复日常活动,明显早于文献[22]报道的开放手术(髋关节脱位术)治疗FAI。
髋关节镜治疗FAI是一种安全有效、创伤小和恢复期短的微创手术方法[23-24],但由于器械操作空间狭窄,容易出现软骨和盂唇损伤[20,25]。本研究所有手术均由同一高年资主任医师完成,术中未出现明显的关节软骨及神经血管副损伤,保证了手术效果。国内有学者分析了髋关节脱位术治疗FAI的临床效果,发现与关节镜手术相比,疗效接近,但该术式创伤大,恢复时间长[22],适合在不具有关节镜条件的基层医院开展。罗志环等[26]认为,髋关节镜下治疗FAI可在早期减轻患者疼痛,恢复膝关节功能与提高活动度,效果良好。在一项长达2年的随访研究[27]中发现,关节镜治疗FAI青壮年运动员疗效较好,可有效帮助运动员重返赛场,且复发率较低。倪建龙等[28]采用关节镜治疗凸轮型FAI能明显缓解患者症状,且创伤小、恢复快、近期疗效满意。NHO 等[29]用关节镜治疗伴有髋关节软骨软化的FAI 患者,2年随访发现关节镜治疗效果差,应早期治疗,同时在术中应避免器械对软骨的损伤。
综上所述,尽管髋关节镜手术难度相对较高,但其治疗FAI 时,对髋关节周围软组织损伤小、恢复快,可以精确、彻底地处理股骨头颈和髋臼撞击部位,疗效与髋关节脱位手术相似,是治疗FAI的有效方法,适合在具有关节镜基础的医院开展。
