呼吸机相关性肺损伤与机械能
2021-01-21杨倩梁璐
杨倩,梁璐
(河北大学附属医院,河北 保定 071000)
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是ICU中最常见的疾病之一,约占ICU患者的10%,病死率高达46%[1]。机械通气(mechanical ventilation,MV)作为一把双刃剑,既是ARDS患者治疗链中关键的一环,也是诱发呼吸机相关性肺损伤(ventilator-induced lung injury,VILI)的关键因素。若呼吸机参数设置不当或自主呼吸努力过强均可能增加VILI风险,加速病情恶化,增加病死率[2]。随着对VILI研究的不断深入,由最开始的“气压伤”到“容积伤”的转变,再到“应力/应变”概念的提出。由于肺泡反复开放/塌陷导致不同肺泡界面应力增加诱发“剪切伤”,部分肺泡发生微破裂,继而释放大量炎症因子,引起肺水肿,甚至危及多脏器功能,称为“生物伤”。早期VILI的研究关注点在于肺的“静态顺应性”的改变,如潮气量(tidal volume,TV)、呼气末正压(positive end expiratory pressure,PEEP)、平台压(Pplat)、驱动压(ΔP)等[3-4],而忽略了“动态顺应性”改变,如呼吸频率(respiratory rate,RR)、气道阻力(airway resistance,Raw)、流速(flow,F)等[5-7]。在设定的参数下,呼吸机每次向人体输送TV的过程,可以理解成能量做功的过程。基于这一理论,2016年Gattinoni等[5]结合呼吸运动方程首次提出机械能概念及计算公式。同年,Cressoni等[8]在对大鼠的机械通气实验中首次验证了导致肺损伤的新概念,定义为能量损伤,后称为机械能(mechanical power,MP)。近年来,大量研究[5,7-18]发现,MP可以有效地床旁评估VILI风险,指导临床治疗。现将从MP方程的推导过程和各负荷因素对MP的影响具体介绍MP对VILI的影响。
1 MP方程的推导
研究[19]发现,“低潮气量/低平台压+适宜的PEEP”的肺保护性通气策略在一定程度上降低了VILI发生率,提高ARDS患者的生存率。目前公认的低潮气量(low tidal volume,LTV)为6 mL/kg,但最优化的PEEP和低平台压阈值暂无定论。2016年,Protti等[20]对猪肺组织进行持续54 h机械通气实验,估算了猪肺MP阈值大约12 J/min,并引入工程力学的应力/应变的概念评估MV对肺总应变(动态和静态)和能量负荷的影响。一项包括787例ARDS患者的回顾性研究[21]发现,MP低于12 J/min的患者生存率显著升高。另一项回顾性分析[22]也发现,MP超过12 J/min时,MP的升高与VILI发生呈正相关。由于能量是无法被创造或者消散的,只能在各种形式间相互转化,因此,呼吸机产生的势能传递到肺内,产生对抗各种吸气阻力的动能,引起肺组织发生形变(应变),并导致损伤,即为VILI。因此,引入经典的运动学方程,更有利于理解MP的作用原理,能量的消散以及动能-势能转变所导致的肺部损伤。如果对肺实质的机械损伤是MP的函数,则不同参数组合(导致MP大于阈值)可能会产生类似的肺损伤。Cressoni等[8]的动物实验也证实了这一理论。
1.1 运动方程
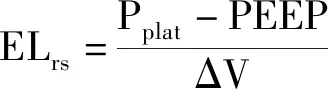
1.2 每次呼吸的能量
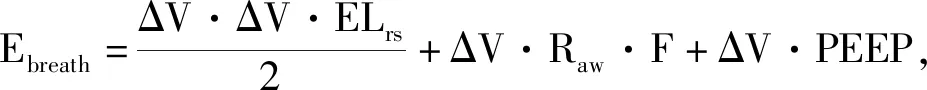
2 机械通气参数对MP的影响
将影响MP的因素分为3部分进行论述。第一部分为克服呼吸系统静态阻力所做的功,是应力作用于肺实质,克服应变所需要的MP,即为ELrs、ΔP和TV的改变;第二部分为克服呼吸系统动态阻力所做的功,即为Raw和F的改变;第三部分为克服PEEP所做的功,即为肺内总PEEP的改变。此外,呼吸周期中,RR作为第四部分参数进行分析,可以理解为应变的速率(即应变率)。如前所述,VILI出现分为两部分因素,一部分为肺实质所承受的MP负荷程度(即为MP的大小),另一部分为肺基础的条件,称为肺的易感因素,例如血氧饱和度、血管流速、压力灌注、肺泡的塌陷和不张的区域分布等协同因素。本文重点论述MP对VILI的影响因素,肺内易感因素暂不论述。
2.1 克服肺的静态阻力
MP方程的第一部分是克服肺静态阻力所做的功。静态阻力又称为弹性阻力,包括肺弹性阻力和胸廓弹性阻力,利用顺应性反应弹性阻力的大小(成反比),其二者的和为总的顺应性,即为跨肺压/肺容积,呈S形,存在低位拐点和高位拐点,二者之间肺部顺应性最大(即S形曲线斜率最大),即平静呼吸时,最为省力,MP最小。Protti博士[20]引入工程力学中应力/应变的概念来分析MP,他认为VILI主要存在两个机制:总应变(动态和静态应变)和在肺容积限制内(吸气能力)的能量负荷(动态和静态),后者称为MP。总应力(动态和静态)是对施加压力的反应,在肺内则为ΔP(Pplat-PEEP)和PEEP的总和;对应的总应变是TV+ PEEP容积的结果。动态应变是由TV在FRC上引起的容积变化量,静态应变是由PEEP在FRC上引起的容积变化量。总能量负荷(即MP)是由PEEP引起的静态能量部分(概念上等同于势能)和由于ΔP引起的呼吸循环能量部分(概念上等同于动能),定义为需要克服高于PEEP的TV的能量,即为克服ΔP所做的功,称为MP。
TV和Pplat(肺顺应性正常时,约等于跨肺压)分别作为应变和应力的替代物,二者之间符合:应力=肺顺应性×应变的函数关系。因此,将此部分分为3个独立因素分别进行分析,包括压力(跨肺压、ΔP)、容量(即TV)、肺固有特性(即ELrs),其中PEEP在第三部分介绍。
2.1.1 呼吸系统顺应性对MP的影响
顺应性(compilance,C)是指弹性组织在外力作用下发生变形的难易程度,为弹性(elastance,E)的倒数,在肺内,顺应性的大小可用单位跨壁压的变化所引起的腔内容积的变化表示(即C=ΔV/ΔP),并描绘P-V曲线,呈S型,存在低位拐点和高位拐点,二者范围内肺顺应性最大(斜率最大),且P-V曲线呈线性关系,肺容量在FRC至TCL范围内波动,平静呼吸时肺和胸廓的总顺应性约为0.1 L/cmH2O[26]。研究[27]发现,ARDS患者的呼吸系统顺应性与FRC呈线性相关。换而言之,在相同潮气量和PEEP情况下,FRC越小,静态应变(FRC+PEEP容量)越小,肺内需要消散的MP就越小,VILI的发生概率越小。理论上,肺顺应性的高低位拐点也可能影响MP。当肺部过度扩张,超过P-V曲线的高位拐点,且肺容积在肺总量附近增加时,由于肺顺应性降低,则计算出的MP将被低估。相反,当肺不张或塌陷时,且肺容积在FRC附近减少时,由于肺顺应性降低,则计算出的MP将被高估。但是,必须指出的是,这两种现象(过度扩张和肺不张或塌陷)可能在不同的区域同时发生,例如肺不均一性增加时,从而导致肺总顺应性保持不变,但不同区域给予相同的呼吸机参数则会导致MP能量负荷增加,导致肺损伤。研究[5]发现,顺应性改变10%~20%,可能引起MP的计算值变化5%~10%(增加或减少)。呼吸机上P-V曲线的每个P-V对,由于各种病理生理原因导致肺顺应性改变,则可能出现MP的过度或低估。因此,应该间断测量肺顺应性的改变,适时调整呼吸机参数,避免过高的MP对肺部的损伤,以及VILI的出现。
2.1.2 TV对MP的影响
结合Protti博士[20]工程力学理论,肺容积作为总应力的结果,对应的总应变是TV+ PEEP容积。Dreyfuss等[4]通过比较高容高压通气、高容低压通气(使用铁肺)以及低容高压通气(包裹胸腹限制潮气量)对健康大鼠的影响中发现,即使大鼠存在肺部高压,低潮气量情况下仍不会造成肺损伤,而高潮气量却能。因此,提出导致VILI出现重要的因素是TV而非压力,首次引入了“肺容积伤”的概念。同时,ARMA实验结果[28]发现,高潮气量与低潮气量者相比,病死率增加了近10%(12 mL/kg vs.6 mL/kg 标准体质量)。此外,当肺部病理生理基础改变时(早期肺损伤),肺膨胀减少,开放的气道减少以及肺塌陷增加均会导致压力和流量增加,为了维持恒定潮气量下通气,受损的肺需要克服更多的MP。因此,在容量控制通气模式下,肺部出现早期损伤,对于给定潮气量,这将导致所传输的MP增加,加速恶性循环,这可能部分解释了在研究VILI的时程所观察到的肺损伤呈指数增长[29]。
2.1.3 ΔP对MP的影响
早在1973年,Kumar等[3]通过比较ARDS患者中IPPV模式联合PEEP或无PEEP组气胸、肺纵隔及皮下气肿的出现情况,首次引入了“气压伤”的概念。次年,Webb和Tierney[30]证明高通气压可以引起肺水肿。随着研究的不断深入,“气压伤”的重要性显得日益突出,但具体多高的压力是有害的尚无定论。目前,公认的机械通气期间允许的气道压力阈值为30 cmH2O。由于不同个体间的差异,可能导致部分患者气道压不足(出现肺泡塌陷)而另一部分患者气道压过高(导致VILI)。根据VILI的作用机制,引起VILI的因素不是施加到呼吸道的压力,而是作用到肺实质的压力(即跨肺压)。因此,压力阈值应该是跨肺压的值才对,而不是呼吸道压力的值。研究[23,31]发现,同一个体的气道压力和跨肺压之间呈严格的线性关系,这种严格的线性关系等于肺弹性与呼吸系统总弹性比值(EL/Etot),人口中平均值为0.7,正常值为0.2~0.8。此外,结合应力和应变的概念,一部分学者提出ΔP代替跨肺压作为动态应变指标更符合临床病理生理机制[32-33]。事实上,临床工作中计算出的ΔP一般为气道驱动压,它同时受胸壁顺应性和肺功能的影响,并不能如实反映真实的肺内驱动压。因此,有学者[32]认为,将跨肺驱动压作为评估VILI可能更加准确(食道内压检测)。在一项包含35 621例ARDS患者的随机对照实验中[34]发现,ΔP是生存率的独立危险因素,且与病死率呈正相关,Pplat或PEEP单个变量的增加相对于伴随ΔP增加的Pplat升高,需要克服的MP更高,VILI发生的风险更大,病死率也会增加。一项针对轻-中ARDS动物模型研究[35]发现,MP(非驱动力)是VILI的关键促进因素,在容控模式下,增加PEEP值,驱动能(ΔP×RR)在低于某一阈值时(100 J/min),与炎症、肺泡牵张、上皮及内皮细胞损伤以及大量肺泡塌陷和过度通气相关的生物标志物增加无显著相关性,当超过最高PEEP水平,驱动能才显著增加,从而导致VILI风险增加。
2.2 克服肺的动态阻力——Raw和F的变化
MP方程的第二部分是克服肺动态阻力所做的功,即与气体运动相关的能量。如上所述,结合呼吸运动方程,当完全控制通气或给予肌松患者,吸气末屏气时,呼吸系统的呼吸阻力为零,在此理想状态下,呼吸系统克服MP为克服Pplat所做的功,可以理解为此时MP为最低限,但显然是对呼吸运动的过分简化,也是对MP的预估。然而,复杂机械通气过程,受诸多因素干扰,最低预估并不能判断出VILI发生情况,因此,将克服肺动态阻力分为Raw和F分开讨论对MP的影响。
2.2.1 Raw对MP的影响

2.2.2 F对MP的影响
无论是理论基础还是实验数据[5-6,37]均证明,机械通气期间,F的重要性不可忽略。实际上,F可以被认为是给定应变进入肺实质的速率。如前所述,肺实质类似于物理上的黏性弹质体,应变率越高,细胞外基质内产生的阻力就越大。因此,机械通气期间,MP与应变率成正比,并最终消散到肺实质内。Milic-Emili[38]将其称为“应力释放”现象(消散到肺实质中的能量被测量为吸气流速突然中断后的压力变化),发现消散的能量随着呼吸频率和肺不均一性而增加。尽管这种假设是F对肺实质作用机制的过度简化,但实验观察结果证实此假设具有一定合理性[23]。因此,给定的肺部应变能否导致肺部损伤,依赖于应变发生的速度。不幸的是,并不能确定是否存在有害流量的阈值,但无论如何,F都应被考虑在导致VILI的原因框架中。
2.3 PEEP对VILI的影响
MP方程的第三部分是PEEP对VILI的影响。1974年Webb和Tierney[30]首次观察到PEEP对于预防VILI的保护性作用。PEEP与VILI风险呈U形关系,一方面通过呼吸末正压力维持肺泡内压力以减少肺泡反复开闭所致的肺萎陷伤以及维持一定肺容积,另一方面过高的PEEP增加了肺泡过度扩张以及血流动力学不稳定的风险[39-40]。一定的PEEP可以减少肺剪切伤、维持一定肺泡表面张力,最终减少肺水肿的发生[41-42]。但部分学者[43]提出,较高水平的PEEP(维持28~30 cmH2O)在一定程度上可以改善患者低氧状态,但并不能降低该患者远期病死率。长期以来,LTV/LPplat+适宜的PEEP成为肺保护性通气策略共识,但关于不同个体的最佳PEEP的制定仍存在争议。研究[42,44]发现,ARDS患者肺组织的可复张性及肺顺应性决定了该患者肺病变程度,并影响PEEP的设定。由此观之,PEEP在VILI的影响不可忽略。原则上,在MP计算中,并不考虑PEEP。因为,PEEP=P呼吸末,它代表肺的基线张力,本身与运动无关,是当ΔV和F等于零时呼吸系统中存在的压力,但它却是ΔP产生作用的起始平台。吸气是从呼气末压力(总PEEP)的水平开始的,当从高水平压力起步时,为达到设定的压力水平,就需要更大的力量,同样就需要比无PEEP时更高的送气能量,从而可能超出引起损伤的MP阈值。因此,尽管理论上PEEP不会促进与通气相关的循环能量负荷,但它的存在会促使运送到呼吸系统的能量负荷增加。但是,PEEP的这种作用经常被忽略。如果存在内源性PEEP时,需要克服更多的能量促使肺膨胀(所需的能量为从TV到Pplat乘以从PEEP容量到Pplat容量)[45]。总之,PEEP是保护性的,还是导致VILI损伤的因素,取决于二者对MP贡献哪种占据优势,以及在哪些患者中发挥作用。
2.4 RR对VILI的影响
MP方程的第四部分为RR对VILI的影响。尽管LTV的概念在肺保护通气策略中得到广泛的认可,但是却很少关注RR的影响。大多数研究[46-48]发现,即使在LTV情况下,RR越高,肺损害越严重。Vaporize 等[49]通过对4组大鼠给予不同的RR和TV(RR80TV12、RR120TV10、RR160TV8、RR160TV10)组合进行机械通气(其他参数PEEP为1 cmH2O,FiO2为1,持续时间120 min)时,发现无论是在肺泡内蛋白表达、IL-6还是肺组织学损伤中,RR120TV10、RR160TV10都显著高于其他实验组(包括空白对照组),另一方面也说明高频通气对VILI的影响高于高潮气量通气。Retamal等[50]通过对健康猪的实验中,也发现了高频通气与更多的肺水肿和高活化的TGF-β途径相关。同样,Cressoni和他的小组[8]在对3组幼猪的机械通气实验中也发现,以15次/分的TV通气是致命的,而以3、6、9次/分的TV通气时没有致命性。也正是他们研究小组,在2016年通过这9个验证性实验证实了MP的假说,并计算出,当RR为15次/分时,11和22 mL/kg的TV分别产生低于和高于阈值的MP,这将MP的阈值确定为大约12 J/min。高于MP阈值的幼猪出现VILI,而低于阈值的幼猪则没有。最近一项关于深度镇静对中-重度ARDS患者MP影响的回顾性研究[16]发现,深度镇静在降低患者的RR同时,也降低了MP,且在不同的镇静深度下,MP与RR、跨肺压的变化呈正相关,与肺顺应性呈负相关。该研究在患者体内证实,中度至重度ARDS患者在机械通气期间过度的RR也会通过增加MP而导致VILI,从而增加病死率。深度镇静下的MP监测可用于评估ARDS患者的预后。
3 非机械因素——肺基础
为了简化MP对VILI影响,忽略了肺的非机械因素。但机械通气并不是单一呼吸机参数调整的问题,它将能量传递到呼吸系统中,势必会导致一定的应变和应力,部分MP可能超过MP阈值(目前公认为12 J/min),导致VILI的发生。血氧饱和度、血管流速、压力灌注、肺泡的塌陷和不张的区域分布(应力不均一分布)等对MP导致VILI发生具有协同作用。但未将其考虑到MP的计算公式中,也算是该理论的不足之处,但对于临床多变的患者病情,即使考虑到以上协同因素,MP的计算仍存在一定程度的高估或低估。因此,MP计算公式仅作为VILI发生风险的预判,并不作为一定的临床金标准或者共识被大家所认可。
4 展望
总之,不同呼吸机参数组合(即MP)高于某一阈值时,导致了VILI的发生。因此,关注MP可能有助于扩展对VILI的研究,呼吸系统中MP任何分量的减少都会降低VILI发生的风险。然而,计算MP去设置呼吸机参数,这可能是个很有吸引力的概念,因为它结合了不同通气变量的影响。虽然目前对MP研究存在一定漏洞,但MP概念的提出,更好地理解如何将机械通气的物理特性与肺的病理生理学相匹配,最终制定最优化的保护性的机械通气。在未来,呼吸机内置的智能计算系统甚至呼吸机能够显示应用于呼吸系统的MP, 帮助临床医生校正通气参数设定,以便使用最少的MP,实现对患者效益最大化。未来可期,任重道远。
