前庭体征的分类及检查方法:眼震及眼震样眼动Bárány学会国际前庭疾病分类委员会共识文件
2021-01-05焉双梅凌霞司丽红常丽英审校杨旭审校
焉双梅(译),凌霞(译),司丽红(译),常丽英(审校),杨旭(审校)
1.航天中心医院(北京大学航天临床医学院)神经内科
2.湖北文理学院附属医院,襄阳市中心医院神经内科
3.美国明尼苏达州罗切斯特市梅奥诊所神经内科
4.卢森堡埃施Emile Mayrisch医疗中心神经内科
5.德国柏林大学附属夏洛特医院神经内科&私立神经内科
6.美国马里兰州巴尔的摩约翰霍普金斯大学医学院神经内科
7.韩国首尔国立大学盆唐医院首尔国立大学医学院神经内科
8.西班牙马德里纳瓦拉大学耳鼻喉科
9.澳大利亚悉尼大学中心临床学院皇家阿尔弗雷德王子医院临床神经科学研究所
10.美国马里兰州巴尔的摩约翰霍普金斯大学医学院耳鼻咽喉头颈外科
1 引言
本文关于眼球震颤(以下简称眼震)及眼震样眼球运动(以下简称眼动)的分类和定义是国际前庭疾病分类(International Classification of Vestibular Disorders,ICVD)的一部分。ICVD是由Bárány学会发起的,旨在制定能够被各国广泛接受的全面的分类方案和对每个前庭疾病的定义[23]。ICVD 包括4 个层面的内容:(1)症状和体征;(2)综合征;(3)功能障碍和疾病;(4)发病机制。在第1 层面,Bárány 学会分类委员会首先发表了一份共识文件对各种前庭症状进行了定义[21],在该文件中还可以找到国际各学科专家达成共识的相关细节。简单地说,每个工作小组由来自至少3 个大洲的神经科和耳鼻喉科代表组成,负责对前庭疾病相关术语的定义进行讨论制定,这些定义经前庭科学专家审查和公开评论之后,才会作为共识或标准被发表。
前庭体征和前庭检查技术小组委员会负责对前庭体征和用于评估有前庭症状患者检查技术的相关定义进行完善,并达成共识。该委员会认为,前庭疾病相关的各种体征的定义无论在数量和复杂性方面需要的不止是一份共识文件。因此,本文首先对眼震的命名方法进行定义分类,即根据眼震的诸多特性对其类型进行系统整理,并将它与扫视侵扰及其他眼震样运动进行区分。有关前庭和眼动检查的其他体征和技术将在未来的文件中阐述。
2 方法
2006年,Bárány学会分类委员会(CCBS)召开第一届会议,启动了制定ICVD 的工作流程[23]。委员会制定了基本概念、主要议题以及达成共识的流程。2009年,主要前庭症状的定义专家共识正式发表。2012年,前庭体征和前庭检查技术小组委员会召开会议,开始对与眼震及其评价技术相关术语的定义和分类进行起草。按照多国、多学科达成共识的相关规定[6],小组委员会成员包括来自四大洲(欧洲、亚洲、澳大利亚和北美)的神经病学专家(S.E.,A.B.,M.vB.,D.Z.,J.S.K.,M.W.,D.T-T.)和耳鼻喉科专家(N.P.,C.D.S.)。主席(S.E.)起草初稿,随后进行审议和反复修改。工作草案先后两次在Bárány 学会两年一度的大会上提交讨论(2012年6月瑞典乌普萨拉,2014年5月阿根廷布宜诺斯艾利斯),并先后两次经分类委员会讨论(2013年11月在卢森堡,2017年3月在德国柏林),最终形成所有小组委员会成员(作者)认可的共识文件,网络发表并征求Bárány 学会所有成员的评论和建议。
3 基本定义和词源
3.1 定义
眼震是一种不自主的、快速节律性眼球振荡运动,至少有1个慢相。急跳性眼震(Jerk nystagmus)有1 个慢相和1 个快相;摆动性眼震(pendular nystagmus)只有慢相。
3.2 概述
(1)病理性眼震通常来源于前庭外周器官、脑干或小脑疾病,少数情况下源于前视觉通路或大脑半球病变。
(2)眼震不同于扫视侵扰/振荡,如方波急跳、眼球扑动和眼阵挛,后者是在眼球固视过程中出现的不恰当扫视(快速眼动),导致视线离开视靶。
(3)眼震可以是连续性或发作性的;既可是自发性的,也可在某特定凝视眼位或视物条件下出现,或由特定的手法诱发。
(4)眼震具有很多现象学属性,其中许多属性反映了特定的潜在病理机制。一些特定形式的眼震有时是基于该眼震的属性组合来命名的。
3.3 词源
Nystagmus(眼震)一词来源于打瞌睡时的点头运动(新拉丁语,源于希腊语nustagmos[点头,瞌睡],nystazein[点头,困倦,打瞌睡])[4,5]。根据字面含义,急跳性眼震是由眼球缓慢漂移(慢相)和随后相反方向的快速运动(快相)周期性重复组成。病理性急跳性眼震会影响固视稳定,通常始于眼球缓慢地漂移,使视线远离目标,然后再快速地移向目标。急跳性眼震也可能是生理性的(如在头部自然旋转时),这种情况下,眼震慢相是为了维持固视稳定。虽然与最初的词义有所偏离,但“眼震”一词也包括眼球的病理性振荡,眼球周期性交替地向相反方向缓慢漂移,其频率通常为1~10 Hz。这种眼球振荡类似于钟摆的正弦运动,因此被称为“摆动性眼震”。虽然有人将其称为“摆动性眼球振荡”,但在医学文献中“摆动性眼震”一词已被广泛使用。
3.4 与其他振荡性眼动(眼震样眼动)的区别
有时候,一些振荡性眼动并非眼震,称之为“眼震样眼动”。比如那些主要因扫视系统受影响导致的异常的眼动。扫视是快速的眼动,使视线在相邻的注视点之间快速转移[109]。扫视包括随意和反射性固视转移、眼震快相以及快速眼动(rapid eyes movement,REM)睡眠期的快速眼动。正常情况下,临床可见的扫视可被固视抑制。扫视侵扰和扫视振荡是在没有视觉干扰的情况下使眼球偏离原固视目标的一种快速眼动[130]。扫视侵扰导致眼球偏离固视目标的初始眼动是扫视,而眼震导致眼球偏离固视目标的初始眼动是慢相。更重要的是,与眼震不同,扫视侵扰[扫视脉冲除外(3.1.3)]没有慢相漂移的成分。扫视侵扰包括方波急跳、眼扑动和眼阵挛,方波急跳的眼球振荡运动存在扫视间隔(暂停),而眼扑动和眼阵挛没有扫视间隔。眼扑动和眼阵挛不仅在生理机制上与眼震不同,在病因学上也不同:眼扑动和眼阵挛都与副肿瘤或感染相关性脑炎有很强的相关性[59,97]。因此,本共识在术语上对眼震和上述这些有特定临床意义的眼震样眼动如扫视侵扰/振荡等进行了区分。
目前,还有一些其他类型的眼震样眼动尚缺乏了解,也不容易归类。我们将在此分类中对这些疾病的具体特征进行描述,以便于临床识别。根据本共识中的定义,点头痉挛中的视振荡、会聚-回缩性眼震、眼球浮动、上斜肌肌纤维颤搐以及其他一些相关现象,由于其不确定性被称为“眼震样运动”。
3.5 眼震定义的演变
(1)“快速、不自主的眼球振荡运动”[3];
(2)“不自主的、快速节律性眼动,眼震方向可为水平性、垂直性、旋转性或混合性”[1];
(3)“眼震是有规律的节律性眼球振荡”[16];
(4)“由慢相起始的,往复性眼球运动”[109];
委员会对以往的眼震定义进行了回顾,认为:前面3个定义的描述不够充分,因为无法区分眼震和扫视振荡(如眼扑动、眼阵挛);第4个定义没有明确振荡运动的不自主性和其快速的性质,该定义中规定眼震均由慢相开始,但是临床上无法仅依靠床旁查体对此明确。例如,癫痫性眼震既可由慢相起始,也可由快相起始[109]。大概一半的眼球浮动和眼球下沉(两者在临床和病因上有相似之处)由慢相开始,另一半由快相起始[109]。
4 眼震轨迹:参照系、坐标轴、平面、方向
当眼睛直视前方,视线垂直于冠状面时,眼睛处于“直视眼位(straight-ahead position)”或“中心凝视眼位(center gaze position)”(见下文Listing章节)。在描述眼震中的眼动时,从眼球的初始位置到眼球终末位置的路径被称为轨迹(trajectory)[153]。虽然在英文中,有些情况下矢量(vector)一词与轨迹(trajectory)同义,但委员会建议使用轨迹,以免混淆了与其相关但相近的概念,如旋转矢量(rotation vector)[71],是指在运动的半个周期内从初始眼位到终末眼位间的直线[164]。通常,在三维空间中描述这些运动轨迹需要选择和指定一个参照系(半规管、眼球、头或者地球)[144]。以眼球为参照的坐标系,通常用来描述眼球在围绕穿过眼球中心的3 个轴上的旋转运动。因此,眼球的旋转可以用“轴”来描述,眼球围绕某个轴旋转(如:绕头尾轴旋转),也可以用垂直于旋转轴的平面来描述(如:yaw平面旋转)(表1)。然而,在临床或科学研究中,通常并不采用以眼球为参照的坐标系(如:垂直-扭转性眼震)来描述眼动,而采用以头为参照的坐标系(如:后半规管平面上的眼震)或以地面为参照的坐标系(如:向地面方向急跳的“向地性眼震”)。
对于在直视眼位的自发性眼震,当选择不同的参照系对眼震进行描述时(眼球参照系和头参照系),眼球移动到偏心位置的距离越远,两种描述之间的差异就越大[127]。对于在直视眼位存在自发性水平眼震的患者,如果以眼球坐标系为参照,眼震在向上或向下凝视眼位时仍为水平方向(眼震方向相对于改变后的视轴而言仍是水平的),当以头坐标系为参照时,如果发现眼震存在扭转成分,提示可能存在中枢性因素(如婴儿眼震2.1.3.1),因为前庭外周性眼震(2.1.1)的旋转轴是在头或迷路坐标系内保持固定的。同样,如果下跳性眼震(相对于头部)是因为角前庭眼反射(VOR)的不平衡所致,那么当患者向两侧注视时,可观察到扭转成分(相对于眼)的眼动,因为眼震慢相仍然围绕耳间轴(interaural axis)旋转(pitch平面)。如果下跳性眼震是以眼球为参照系,那么眼震在水平方向上的所有眼位都应是垂直的(相对于眼球)。因此,对于自发性垂直或水平眼震,让患者在直视头位时向与眼震方向垂直的方向凝视,通过观察眼震的变化,可以判断引起眼震的异常信号是否与眼(或头)相对固定。虽然所有的参照系都是同样有效的,但是与引起眼震的机制或部位联系最紧密的参照系,通常能够最有效地描述这些病理性眼震。因此,在描述眼震时,应明确所使用的参照系,以避免含糊不清,便于诊断。
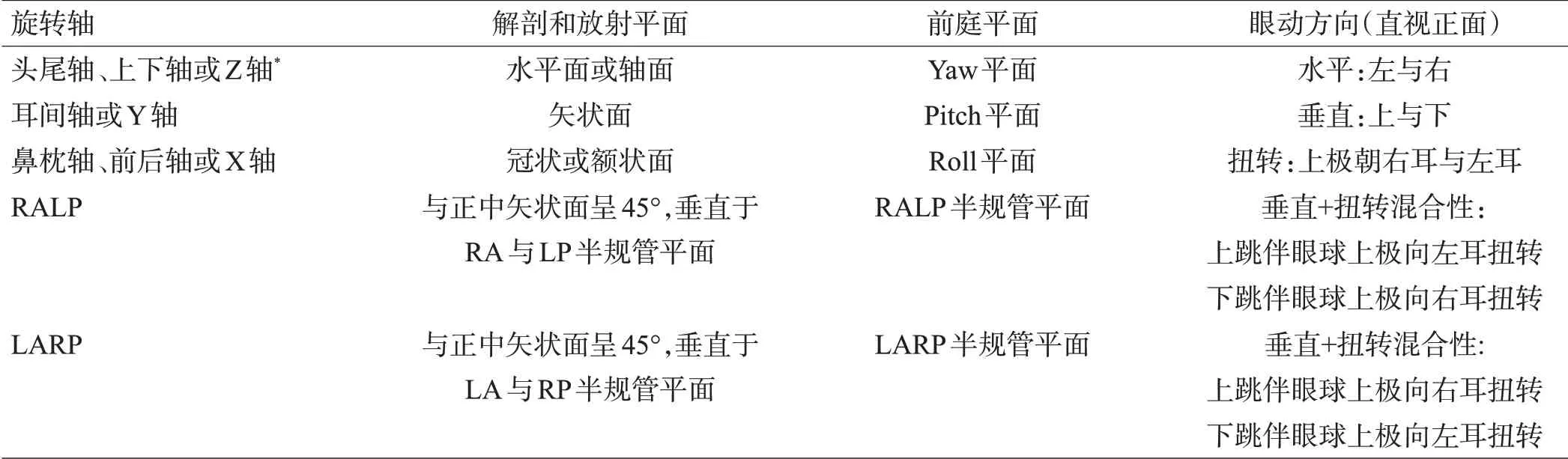
表1 在三维空间的眼动旋转轴和平面
Listing定律:Listing定律指出,任何眼位都可用如下方式进行描述,即:眼球自原位(primary position)围绕赤道平面上某一轴的旋转。严格地说,“原位”是参照Listing定律定义的唯一位置,该眼位的视线垂直于Listing 平面,而且眼球自该眼位以纯水平或纯垂直运动旋转到一个新的位置时,不伴有任何扭转成分[80,109]。双眼直视、目光注视远处目标时(例如,当驾驶汽车时)的眼位通常接近前面所说的“原位”。虽然临床上难以区分,但仔细的眼动记录已经证实扫视、跟踪和头部线性运动时的眼动反应基本遵循Listing定律,但头部旋转运动时的眼动反应则并非如此。因此,对于一种特定形式的眼震,根据其眼动是否遵循Listing定律,就可以判断其发病机制是否源于平稳跟踪系统、线性VOR 系统或角VOR 系统。因此,委员会在本文件中选择使用术语“直视眼位”或“中心注视眼位”用于临床观察。我们认识到,虽然“原位”是在眼科学中与斜视有关的一个标准术语[99],但是它与描述相似眼位的其他术语基本同义(并非参照Listing平面的严格的解剖位置)。
描述各种眼动(包括眼震)的方向时,都应该基于受检者的角度,而非检查者的角度(例如:当检查者与患者面对面时,向右的急跳性眼震是指快相朝向受检者的右耳,而非检查者的右耳)。尽管快相通常并非眼震的初始原因,而是对偏离注视的异常慢相漂移的矫正,但传统上通常用快相来描述眼震的方向。委员会考虑到这一传统在临床实践中已经被广泛接受且无法改变,因此同意沿用这种描述,即左向急跳性眼震是指慢相向右、快相向左。
眼动在眼参照系或头部参照系中被描述时,不需要考虑头部与重力方向的相对位置。因此,当头部处于Dix-Hallpike 试验悬头位时(即仰卧位时颈部充分伸展),眼震向额部跳动仍称之为“上跳性”,尽管相对于重力方向而言,该眼动为“下跳性”。对于一些位置性眼震则通常采用地球参照系来描述眼震的方向,特别是水平性位置性眼震(2.3.1.1.2.)。被检查者仰卧位,右耳“向下”时(即颈部转向右肩),向地面方向急跳的眼震通常被称为“向地性”,而非“向右急跳”,尤其是当向左转颈至左耳“向下”的位置后,眼震相对于头部的方向发生了反转(即为“向左急跳”),但依然是“向地性”眼震。在这个命名法中,采用地球参照系,快相朝向地球方向的眼震称为向地性(geotropic),而快相背离地球方向的眼震称为背地性(apogeotropic)[有时被错误地称为“非向地性”(ageotropic)]。这样的术语仅用于位置试验时,因为当患者处于坐位或直立位,在中心凝视眼位时其下跳性眼震,如果以这种方式表达都可称为“向地性”,这虽然在技术上是正确的,但会产生误导。
由于眼震运动轨迹通常不仅仅局限于围绕3个基本解剖轴中的一个旋转(例如单纯的roll,pitch或yaw旋转,以上3种旋转轴分别与前后轴、耳间轴、头或眼的上下轴平行),因此,对3 个方向上的运动成分及其参照坐标系均应进行描述(例如:相对于眼球、头部或地球),除非那些未被描述的成分与眼震的主要成分相关性不大。多数情况下,可以选择一个方向权重占主导成分的参照坐标系,此坐标系通常不仅能提供最简洁的描述,还能最直观地提示潜在的病理机制。
例如,左后半规管良性阵发性位置性眩晕(benign paroxysmal positional vertigo,BPPV),无论向哪个方向凝视,其导致的眼动旋转轴均与受累半规管平面的垂直轴平行(距鼻枕轴前端、耳间轴左端均为45°的位置)[38,43]。当受试者向左侧45°偏心注视时,眼震相对于眼球表现为围绕视线轴的单纯扭转运动,但是当受试者向右侧45°偏心注视时,眼震相对于眼球表现为单纯垂直运动。因此,采用以眼为参照的坐标系,会因眼球转动方向的瞬时变化而造成描述不清。选择以头部为参照的坐标系也只是稍好一些,因为眼震将包含2 个几乎相等的成分(roll和pitch),但是这2个成分与功能障碍的原因均无直接关联。相反,选择以半规管为参照的坐标系(即3个相互垂直的轴:左前/右后[LARP]轴,右前/左后[RALP]轴和左水平/右水平[LHRH]轴),则大大简化了描述,因为左后半规管眼震几乎完全围绕RALP轴旋转。
描述扭转性(torsional)眼动时需要特别注意。从学术上而言,几乎所有的眼动都是“旋转”(即眼球成角运动而不是线性运动),因此不鼓励使用术语“旋转”(“rotary”或“rotatory”)。用眼球上极(12 点钟位置)朝向某侧耳的旋转来描述扭转方向更为清晰明确(例如:眼球上极向右耳急跳)。委员会特别告诫不要使用术语“顺时针”和“逆时针”,因为尽管看起来很直观,但是经常引起误解(例如:从检查者的角度看为“顺时针”,而从被检查者的角度看则为“逆时针”);即便使用,也必须明确快相与慢相的具体方向。需要特别强调的是应该是从被检查者的角度描述方向,而非检查者的角度(例如,以患者的角度为快相为逆时针的扭转性眼震)。图1所示为急跳性眼震的示意图。
对于单眼或非共轭运动,内旋指眼球上极朝向鼻子的旋转;外旋指的是眼球上极朝向耳朵的旋转。共轭性眼球扭转运动(典型的如具有扭转成分的眼震),一侧眼球内旋,而另一侧眼球外旋。在以头为参照的坐标系中,共轭性扭转运动应描述为眼球上极向右耳或左耳旋转。眼球的共轭性扭转位移既可以是动态的(如扭转性眼震),也可是静态的(如因耳石通路不平衡而引起的病理性眼偏斜反应)。相反,非随意性的静态眼球水平或垂直位移通常被称为“强迫性凝视偏斜”、“共轭性凝视偏斜”或简称为“凝视偏斜”,而非“静态性”水平或垂直位移,通常并非由源于耳石不平衡。
5 眼震的其他属性
除平面、轴和方向这些属性外,在床旁查体或利用眼动检查设备评估时,还需要对眼震和其他眼动的另一些属性进行定性或定量描述,见表2。
(1)双眼性(binocularity):眼震可以是单眼或双眼,大多数眼震是双眼的。因此一般提到“眼震”通常认为是双眼眼震,除非特别指出是单眼眼震。术语“单侧(unilateral)”或“双侧(bilateral)”则用于描述病理性凝视诱发水平眼震,仅见于向一侧凝视时,或见于双侧凝视时。
(2)共轭性(conjugacy):共轭性眼动是指双眼旋转运动的方向和程度相同。如果双眼在相同的平面和方向上旋转的程度不同,则为非共轭性。对于非共轭性眼动,如果双眼的速度或幅度不同,称之为分离(dissociated);如果双眼向不同方向同时旋转,则称之为背离(disjunctive),如会聚(convergence)或发散(divergence)。一般来说,通过临床观察即可判断是否共轭,而眼动记录定量检测到的微小非共轭现象,通常可忽略不计。然而,对于临床观察即可发现的非共轭现象,在进行眼震描述时必须详细记录。大多数眼震是共轭性的,因此当提及眼震时通常认为是共轭性眼震,除非有特别说明。
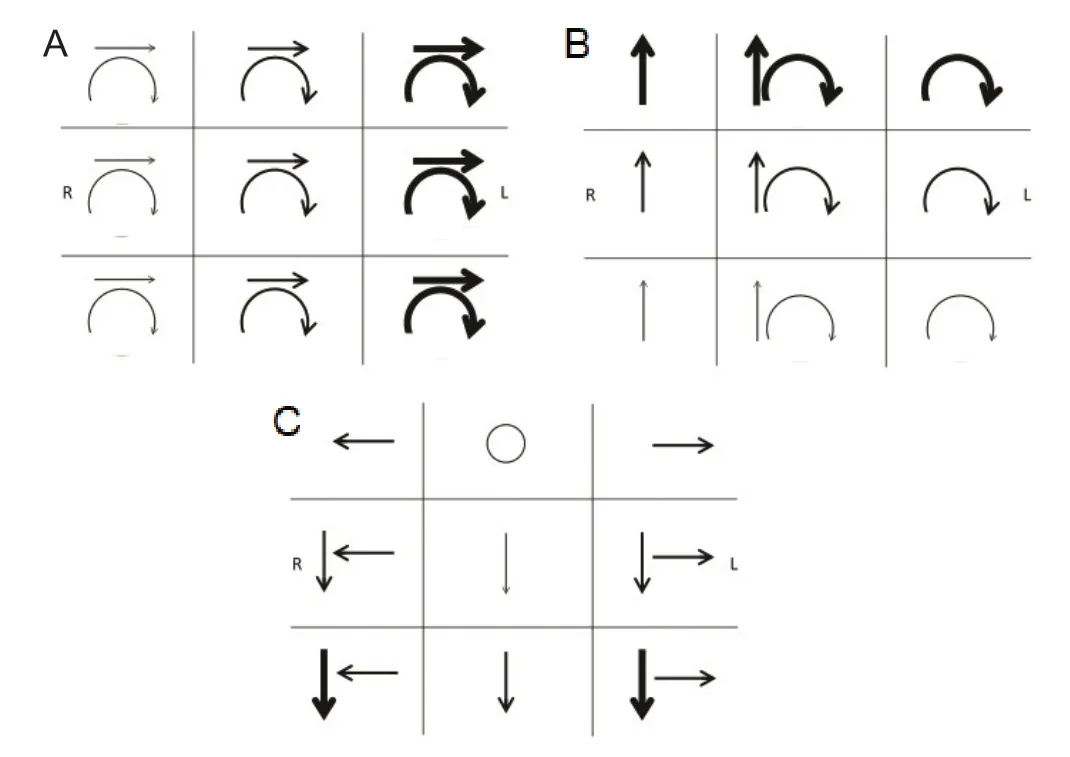
图1 急跳性眼震示意图
(3)速度(velocity):慢相速度(单位:度/秒)是对眼震强度进行定量分析的最重要的变量,它是利用眼动记录量化以描述自发性或诱发性眼震的方法[56,73,85,143]。虽然床旁查体也可对眼震速度进行定性描述,但通常需要结合频率和振幅这些间接指标(见下文),因为仅通过临床观察很难估计慢相速度。

表2 眼震特征相关属性一览表
(4)波形(waveform):眼震“波形”是眼震在眼动记录图上所显示的振荡现象(图2)。它反映了眼震速度(和方向)随时间的变化(与反映眼球位置随时间变化的轨迹不同)。波形的一些特征,通过床旁查体即可识别,如急跳性眼震与摆动性眼震;而其他一些特征(例如,急跳性眼震的慢相是增速型还是减速型)则很难通过简单的床旁查体鉴别。
a.急跳性眼震由慢相和快相组成。慢相可为恒速型(线性锯齿状外观),也可为“斜坡”或“斜坡样”的减速型或增速型。
b.摆动性眼震由来回往复振荡的慢相组成,在眼动描记记录中近似正弦曲线。

图2 常见的眼震慢相波形
(5)频率(frequency):虽然测量眼震的频率(单位:周期/秒或赫兹)对于描述前庭性眼震的价值不大,但对于某些形式的眼震是有帮助的。例如,眼-腭肌阵挛(oculopalatal tremor)、眼-咀嚼肌节律性收缩(oculomasticatory myothythmia)及与视力丧失相关的单眼垂直性振荡(Heimann-Bielschowsky 现象),其特征性表现是≤2 Hz的低频眼动。对高频眼动(>3~5 Hz)进行定性描述的意义通常不大,因为仅通过肉眼检查几乎不可能对其进行准确区分。尽管眼震的频率可随时间或不同的凝视眼位而有所变化,但其振荡通常是有一定节律的,这一点不同于扫视振荡(如视性眼阵挛),后者的频率通常是无节律、不规则的。
(6)振幅(amplitude):急跳性眼震的振幅是指自起始基线急跳至峰值的幅度(单位:度),也即在单个慢相期间眼球旋转的距离。通过床旁查体可对眼震振幅进行定性描述,但当频率不同时,振幅小和大的眼震可能具有相同的速度,因此单纯振幅这一指标用处不大。例如,高频小振幅(细微)的眼震可能与低频大振幅(粗大)的眼震慢相速度相同。
(7)强度(intensity):通过振幅和频率可以计算出强度。从定性角度而言,当速度不能被直接测量时,有时候也可通过眼震强度来反映。在临床上,可以通过振幅和频率来判断眼震强度,通常在眼震示意图中用箭头粗细表示强度大小,见图1。
(8)时间变化特征(temporal profile):如果眼震是间歇性的而不是连续的,或其特征随时间改变,则应该仔细描述眼震的时间变化特征。除了眼震发作的持续时间和频率之外,还包括眼震方向是否随时间改变(如周期性交替性眼震,或恢复性眼震),是否衰减,是否渐强-渐弱(如BPPV 中的眼震),或是否有疲劳性(多次重复诱发试验后反应强度变弱)等。
(9)首次出现眼震的年龄:如果眼震自出生或幼年就存在,通常是提示先天性或婴儿眼震;如果在较晚的年龄出现,则为获得性眼震。但通常并不容易区分,尤其是细微的或仅在某些视觉注视条件下出现的眼震(如隐性眼震),通常很难被早期识别。然而,了解眼震首次出现的时间通常有助于判断潜在病因。
6 影响因素
眼震的轨迹和其他特征可能受到以下几个因素的影响:
6.1 凝视位置(gaze positions)
眼震的特征可受眼球在眼眶内位置的影响。应该在9个主要凝视眼位(中心位、右、左、上、下和4个斜视位)和会聚时评估眼震是否存在以及眼震的强度和方向。检查者所选择的观察位置与被检查者视轴之间的关系,可对所表现出来的眼震方向造成影响。比如前庭外周病变导致的自发性急跳性眼震:其旋转轴或旋转平面与1 个或多个半规管的对应关系是相对固定的(头参照系[144]),因此一旦患者的凝视眼位改变,眼动轨迹(水平、垂直和扭转成分)与被检查者视线之间的关系也可能改变。当眼球围绕垂直于眼动平面(头参照系)的旋转轴转动至新的凝视眼位时,这一现象最为明显。例如,如果从被检查者的视线角度(眼参照系)进行描述,那么直视眼位时的前庭性水平性眼震会在极度向上、向下凝视眼位时产生扭转成分,但实际上眼球仍然围绕头参照系中的yaw(垂直)轴旋转。相反,在以眼为参照的坐标系(视轴)中观察时,直视眼位时表现为水平性眼震的婴儿眼震,在向上凝视时仍为水平方向,这意味着在以头为参照的坐标系中,眼动所围绕的相对于头部的旋转轴已经并非初始的yaw轴。因此,以头为参照的直视眼位描述眼震时,眼震就有1个扭转成分,即使相对于视轴而言,眼震方向依然为水平方向。
临床医生必须要小心,尽管这些因为眼位改变导致的眼动轨迹的微小变化有助于判断眼震起源(例如,当眼震固定于以头为参照的平面时,通常来自于半规管或它们的投射纤维病变;而当眼震固定于以眼为参照的平面时,多来自于中枢结构损害),但是不要误认为是眼震有意义的特征性改变。
6.2 固视(visual fixation)
固视也可影响眼震的特征,包括眼震是否存在以及眼震的强度和方向。固视条件包括:
(1)双眼固视:双眼注视同一个目标。
(2)单眼遮挡(单眼固视):一侧眼遮挡屏蔽,另一侧眼固视。
(3)双眼遮挡(固视受阻):双眼固视受阻。
需要注意的是,固视能力是受基线视力(即便眼睛睁开且无遮挡,盲人也无法固视)和发育情况影响的,例如交替性内斜视患者,其固视是在两眼之间不停转换的。因此,在以上情况下,即使“双眼睁开且无遮挡”也不一定意味着是“双眼固视”的状态。如果患者确实存在视敏度或固视的问题,应在进行眼动检查时予以注意。
部分或全部遮挡、阻止固视的方法包括:
(1)闭上或遮盖一侧眼睛。
(2)检眼镜遮蔽:对一侧眼睛重复进行固视-遮蔽交替动作,同时用检眼镜观察另一侧眼的视盘,可判断是否存在眼震或扫视侵扰[166]。
(3)手电筒掩蔽试验:一侧眼重复进行遮蔽-去遮蔽交替动作,用手电筒将光直接照入另一侧眼睛使其“变盲”并观察(或遮盖一侧眼,对另一侧眼用手电筒沿其视轴重复进行光照-去光照动作)[121]。
(4)Ganzfeld技术:让患者盯着无具体图像但颜色均匀一致的大面积区域(如普通白纸)。
(5)Frenzel 镜:有内部光源的高倍凸透镜,既可防止固视,亦可将眼部放大,使得检查者易于观察。
(6)暗室:用于红外视频目镜或眼震视图仪等眼动设备检查时。
(7)眼睑闭合:闭目状态下,直接观察或用眼震视图观察眼球运动。
值得注意的是,即使在完全黑暗的环境中,如果患者注视想象的视靶也可影响眼动[141]。
6.3 聚散运动(辐辏运动)的影响
某些形式的眼震可能具有会聚-分离(convergence-divergence)的成分,特别是与多发性硬化相关的获得性摆动性眼震(2.1.3.2.)以及眼-腭肌阵挛(oculopalatal tremor)(2.1.3.2.1.)和眼- 咀 嚼 肌 节 律 性 收 缩(oculomasticatory myothythmia)(2.1.3.2.2.)。对于共轭性眼震的患者,要注意会聚对眼震的影响。婴儿眼震通常可被会聚抑制(2.1.3.1.),垂直性眼震可因会聚而增强、抑制或方向反转。
6.4 诱发动作
某些形式的眼震可因日常活动或床旁诱发试验引起,详见下文的详细讨论,其中常见的诱发因素包括位置、声音、Valsalva、摇头、振动和过度换气。
附录
眼震和眼震样眼动的分类
1 生理性眼震(physiologic nystagmus)
1.1 生理性终末位眼震(physiologic end-point nystagmus)
1.2 旋转中眼震(per-rotational nystagmus)
1.3 旋转后眼震(post-rotational nystagmus)
1.4 视动性眼震(optokinetic nystagmus)
1.5 视动后眼震(optokinetic after-nystagmus)
1.6 冷热试验中的眼震(caloric nystagmus)
1.7 前 庭 磁 刺 激(MVS)诱 发 的 眼 震(magnetic vestibular stimulation-induced nystagmus)
2 病理性眼震(pathologic nystagmus)
2.1 自发性眼震(spontaneous nystagmus)
2.1.1 自发性前庭外周性眼震(spontaneous peripheral vestibular nystagmus)
2.1.1.1 自发性前庭外周性眼震:抑制型(inhibitory type)
2.1.1.2 自发性前庭外周性眼震:兴奋型(excitatory type)
2.1.1.3 恢复性眼震(recovery nystagmus)
2.1.2 自发性前庭中枢性眼震(spontaneous central vestibular nystagmus)
2.1.2.1 水平方向为主的(predominantly horizontal)前庭中枢性眼震
2.1.2.1.1 方向固定的水平性(direction-fixed horizontal)前庭中枢性眼震
2.1.2.1.2 周期性交替性眼震(periodic alternating nystagmus)
2.1.2.1.3 隐性眼震(latent nystagmus)
2.1.2.2 垂直或扭转方向为主的(predominantly vertical or torsional)前庭中枢性眼震
2.1.2.2.1 下跳性眼震(downbeat nystagmus)
2.1.2.2.2 上跳性眼震(upbeat nystagmus)
2.1.2.2.3 扭转性眼震(torsional nystagmus)
2.1.3 其他形式的自发性中枢性眼震(other spontaneous central nystagmus forms)
2.1.3.1 婴儿眼震(infantile nystagmus)
2.1.3.2 获得性摆动性眼震(acquired pendular nystagmus)
2.1.3.2.1 眼-腭肌阵挛(oculopalatal tremor)
2.1.3.2.2 眼-咀嚼肌节律性收缩(oculomasticatory myorhythmia)
2.1.3.3 跷跷板眼震(seesaw nystagmus)
2.1.3.4 癫痫性眼震(epileptic nystagmus)
2.1.3.5 跟踪麻痹性眼震(pursuit-paretic nystagmus)
2.2 凝视诱发性眼震(gaze-evoked nystagmus)
2.2.1 凝视维持性眼震(单侧、双侧、垂直)[gaze-holding nystagmus(unilateral,bilateral,vertical)]
2.2.2 Ⅰ度前庭性眼震(first degree vestibular nystagmus)
2.2.3 前庭性+凝视维持性眼震(vestibular plus gaze-holding nystagmus)
2.2.4 反跳性眼震(rebound nystagmus)
2.2.5 向心性眼震(centripetal nystagmus)
2.3 触发性眼震(triggered nystagmus)
2.3.1 位置性眼震(positional nystagmus)
2.3.1.1 良性阵发性位置性眼震(benign paroxysmal positional nystagmus,BPPN)
2.3.1.1.1 后半规管BPPN(posterior semicircular canal BPPN)
2.3.1.1.2 水平半规管BPPN(horizontal semicircular canal BPPN)
2.3.1.1.2.1 假性自发性眼震(pseudo-spontaneous nystagmus)
2.3.1.1.3 前半规管BPPN(anterior semicircular canal BPPN)
2.3.1.2 其他形式的外周性位置性眼震(other forms of peripheral positional nystagmus)
2.3.1.3 中枢性位置性眼震(central positional nystagmus)
2.3.2 摇头诱发的眼震(headshaking-induced nystagmus)
2.3.3 交叉耦合性眼震(cross-coupled nystagmus)
2.3.4 声音诱发的眼震(sound-induced nystagmus)
2.3.5 Valsalva诱发的眼震(Valsalva-induced nystagmus)
2.3.6 压力诱发的眼震(pressure-induced nystagmus)
2.3.7 振动诱发的眼震(vibration-induced nystagmus)
2.3.8 过度换气诱发的眼震(hyperventilation-induced nystagmus)
2.3.9 跟踪诱发的眼震(pursuit-induced nystagmus)
3 眼震样眼动(nystagmus-like movements)
3.1 扫视侵扰/扫视振荡(saccadic intrusions and oscillations)
3.1.1 方波急跳(square-wave jerks)
3.1.2 巨扫视振荡(macrosaccadic oscillations)
3.1.3 扫视脉冲(saccadic pulses)
3.1.4 眼球扑动(ocular flutter)
3.1.5 眼阵挛(opsoclonus)
3.1.6 随意性扫视振荡(voluntary saccadic oscillations)
3.2 其他眼震样运动(other nystagmus-like movements)
3.2.1 会聚回缩性眼震(convergence-retraction nystagmus)
3.2.2 点头痉挛中的视振荡(ocular oscillations in spasmus nutans)
3.2.3 眼球浮动及其变异型(ocular bobbing and its variants)
3.2.4 上斜肌肌纤维颤搐(superior oblique myokymia)
3.2.5 乒乓样凝视(ping-pong gaze)
3.2.6 摆动性假性眼震(pendular pseudonystagmus)
眼震可以用许多不同的方法进行分类。任何一种眼震,根据不同的分类方法可归为不同的类型(如:基于解剖学、眼震方向、生理或病理机制、急跳性或摆动性、周围性或中枢性、先天性或获得性)。没有一种分类方案能完全适合每一种眼震。本文主要目的是对眼震类型和检查方法进行统一定义,以利于科学研究和临床工作中的交流。我们试图尽可能地根据临床现象学对不同的病理性眼震进行分类,主要基于以下特征:直视眼位时是否存在自发性眼震、凝视眼位改变或某一特定诱因是否诱发眼震。在上述分类框架中,为了将所有相关形式的眼震都涵盖进来,不可避免地要混合应用一些按不同特征定义的术语,如眼震方向(下跳性眼震)、可能的病变定位(前庭性眼震)或病因(癫痫性眼震)。目前已经根据患者的眼动记录数据创建了视频模型,用于演示特定类型的眼震,并将随着数据的增加而扩展。
视频内容详见:http://www.jvr-web.org/icvd.html
以下是对前文“附录”中眼震和眼震样眼动分类的详细介绍。
1 生理性眼震
正常个体在非病理情况下发生的眼震,为自然行为的一部分或是对生理刺激的反应。
1.1 生理性终末性眼震
即非病理性的凝视诱发性眼震,属于凝视维持功能的正常变异。
注释:典型的生理性终末性眼震多见于极度侧视眼位,偶见于上视眼位,通常表现为双眼低振幅、低频率、左右凝视对称,且持续时间较短(数秒),与其他眼球运动或神经系统异常无关[8,49,138]。少数情况下也可表现为持续性、不对称或轻微分离性眼震[138]。如果没有患者发病前眼震视图或视频的基线记录,有时不容易将其与新发细微的病理性凝视诱发性眼震相区分。
不推荐使用的术语:终末凝视性眼震(end-gaze nystagmus);极度凝视性眼震(extreme-gaze nyatagmus)。
1.2 旋转中眼震
在头部和身体持续旋转期间出现的眼震,快相朝向旋转方向。
注释:在黑暗中,将头和身体快速加速至恒速旋转状态,前庭性眼震在旋转开始时最明显,随着壶腹嵴帽逐渐恢复至静息位置,眼震的慢相速度呈指数下降。而在有光线且能看见周围环境的情况下,旋转中眼震则是前庭性眼震和视动性眼震叠加的结果,在恒速旋转时其前庭性成分呈指数衰减。
不推荐的术语:per-rotatory nystagmus。
1.3 旋转后眼震
持续性旋转急停后引起的前庭性眼震。
注释:快相方向与急停前的旋转方向相反。这种刺激与向相反方向持续旋转的脉冲加速刺激相当。
不推荐使用的术语:post-rotatory nystagmus。
1.4 视动性眼震
由运动的全视野视觉刺激诱发的眼震,可以是在光线下自身持续旋转形成的视觉刺激,也可以是围绕被检查者旋转产生的视觉刺激。慢相是视景运动的方向,因刺激方式的不同,眼震方向可以是水平、垂直或扭转的。
注释:“逆向旋转”(circularvection)指被检查者在持续旋转视觉刺激下产生的强烈自我旋转感。“逆向平移”(translational vection)是指被检查者在线性移动的视觉刺激下产生的自我线性移动感(例如,观看经过的火车、手持式视动带或视动鼓)。“逆向旋转”最初是由平稳跟踪系统启动眼动,在之后持续的旋转刺激下,由视动系统发挥作用。相反,在“逆向平移”中,眼球的运动反应始终是平稳跟踪系统在发挥作用[118,119,149]。
1.5 视动后眼震
在黑暗环境下,当视动刺激停止后仍存在的与原视动刺激方向相同的眼震。
备注:视动后眼震源于前庭速度储存机制,其慢相速度逐渐递减,仅持续数秒钟。
1.6 冷热试验中的眼震
向耳内灌入温度与体温不同的水,或朝向鼓膜吹入温度与体温不同的空气而引起的前庭性眼震。
备注:冷热试验中所灌水温度通常与体温相差7 ℃(30 ℃和44 ℃),或用冰水。仰卧位时,冷刺激导致以水平方向为主的快相朝向对侧(非刺激侧)的眼震,温热刺激导致以水平方向为主的快相朝向同侧(被刺激侧)的眼震。
1.7 前庭磁刺激(MVS)诱发的眼震
迷路受强磁场影响导致的前庭性眼震。
注释:静态强磁场(如MRI)可使前庭功能正常的被检查者产生眼震,眼震与磁场强度成正比,其方向依赖于磁场的极性和头的方向。这种眼震源于磁场和内淋巴液中自然离子电流的相互作用产生的洛伦兹力(Lorentz force),后者推动半规管中的壶腹嵴帽发生移动[81,133,160]。
2 病理性眼震
疾病累及一个或多个眼动系统而引起的眼震。
注释:病理性眼震通常是由于维持凝视稳定机制(一种或多种)破坏而引起,包括前庭眼动反射异常、凝视维持机制(神经整合器)破坏或不稳定、或视觉通路损害导致在固视时抑制眼球漂移的功能障碍。这些障碍可能是后天性的、先天性的或早期发育异常所致。
2.1 自发性眼震
头部保持直立和正中姿势(不转动或倾斜)时,眼睛直视前方(中心凝视眼位)时出现眼震,并非由姿势或其他激发动作导致。
注释:自发性眼震通常也存在于一个或其它多个凝视眼位,但可因眼位不同而有变化(如强度增加或减少)。需要注意的是,某些前庭病变(特别是水平半规管嵴帽结石)也可能会在直视时的正中凝视眼位产生眼震,称为“假性自发性眼震”(2.3.1.1.2.1.)。将头部向前倾斜30°,使水平管处于相对于重力方向水平的平面时,眼震会消失;而将头部进一步前倾时,眼震方向将逆转。
2.1.1 前庭外周性自发性眼震 由于双侧迷路或前庭神经之间的前庭张力不平衡而引起的自发性急跳性眼震。
注释:前庭外周性自发性眼震应具有以下特点:1)在头参照坐标系内为双眼共轭性;2)在头部参照系内,各个凝视眼位眼震均保持在同一平面或方向;3)遵守亚历山大定律[134];4)能被固视抑制(去除固视后增强);5)慢相在眼震记录图中呈现为恒速型。
前庭外周性自发性眼震的方向应该是固定的,即眼震只向一个方向急跳(在头部参照系),而不会因凝视眼位不同而改变方向,通常由累及迷路、前庭神经节或前庭神经的急性前庭周围系统结构性、生理性病变引起。眼震轨迹应与受累半规管或其传入连接的对应平面一致。一侧水平半规管或其传入神经受累时,眼震在直视眼位以水平方向为主,可伴细小的扭转和/或垂直成分(取决于是否有水平半规管之外的结构受累)。
单侧前庭迷路完全受损(三个半规管或其传入神经)时的自发性眼震方向为水平扭转性,这是因为源于健侧前、后半规管的垂直性慢相成分彼此抵消,加权之后显示为慢相朝向患侧的水平和扭转性前庭性眼震,见图3。尽管这种水平扭转性前庭性眼震最常见于前庭周围性病变,但也可由调节静息前庭张力的脑桥前庭神经束[129]、前庭神经核[92]或小脑结构病变引起[103]。有时扭转成分并不容易被观察到,使得眼震主要表现为水平性,从而误认为病变只累及水平半规管或其传入纤维。需要注意与假性自发性眼震(2.3.1.1.2.1.)、婴儿眼震(2.1.3.1.)或罕见的中枢原因(如Chiari畸形[17])进行鉴别,并且要观察足够长的时间,以排除周期性交替性眼震(2.1.2.1.2.)。
自发性垂直扭转性眼震见于一个垂直半规管(前[上]或后[下])或其传入通路受损,例如,孤立的前庭下神经炎可因后半规管的传入功能障碍而导致扭转性下跳眼震[95]。文献报道,自发、脉冲同步性(pulse-synchronous)扭转/垂直扭转性眼震,见于上半规管裂综合征[44,66,151,165]。
自发性水平-垂直-扭转性眼震最常见于前庭上神经炎,眼震的水平成分源于水平半规管的传入障碍,而扭转和细小的上跳成分源于前半规管传入障碍[52,163]。但需要注意,类似的眼震也可见于中枢性疾病,如延髓背外侧(Wallenberg)综合征[14]。
眼震的强度取决于前庭张力的不对称性程度。亚历山大定律描述了当凝视眼位相对于眼震快相变化时,前庭外周性眼震的强度如何变化:向快相方向注视时眼震最强,向慢相方向注视时眼震最弱。眼震强度可分为3 度:仅出现于朝快相方向凝视时的眼震为Ⅰ度眼震,在向前直视眼位也存在的眼震为Ⅱ度眼震,在朝慢相方向凝视时也可观察到眼震为Ⅲ度眼震。需要注意的是,该术语中的Ⅰ度眼震(2.2.2.)并不是真正的“自发性”眼震,因为它在直视时不存在,并且可能无法与单侧凝视维持性眼震相区别(2.2.1)。尽管“三度”分级方法有时也用来描述垂直性眼震[57],但更多是用于描述水平性眼震[45]。
累及脑干或小脑的中枢性病变(如脑卒中)也可产生自发性、水平成分为主的前庭性眼震,而且很难与急性前庭外周性眼震相鉴别。然而在其他情况下,中枢病变导致的眼震与上述外周性眼震多存在一个以上的不同特征。当急性自发性急跳性眼震并不完全符合上述典型特征时(如:眼震方向随凝视眼位改变而改变,单纯垂直性或扭转性眼震),病变多定位于中枢而非外周[89,146]。在本共识中,“变向的水平性眼震”(direction changing horizontal nystamus)[89,120,146]这一术语是指在直视眼位存在的、方向随凝视方向变化而改变的自发性急跳性眼震(而“双侧凝视维持性眼震”(bilateral gaze-holding nystagmus)(2.2.2)则是指直视眼位时没有而左右凝视时可见的病理性水平性眼震)。在前庭张力不平衡和凝视维持功能障碍同时存在的情况下(见2.2.3.),或者急性单侧前庭功能丧失后中枢适应期,自发性前庭性眼震可与双侧凝视维持性眼震并存[134]。
2.1.1.1 自发性前庭外周性眼震,抑制型 由一侧前庭功能降低或丧失导致的双侧前庭张力不平衡所引起的自发性前庭外周性眼震。
注释:自发性前庭性眼震的慢相方向是由前庭神经核水平的紧张性神经电活动不平衡决定的。单侧前庭神经张力下降时,对侧前庭神经核的活动驱动眼球向患侧慢相漂移,进而产生快相背离患侧的眼震,诱发性前庭性眼震的机制也是如此。尽管大部分自发性前庭外周性眼震是抑制性的(梅尼埃病发作期和前庭阵发症存在例外情况),但仅凭特征一般无法确定该眼震是抑制性或是兴奋性,通常必须结合其他临床特征(如听力受损侧别)、影像学特征(如影像学定位)或潜在的病理生理机制。
不推荐术语:麻痹性眼震(paretic nystagmus)。
2.1.1.2 自发性前庭外周性眼震,兴奋型 由一侧前庭功能增强导致的双侧前庭张力不平衡所引起的自发性前庭外周性眼震。
注释:自发性前庭性眼震的慢相方向是由前庭神经核水平的紧张性神经电活动不平衡决定的。在单侧前庭神经张力增加时,则该侧前庭神经核的活动将驱使眼球向健侧慢相漂移,进而产生快相朝向患侧的眼震,见图3,诱发性前庭性眼震的机制也是如此。兴奋型的自发性前庭外周性眼震最常见于梅尼埃病和前庭阵发症。
不推荐术语:激惹性眼震(irritative nystagmus)。
2.1.1.3 恢复性眼震 是指自发性前庭外周性眼震经过一段时间后出现眼震方向的逆转(通常为数小时或数天,具体取决于病因),是由于最初产生抑制性眼震的前庭疾病的恢复所致。
注释:当双侧的前庭张力不平衡出现后,会发生一定程度的中枢代偿,但是如果对于中枢代偿的需求减少或消失,而中枢代偿仍持续存在,就可能会出现恢复性眼震。恢复性眼震主要见于原发性疾病为持续性的(数小时或数天),而又快速恢复(数分钟-数小时,偶尔数天)的情况,通常那些伴短暂的或阵发性的眼震的前庭疾病则很少出现恢复性眼震。梅尼埃病发作期可见快相朝向健侧迷路的眼震,随着病情变化,随后出现“恢复性”的快相朝向患侧的眼震[69,114];前庭磁刺激诱发性眼震也会出现短暂的方向逆转(1.7)[133]。在前庭神经鞘瘤患者中可以观察到一种诱发性的恢复性眼震,在过度换气时可引起部分性脱髓鞘的前庭神经轴突传导性短暂性增加,导致快相向患侧的眼震(2.3.8.)[34]。如果双侧迷路先后受损,先受损的一侧迷路导致眼震快相朝向健侧(对侧),而当另外一侧迷路破坏后,之前受损的迷路反而“相对完整”,从而使得眼震方向发生逆转。之所以会出现这种Bechterew 现象,是因为在一侧病变后发生了前庭中枢张力再平衡,而之后另一侧的病变又导致了新的失衡,反映了适应机制的优先性[168]。
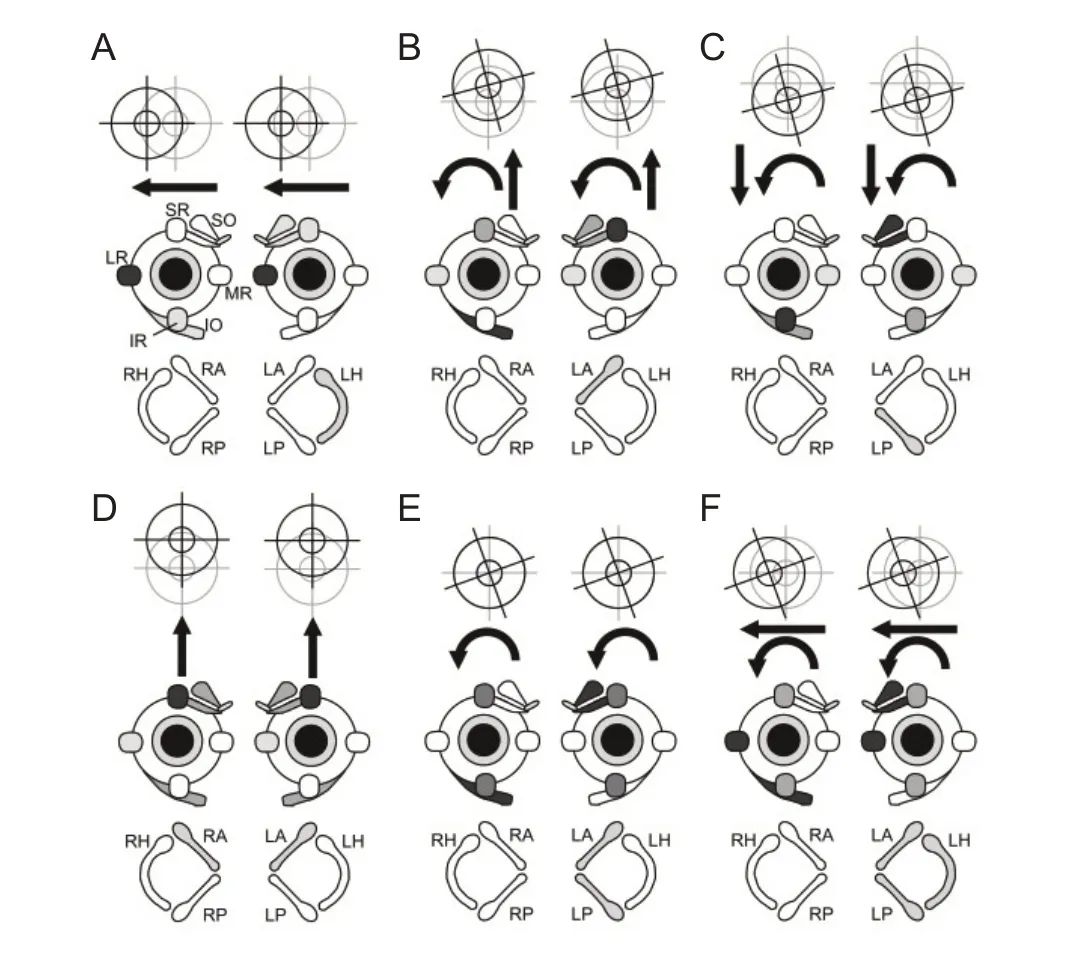
图3 单个半规管兴奋时所观察到的眼震慢相
2.1.2 自发性前庭中枢性眼震 自发性中枢性急跳性眼震是由于参与前庭眼反射或对前庭眼反射进行适应性调控的中枢神经系统反射环路功能障碍所致。
注释:自发性前庭中枢性眼震可出现任何形式的眼震轨迹。一些情况下,中枢性眼震很容易识别,因为眼震轨迹不能简单地用累及一个或多个半规管(或其传入神经)的前庭外周功能障碍(如:单纯下跳性、上跳性或扭转性眼震)解释。另一些情况下,只有结合眼震的其他特征、伴随的中枢性眼动异常、神经系统体征或其他临床资料,才能确定为中枢性病变。
2.1.2.1 以水平方向为主的前庭中枢性眼震 在直视眼位向前注视时出现的以水平方向为主的自发性前庭中枢性眼震。
2.1.2.1.1 方向固定的水平性前庭中枢性眼震 在直视眼位向前注视时出现的以水平方向为主且方向固定的自发性前庭中枢性眼震。
注释:在急性眩晕综合征中,前庭中枢性眼震通常以水平方向为主(纯水平或水平-扭转性),很容易与前庭神经炎或其他疾病导致的自发性前庭外周性眼震相混淆(2.1.1.)[89,104]。这种情况最常见于小脑或脑干卒中[89,105],此时需要借助其他提示中枢性病变的体征如前庭眼动反射正常、凝视诱发性眼震(2.2.1)、眼偏斜(skew deviation)(通常是中枢体征)[146]、垂直平滑跟踪受损以及前庭眼动反射抑制障碍等帮助定位。与自发性前庭外周性眼震不同,固视与否对前庭中枢性眼震的慢相角速度没有影响[104,120]。摇头或头位改变可能会导致反向眼震,但眼震方向不会自发逆转(不同于周期性交替性眼震2.1.2.1.2),也不会因不同的固视状态而反转(不同于隐性眼震2.1.2.1.3)[76]。
2.1.2.1.2 周期性交替性眼震 双眼共轭性水平急跳性眼震,眼震方向每隔90~120秒自发逆转。
注释:在水平性眼震方向发生逆转的短暂零相位间歇期,下跳性眼震和方波急跳可能变得更明显。获得性周期性交替性眼震(PAN)最常见于小脑小结或小舌叶功能障碍[63,82]。先天性PAN 规律变向时间比获得性PAN 更短,其慢相通常为增速型,在婴儿眼震尤为典型(2.1.3.1.)[64]。如果引起PAN的病变同时累及了产生眼震快相的脑干结构,则患者可能会出现周期性交替的凝视偏斜,表现为交替性双眼共轭性向左-向右偏斜,大约每2分钟左右交替1次。这种周期性交替的凝视偏斜不同于乒乓样凝视(3.2.5,没有扫视时也可以发生),后者是双眼以大约0.25 Hz 的频率持续左右共轭性运动(因频率太低,不足以被认为是摆动性眼震)[79]。风车样眼震被认为是周期性交替性眼震的罕见变异型,表现为周期性交替性水平眼震与周期性交替性垂直眼震相叠加,这2 种振荡的周期相差90°,产生向跳动方向的时钟样旋转性眼震。风车样眼震及其变异型见于长期视力丧失的患者,风车样眼震的周期性之所以不如典型的PAN 规律,与短期适应相关的凝视维持网络及速度存储机制损害有关[35]。
2.1.2.1.3 隐性眼震 在双眼注视时没有眼震,遮盖一侧眼后出现的急跳性水平共轭性眼震,双眼的快相均朝向未遮盖侧。
注释:隐性眼震是视觉-前庭功能障碍所致,与斜视(通常为内斜视)、弱视和垂直分离性偏斜(被遮盖眼上转)相关,是融合发育不良型眼震综合征的一部分表现[2,26]。显隐性眼震(manifest latent nystagmus)比真正的隐性眼震更为常见,它在在双眼注视时出现,在单眼遮盖或试图向左/右注视时,其眼震强度可增加或方向逆转。与隐性眼震类似,显隐性眼震通常发生于先天性斜视和双眼立体视觉发育障碍者(弱视)。因此,即使没有单眼遮盖,视力严重缺陷的眼睛本身就可产生功能性遮盖,出现“显性”隐性眼震。有时患者可以随意控制隐性眼震的出现及强度[98]。隐性眼震的慢相呈恒速型或减速型,通常遵循Alexander’s定律。
不推荐术语:遮盖性眼震(occlusion nystagmus)。
2.1.2.2 以垂直或扭转成分为主的前庭中枢性眼震 在直视眼位以垂直或扭转成分为主的自发性前庭中枢性眼震。
2.1.2.2.1 下跳性眼震 在直视眼位以下跳成分为主的自发性前庭中枢性眼震。
注释:下跳性眼震主要是由前庭小脑功能障碍引起。通常在侧向凝视、向下凝视时增强,或者可能仅在侧向凝视时明显,并且经常伴有双侧凝视性眼震(2.2.1.)。眼震慢相通常为恒速型,且遵循Alexander’s定律(向上凝视时强度最小,向下凝视时强度最大),然而有时下跳性眼震在向上凝视时强度最大且慢相呈增速型。下跳性眼震通常不能被固视抑制。双眼会聚运动、仰卧或俯卧头位时可能会出现眼震增强、减弱或逆转为上跳性眼震(中枢性位置性眼震2.3.1.3.)。剧烈的水平或垂直摇头试验(2.3.2.)或过度换气(2.3.8.)可能导致眼震增强。有些患者可能存在分离性眼震成分。
2.1.2.2.2 上跳性眼震 在直视眼位以上跳成分为主的自发性前庭中枢性眼震。
注释:与下跳性眼震相比,直视眼位时的上跳性眼震较少见,且定位困难,但最常见于延髓旁正中结构病变。在侧向凝视时一般无明显增强,但可能受会聚的影响。它通常遵循Alexander’s 定律(向上凝视增强),有时向下凝视时也可增强,慢相可呈恒速性、增速型或减速型。与下跳性眼震类似,上跳性眼震也可受头位影响,通常不被固视抑制。上跳性眼震有时伴有少量水平成分,从而产生交替向左右斜上方的快相眼震,形成蝴蝶结样眼震轨迹[33]。
2.1.2.2.3 扭转性眼震 在直视眼位以扭转方向为主的自发性前庭中枢性眼震。
注释:直视眼位凝视时的单纯扭转性眼震通常源于累及中枢前庭通路的病变,延髓或中脑病变最多见[113]。可伴有眼倾斜反应(ocular tilt reaction)或核间性眼肌麻痹。小脑中脚病变的患者在垂直平稳跟踪时也可诱发扭转性眼震(2.3.9.)[60]。由于固视抑制对于前庭外周性眼震的水平及垂直成分抑制作用更有效,通常固视后扭转性眼震成分更为明显。
2.1.3 其他自发性中枢性眼震类型 由中枢神经系统功能障碍引起的自发性眼震,可表现为摆动性或急跳性波形,但不一定是由于前庭中枢环路病变所致。
2.1.3.1 婴儿眼震 在出生后或婴儿发育期出现的共轭性水平眼震。
注释:婴儿眼震综合征为双眼共轭性、水平方向为主的眼震(在眼坐标系中,上、下凝视时眼震仍保持水平),伴增速型急跳性和摆动性波形,每个波形中间都存在一个短暂的中心凹期,在此期间眼睛可以短暂地注视兴趣目标。婴儿眼震可因视觉注意或唤醒而加剧;可因会聚动作、注意力分散、闭目或睡眠而抑制。眼震幅度、频率和波形会随眼位改变而变化,通常在侧向凝视时增强(右侧凝视时向右急跳,左侧凝视时向左急跳),但在零相位(即无眼震区)时眼震强度变弱,因此患儿通常将头转至特定位置,以使其注视时的眼震程度降至最弱,从而获得清晰视力。视动反应反向的现象在婴儿眼震中也很常见,患者视动性眼震的快相与视动刺激的方向相同[70]。婴儿眼震既可伴有其他视觉传入障碍,也见于视力正常者[2]。
既往术语:先天性眼震(congenital nystagmus)。尽管先天性眼震这一术语在文献中被广泛应用,但由于该眼震多是在出生后8~12周或更晚出现,而不是在出生时出现,因此婴儿眼震更为合适。有人喜欢用更具描述性的名称“婴儿发作性(infantile-onset)眼震”来表示该综合征一般可持续到成人期,但委员会认为术语“婴儿眼震”更合适。
2.1.3.2 获得性摆动性眼震 婴儿期之后出现的可能具有水平、垂直和扭转成分的摆动性眼震。
注释:眼震的轨迹取决于振幅和时相的关系,该轨迹可以是倾斜的、椭圆的或圆形的。如果水平和垂直成分时相相同,可形成斜型轨迹;如果时相相差90°,可形成圆形轨迹(水平和垂直运动幅度相同)或椭圆形轨迹(水平和垂直运动幅度不同)。如果双眼时相相差180°会产生背离性眼震,双眼沿相反方向移动:如为水平性,则为会聚-分离性眼震;如为扭转性,则为双眼内旋性眼震(双眼同时内旋);如果垂直-扭转性混合,则为跷跷板样眼震。眼震可以是单眼的,也可以是双眼具有不同的振幅(分离性获得性摆动性眼震)或不同的轨迹(如伴有聚散成分的分离性获得性摆动性眼震)。与眼-腭肌阵挛相比,多发性硬化引起的获得性摆动性眼震多呈现高频率(>4 Hz)、低振幅(<4°)的特征[150]。
2.1.3.2.1 眼-腭肌震颤 是获得性摆动性眼震的一种形式,其特征是大振幅、低频率(1~3 Hz),并且通常为双眼非共轭性的垂直、扭转和水平振荡[96,150],闭眼时增强[112]。眼-腭肌震颤综合征还包括软腭的同步运动,有时累及源于同一腮弓的其他肌肉。
注释:眼-腭肌震颤见于Guillain-Mollare 三角(齿状核-红核-橄榄束)中的脑干或小脑功能障碍,伴下橄榄核肥大变性。眼震的波形多变,与脱髓鞘疾病导致的获得性摆动性眼震相比,波形欠平滑,也不符合正弦曲线。
不推荐术语:眼-腭肌阵挛(oculopalatal myoclonus)。
2.1.3.2.2 眼-咀嚼肌节律性收缩 是一种分离性获得性摆动性眼震,其特征为摆动频率约为1 Hz的会聚-分离性振荡,通常伴有下颌、面部或四肢的同步振荡运动。
注释:眼-咀嚼肌节律性收缩通常伴有垂直性扫视麻痹,迄今为止仅在中枢神经系统Whipple’s病中有描述[132,135]。
2.1.3.3 跷跷板样眼震 是一种分离性眼震,前半周期一侧眼球慢相向上并内旋,同时另一侧眼球慢相向下并外旋;后半周期眼震慢相或快相的方向反转。
注释:跷跷板样眼震可以表现为急跳性或摆动性的形式。急跳性跷跷板眼震,前半周期一侧眼慢相向上并内旋,同时另一侧眼慢相向下并外旋,后半周期眼震快相朝向相反方向。摆动性跷跷板样眼震则无快相,由2 个慢相组成。急跳性跷跷板样眼震可能源于前庭耳石器向Cajal间质核(垂直、扭转凝视维持中枢)的传入中断,也可能源于一侧前后半规管至中脑动眼、滑车神经核的投射通路受损[68,126]。摆动性跷跷板样眼震最常见于压迫视交叉的鞍旁巨大占位或导致视力丧失的视网膜、视交叉病变[40,42]。
不推荐用于急跳性跷跷板样眼震的术语:半跷跷板样眼震。
2.1.3.4 癫痫性眼震 癫痫发作引起的眼震。
注释:癫痫发作可引起共轭性凝视偏斜和扭转偏斜,但也可引起眼震。由于癫痫性眼震的定位和表现形式与前面所述的眼震有所不同,因此将其分开讨论。临床上,尽管也有单眼或垂直癫痫性眼震的报道,但大多仍为共轭性水平眼震[161]。颞枕顶叶局灶性癫痫最常导致朝向对侧的初始凝视偏斜,随之出现向心性漂移,朝向对侧的眼震快相源于皮质扫视区域的癫痫活动[86,87,148],而眼球向心漂移形成的眼震慢相则由于固视维持的去激活机制。然而,有时眼球会朝向癫痫侧偏斜,形成朝向癫痫侧的眼震慢相,提示颞枕顶交界处的平稳跟踪机制被激活,引起凝视偏斜及眼震慢相,继而反射性产生眼震快相[87,152]。1例左侧颞叶癫痫发作的患者,在没有任何前述的凝视偏斜的情况下,产生眩晕和向右急跳性眼震,慢相呈线性特征,提示前庭和跟踪相关的皮质结构参与该眼震发生[62]。
2.1.3.5 跟踪麻痹性眼震 大脑半球大面积病变引起双侧水平平稳跟踪显著不对称,驱动眼球慢性漂移,继而出现反应性的水平低振幅急跳性眼震。
注释:单侧大脑半球大面积病变能够导致对侧平稳跟踪增益异常增高、同侧平稳跟踪增益降低。这会导致眼球缓慢漂移远离受损侧,然后产生快相朝向受损侧的跟踪麻痹性眼震[139,141]。该术语不应用于描述平稳跟踪系统受损所致的扫视样眼动(即跟踪预期的移动目标时出现同向的扫视)。
2.2 凝视诱发性眼震
眼球移动至眼眶的偏心凝视眼位时诱发的眼震,眼震快相常朝向凝视侧。
注释:凝视诱发性眼震可能是生理性的,也可能源于外周/中枢前庭功能受损或中枢凝视维持机制障碍,临床上应根据其具体特征判断。如果眼震仅出现在极度侧视位,且低振幅、低频率、双眼共轭、左右凝视对称、非持续性(数秒内衰减),并且不伴其他眼动或神经功能异常,则通常为生理性终末位眼震(1.1.)。生理性和病理性凝视诱发性眼震有时难以区分。如果眼震也出现于直视眼位,则属于自发性眼震的一种形式(2.1.),有时自发性眼震可以与凝视诱发性眼震并存(见2.2.3)。
凝视诱发性眼震通常是双眼的,但也可以是分离的或单眼的(通常与单眼的眼动受累有关)。分离性或单眼凝视诱发性眼震可能在向外凝视位(外展性眼震)或向内凝视位(内收性眼震)更为突出。当一侧眼内收功能受损,对侧眼外展时通常可见外展性眼震,见于核间眼肌麻痹、动眼神经部分麻痹、重症肌无力或限制性眼眶病。当一侧眼外展功能受损,对侧眼朝向患侧凝视(内收)时通常可见内收性眼震,见于外展神经麻痹、重症肌无力或限制性眼眶病。术语“凝视麻痹性眼震”仅适用于伴有凝视麻痹的凝视诱发性眼震(脑干或大脑半球病变,或重症肌无力等导致的眼外肌无力)。
2.2.1 凝视维持性眼震 神经整合中枢受损导致的病理性凝视诱发性眼震。
注释:病理性凝视诱发性眼震通常与凝视维持功能障碍有关[11],为脑干、小脑控制眼动指令相关的神经网络病变所致,在这种情况下出现的眼震,可被称为凝视维持性眼震。表现为眼球从偏心凝视眼位慢相漂移至正中眼位,慢相呈减速型,继之出现了矫正的眼震快相。临床上,尽管存在其他类型的病理性凝视诱发性眼震,但凝视维持性眼震也常习惯被简称为凝视诱发性眼震。
凝视维持性眼震可以是水平性、垂直性或两者兼有。眼震快相通常朝向凝视方向,但也有例外(例如,水平或垂直的偏心凝视可引起扭转性眼震)。单纯水平性眼震时,可能为双向(向左和向右凝视时均存在)或单向(向左或向右凝视时存在,不是双侧均有)。单纯垂直性眼震时,眼震可以出现在向上、向下凝视时或两者均有。极少情况下,下跳性眼震可由向上凝视引起,眼震慢相呈增速型,通常提示垂直凝视维持功能不稳定[9,167]。有时,下跳性眼震仅在侧视时出现,自发性下跳性眼震(2.1.2.2.1.)在下视和侧视时通常会增强,向双侧水平凝视时可产生斜向眼震。
2.2.2 Ⅰ度前庭性眼震 单侧凝视诱发性眼震,由于外周或中枢前庭张力不平衡,眼震仅出现于眼球向前庭功能减弱侧的对侧凝视时,在直视眼位时不出现。
注释:Ⅰ度前庭性眼震是眼震遵循Alexander’s 定律的结果(有关讨论参见2.1.1.)。单侧凝视维持性眼震与Ⅰ度前庭性眼震的鉴别颇为困难。凝视维持性眼震的慢相呈减速型波形,而前庭性眼震的慢相是恒速型波形,但这很难通过床旁查体发现。如果同时存在反跳性眼震(2.2.4.)或垂直凝视诱发性眼震,通常提示凝视维持机制受损,而水平性摇头性眼震方向与原眼震方向相同(以及向对侧头脉冲试验异常)则更常见于Ⅰ度前庭性眼震。
2.2.3 前庭性+凝视维持性眼震 双侧前庭张力失衡以及凝视维持系统同时受损导致的双侧凝视诱发性眼震。
注释:双侧前庭张力失衡可能由外周或中枢前庭功能障碍引起。桥小脑角肿瘤累及前庭神经和邻近小脑组织时可导致罕见的Bruns眼震,这种眼震由2种成分混合而成,包括:因为凝视维持功能障碍导致的向病变侧凝视时的凝视诱发性眼震,以及因双侧前庭张力不平衡导致的向病变对侧凝视时的Ⅰ度前庭性眼震[111,155]。有时前庭张力失衡本身也足以导致在直视眼位产生快相背离病变侧的抑制型(2.1.1.1.)Ⅱ度自发性前庭外周性眼震。
脑干或小脑病变(如卒中或脱髓鞘疾病)直接损伤前庭中枢和凝视维持系统时,也可能会产生类似的眼震。因为Bruns眼震这一术语在历史上与后颅窝肿瘤有关(伴前庭外周性眼震,而非前庭中枢性眼震颤),所以当单纯中枢病变导致这种形式的眼震时,最好使用术语“前庭中枢叠加凝视维持性眼震”或“前庭中枢和凝视维持混合性眼震”。
2.2.4 反跳性眼震 眼球由持续偏心凝视眼位回到直视眼位时,出现短暂的快相背离原偏心凝视方向的眼震。
注释:反跳性眼震通常与凝视维持性眼震有关,但是也可见于存在生理性终末眼震的正常人[138]。
2.2.5 向心性眼震 眼球偏心凝视时出现的凝视诱发性眼震,眼震离心(偏心)漂移产生慢相,快相朝向直视眼位。
注释:向心性眼震是一种罕见的眼震,通常在持续的偏心凝视诱发的凝视维持眼震消失时出现[107],常伴有强烈的反跳性眼震(2.2.4.)。
2.3 触发性眼震
由特定的触发因素(而非凝视)如头部位置变化或其它激发性动作诱发的眼震。
注释:触发因素应该被详细描述。包括触发性眼震在固视时是否出现,或是仅在固视去除时出现或增强。虽然评价位置性眼震时去除固视并不是必须的,但是在进行摇头、声音、Valsalva、压力、振动或过度换气等诱发眼震时,去除固视是非常必要的。
2.3.1 位置性眼震 由头部相对于重力方向的位置改变诱发出现的眼震。
注释:位置性眼震可以是短暂的,通常持续<1 分钟(如BPPV 管石症);也可以是持续性的,时间>1 分钟(如嵴帽结石,酒精性位置性眼震(2.3.1.2.)[24,53]和某些中枢性位置性眼震)。为了与国际前庭症状共识中的术语保持一致[21],我们没有用“变位性(positioning)”和“位置性(positional)”眼震区分由头部运动本身引起的眼震和由头部相对于重力的位置引起的眼震[156]。需要注意的是,在将患者的头部移动到位置试验的第一步(例如Dix-Hallpike 动作)时也可发生瞬间的正常生理性眼震,即旋转中眼震(per-rotational nystagmus)(1.2.),而非位置性眼震。除以下讨论的形式外,不伴前庭和自主神经症状的低强度位置性眼震,也可见于正常人。
既往术语:变位性眼震(positioning nystagmus)。
2.3.1.1 良性阵发性位置性眼震(BPPN) 由BPPV 导致的位置性眼震,包括管结石与嵴帽结石。
注释:这种位置性眼震应围绕垂直于受累半规管平面的轴旋转。根据BPPV定义,患者通常感到位置性眩晕或头晕[156],少数情况下只能观察到BPPN,而患者并没有位置性前庭症状或症状轻微,但进行复位治疗后位置性眼震可缓解。
2.3.1.1.1 后半规管BPPN 通过Dix-Hallpike试验或侧卧试验(Semont试验)诱发的位置性眼震,眼震通常在1秒或数秒的潜伏期后出现,眼震方向包含扭转性和垂直性2种成分,其快相为眼球上极朝向低位耳扭转和上跳(至前额)方向的组合[156]。
注释:如果固视未被去除,眼震可能主要表现为扭转性,因为固视对垂直性眼震的抑制强于扭转性眼震。患者的凝视方向可能影响位置性眼震的表现形式:如果朝向低位耳凝视,眼震以围绕视线的扭转成分为主;如果朝向高位耳凝视,在基于眼为参照的坐标系中,眼震以垂直成分为主[24]。但是无论眼球处于眼眶的何种位置,在基于头为参照的坐标系中,眼动的旋转轴垂直于后半规管所在平面。在管石症中,位置性眼震通常迅速增强,然后缓慢减弱(渐强-渐弱);持续时间一般不超过40秒[12];在患者恢复直立位时,常发生短暂的反向眼震。在罕见的嵴顶结石症中,半Dix-Hallpike试验可诱发位置性眼震,其潜伏期短暂或无潜伏期,眼震持续时间>1分钟。半Dix-Hallpike试验即仰卧位头部稍上抬,使受累的壶腹嵴与地平线平行,从而使其在重力作用下产生最大的偏移[50,78,123]。
2.3.1.1.2 水平半规管BPPN 仰卧滚转试验(supine roll test)诱发的位置性眼震,眼震通常在短暂的潜伏期后出现,也可无潜伏期,无论将头转向任何一侧,都会出现双眼朝向低位耳的水平性眼震(向地性)或双眼朝向高位耳的水平性眼震(背地性)[156]。
注释:水平管BPPV 的向地性眼震是由管结石导致的。当头转向任何一侧时,均出现快相朝向低位耳的水平性眼震(伴有眼球上极朝向低位耳的细小扭转成分),一般持续约1分钟(30~90秒)[10],通常头向患侧转时眼震强度更大。在进行滚转试验时转头幅度越大、越快,眼震强度也越大,潜伏期也越短[13,145],因此头部左右转动的角度和加速度应该相似,以便比较两侧的眼震强度。直立位低头90°(低头)可能会诱发短暂的朝向患侧的眼震,从坐位向后躺时(仰头),可以引起朝向健侧的短暂眼震。
水平管BPPV 的背地性眼震通常是由嵴帽结石导致的(部分水平半规管管石症也可出现,但在滚转试验中,可快速转换为向地性眼震)。当头转向任何一侧时,均出现朝向高位耳的水平性眼震(伴有眼球上级朝向高位耳的细小扭转成分),通常在大约30 秒内缓慢增强,在数分钟内逐渐减弱[10,15]。一般头向健侧转时眼震强度更大[31],在转头时应保证向左、向右转动的角度和加速度尽量相似,以便比较双侧的眼震强度。在仰卧位时可观察到朝向患侧的持续性微弱眼震(向患侧跳动的“仰卧眼震”),头向患侧轻微转动时眼震可减弱[22]。头部直立位时可观察到假性自发性眼震(2.3.1.1.2.1.)。
2.3.1.1.2.1 假性自发性眼震 由水平半规管管石症或嵴帽结石症导致的、头部直立位时自发性出现的位置性眼震(急跳性水平性眼震)。
注释:之所以出现假性自发性眼震,是由于当头部在直立位时,水平半规管所在平面与水平面之间存在30°夹角,使水平半规管的壶腹较半规管其他部分位置更高[22,41,122]。悬浮在半规管或者粘附在壶腹嵴上的耳石,在重力作用下使壶腹嵴偏移,产生水平眼震,眼震的方向取决于耳石的侧别、位置,以及它导致壶腹嵴偏转的方向。假性自发性眼震是一种发生于头部在正中直立位、眼睛直视前方的位置性眼震,这种眼震与自发性水平性前庭外周性眼震相似(2.1.1)。在背地性眼震的BPPV中,假性自发性眼震的快相朝向患侧,在向地性眼震的BPPV中,眼震快相可朝向任何一侧[106]。将头前倾30°使水平半规管所在平面与相对于重力方向的水平面平行,可使假性自发性眼震消失,然后头部继续前倾可致眼震方向逆转。
2.3.1.1.3 前半规管BPPN 由Dix-hallpike 试验或仰卧位深悬头试验(SHH)诱发出来的位置性眼震,通常在诱发试验后立即或经过1~数秒潜伏期后出现。眼震主要为下跳性,伴有眼球上极朝向患侧的细小扭转成分[10,156]。
注释:前半规管管石症是BPPV的罕见类型,眼震持续时间通常<1分钟,这种眼震有时也可能是后半规管BPPN的背地性变异[154]。须注意与中枢性位置性眼震鉴别(2.3.1.3.)。
2.3.1.2 其他类型的前庭外周性位置性眼震 由于前庭周围病变(而非BPPV)导致的位置性眼震。
注释:摄入酒精(或者其他不同于内淋巴比重的物质)可引起水平性位置性眼震。依据浮力假说,不同比重的化学物质以不同的速率进入及离开壶腹嵴和内淋巴,导致瞬态的密度梯度,并在重力作用下导致壶腹嵴偏移。酒精中毒初期,壶腹嵴变得比周围内淋巴液轻,产生酒精性水平性向地性位置性眼震;随着酒精代谢,壶腹嵴变得相对重,导致背地性眼震[24]。
文献报道,其他前庭周围性病变偶尔也可导致位置性眼震,包括前庭阵发症(前庭蜗神经和血管的交叉压迫)[25,74]、前庭神经鞘瘤[47]、梅尼埃病[101]和前庭不张/塌陷[162]等,需根据伴随的症状和体征与BPPV相鉴别。
2.3.1.3 中枢性位置性眼震 由中枢神经系统疾病导致的位置性眼震。
注释:累及中枢前庭-小脑通路的神经系统疾病也可导致位置性眼震,如小脑变性、多发性硬化、后颅窝肿瘤、Chiari 畸形、卒中、前庭性偏头痛或副肿瘤综合征。伴随其他神经系统或眼动系统的症状和体征通常提示非BPPV 的诊断[19,31,32];如果缺少这些症状和体征,以下线索也提示中枢病因:虽然眼震可能表现为各种形式,但单纯下跳性和单纯水平性眼震较上跳性、扭转性或混合性在中枢疾病中更常见;在以头部为参照的坐标系中,如果位置性眼震的轨迹与半规管所在平面不一致,则提示中枢神经系统疾病;单纯垂直性或单纯扭转性位置性眼震(固视去除的情况下)[18,19,28,29,48,100,157];反复位置试验无疲劳性;适当的耳石复位治疗无效[20,55];位置性眼震强烈,但是眩晕感很轻微甚至没有等均提示中枢病因。
位置性下跳性眼震尤其多见于中枢性病变,但是如果伴眼球上极朝向患侧的细小扭转成分则提示上半规管BPPN。
尽管典型的中枢性位置性眼震强度起始就达到峰值,后随时间呈指数下降,而不像水平半规管嵴帽结石,在10~20 秒内强度缓慢增加后随时间强度缓慢减弱,有时候临床上仍难以将中枢性水平性位置性眼震(特别是背地性)与水平半规管BPPN相区别。固视去除后,无论坐位还是仰卧位,中枢性背地性位置性眼震患者都表现为相似的低强度水平性前庭中枢性眼震。在仰卧滚转试验中,如果在侧卧位诱发出的背地性眼震方向与仰卧时的眼震方向相同,称为“同向性眼震”;如果方向相反则称为“反向性眼震”。不同于水平半规管背地性BPPN,中枢性背地性位置性眼震在左耳、右耳朝下时两侧强度相似。
2.3.2 摇头诱发的眼震 由反复摇头动作诱发的眼震。
注释:被检查者直立头位,检查者以2 Hz 的频率水平摇晃被检查者的头部(最好是头部前倾30°,以使水平半规管所在平面与头部旋转平面相平行),约20个周期后突然停止,并观察是否存在急跳性眼震[30]。需要注意的是,如果检查者不是往复移动患者头部,而是以圆形或者椭圆形的方式移动,将会导致旋转后眼震(1.3.),而不是摇头诱发的眼震[72]。摇头诱发的眼震可能是单相的,在单侧抑制性前庭病变中,眼震快相通常朝向健侧。有时第1阶段后紧接一个较弱的第2阶段,在后面这一阶段眼震快相朝向患侧,并缓慢消失[67,88]。垂直性摇头试验可能会导致快相朝向患侧的眼震,因为后半规管受到刺激,从而产生水平成分眼震。摇头诱发的眼震也可见于前庭中枢性疾病,其眼震快相可朝向患侧、之后方向迅速逆转,或出现交叉耦合性眼震(2.3.3.)[75]。
不推荐术语:摇头后眼震;摇头眼震。
2.3.3 交叉耦合性眼震 与温度试验、头旋转试验或摇头试验诱发的眼震所在平面与受刺激的半规管所在刺激的平面不一致。
注释:交叉耦合眼震最常表现为垂直性眼震(通常为下跳性),多为前庭中枢性病变刺激水平半规管所产生[75,93,158]。
旧术语:倒错性眼震。
2.3.4 声音诱发的眼震 由听觉刺激诱发的眼震。
注释:声音诱发的眼震最常见于上半规管裂综合征[116],其眼震的轨迹与受累半规管平面一致[39]。应确定刺激声源的频率、振幅及所刺激耳的侧别。声音诱发的眼震既可由外部声源引起,也可由患者自己的声音引起,例如在唱歌或哼唱时。后一种情况曾被称为“震颤性眼震”[65]。
旧术语:Tullio现象。
2.3.5 Valsalva诱发的眼震 由任何导致颅内压或中耳压力增加的身体动作所诱发的眼震。
注释:Valsalva诱发的眼震最常见于上半规管裂综合征[116]。咳嗽、打喷嚏、用力或提重物这些动作,通过闭合声门(声门Valsalva)引起胸内压升高,从而导致颅内静脉回流受阻。相反,捏鼻Valsalva则迫使空气直接进入中耳腔,使中耳压力升高,而胸内压并没有明显变化。需要注意眼震是由以上哪一种Valsalva 所诱发,还是2 种动作均可诱发,同时需要注意眼震的方向。而通过电耳镜充气/吹气法和其他“外源性”压力变化导致的眼震,都应归类为压力诱发的眼震(2.3.6.)。
2.3.6 压力诱发的眼震 由外源性压力变化诱发的眼震,如使用电耳镜充气或压迫耳屏。
注释:眼震是由于外耳的压力变化通过鼓膜传递到中耳、内耳引起的(例如:发生在上半规管裂综合征受累半规管平面的眼震)。需要注意的是,眼震到底是由外耳道的正压还是负压诱发的。由增加颅内压或中耳压力的动作诱发的眼震应归类为Valsalva诱发的眼震(2.3.5.)。
旧术语:Hennebert征。
不推荐术语:瘘管试验。
2.3.7 振动诱发的眼震 由头部或颈部振动诱发的眼震。
注释:一般来说,在固视去除的情况下,用手持式振动器紧压在头部(一般是乳突和头顶)和颈部(通常是胸锁乳突肌)振动10 秒钟以观察眼震。振动诱发的眼震常见于单侧前庭病变[30,46]。应记录每次刺激时振动器的位置和眼震方向。
2.3.8 过度换气诱发的眼震 由过度换气引起的眼震。
注释:在一些前庭中枢或周围性疾病中,过度通气可诱发眼震[30,34,115,159]。在固视去除的情况下,被检查者连续大口深呼吸持续30~90秒,观察眼震。如果眼震的快相朝向听力减退侧或前庭功能障碍侧,须警惕桥小脑角肿瘤的可能[34]。
2.3.9 平稳跟踪诱发的眼震 在平稳跟踪某一视觉目标的过程中诱发出现的眼震,眼震发生的平面往往不同于跟踪的平面。
注释:垂直平稳跟踪过程中出现的扭转性眼震曾被报道见于小脑中脚的海绵状血管瘤[60],这种眼震是由于垂直平稳跟踪通路的不对称性损伤所致,该通路系迷路(垂直半规管)坐标系编码。平稳跟踪诱发性眼震不同于平稳跟踪损伤后的扫视样跟踪,后者与运动目标刺激的平面和方向相同。
3 眼震样眼动
一些振荡性眼动可能和眼震相似,但实际上与扫视侵扰有关,部分机制尚未明确。
3.1 扫视侵扰/扫视振荡
在眼球固视过程中,由于不恰当扫视(快速眼球运动),使眼球离开靶目标。
注释:在稳定的固视过程中,扫视通常是被抑制的。应注意将扫视侵扰与注意力分散区分,注意力分散时一些新奇、异常的视觉刺激可导致不恰当的反射性扫视。扫视侵扰包括:生理性的小方波急跳和病理性的眼扑动、眼阵挛等大波幅扫视振荡[110]。因为眼扑动、眼阵挛与副肿瘤、感染相关性脑炎高度相关,因此将其与眼震及其他振荡性眼动进行鉴别具有特殊的临床意义[59,97]。
3.1.1 方波急跳 将视线从固视眼位移开的水平共轭性细小扫视(通常<2°),间隔约200~400 毫秒后急跳回原固视眼位,成对出现。
注释:方波急跳通常是连续出现的,多见于正常人,在老年人中可能更常见。在小脑、脑干和大脑半球某些特定区域发生病变时,方波急跳可能会持续存在,但是频率仍<2 Hz,被称为方波振荡。巨方波急跳是指频率2~3 Hz的大振幅(通常>5°)扫视振荡,扫视间隔为70~150毫秒,经常表现为不同振幅的爆发。
3.1.2 巨扫视振荡 由于扫视过冲,眼球围绕固视点形成的振荡运动,这种视振荡由成组的(通常为水平的)扫视波构成,振幅先增后减,每组扫视波间的间隔为200毫秒。
注释:大幅扫视振荡提示存在扫视辨距不良,以至于初始和矫正的扫视过冲导致眼球持续超过目标固视点,在固视点附近形成振荡,最常见于小脑顶核及其在小脑上脚的传出通路病变。
3.1.3 扫视脉冲 扫视脉冲是在稳定固视时的短暂侵入,为无意识的扫视使视线离开固视点、随后立即漂移回原位所致。
注释:单一的扫视脉冲紧接着眼球漂移回初始位置,通常提示缺乏平台期信号(脉冲-平台不匹配)[102]。眼球跳离固视点的初始扫视之后,如果紧接着一个扫视动作眼球跳回原固视点,则称为双重扫视脉冲[7,94];扫视脉冲有时连续出现,有时方向交替。
3.1.4 眼球扑动 间断性爆发的共轭性水平扫视,无扫视间隔,常出现于随意性扫视之后。
注释:振荡频率一般为10~25 Hz,小波幅运动时频率更高。如果波幅非常小(微扑动),则只能通过眼底镜或眼动记录仪观察到。
3.1.5 眼阵挛 存在多个方向成分的共轭性扫视振荡(水平、垂直和扭转),无扫视间歇期,影响了固视的稳定性。
注释:眼阵挛的扫视振荡通常振幅较大,一般在平稳跟踪、会聚、眨眼、眼睑闭合和睡眠中出现。
3.1.6 随意性扫视振荡 也称作随意性扑动或随意性眼震,一些正常人可以自主诱发共轭性高频扫视振荡,通常局限在水平面上。
注释:同样的扫视振荡有时呈“非随意性”,多见于功能性疾病,可叠加在平稳跟踪运动中。这种扫视振荡通常并不持续,且常常伴有双眼会聚(和瞳孔收缩)、做鬼脸和眼睑颤动,根据以上特征可将其与病理性眼扑动区别开来。
不推荐的术语:随意性眼震(由于振荡没有慢相运动,所以严格说来不是眼震的一种类型);心因性扑动。
3.2 其他眼震样眼动
一些振荡性眼动既不是扫视,也不符合急跳性或钟摆样眼震的严格定义。
3.2.1 会聚-回缩性眼震 是指眼球向上扫视或快相动作被快速会聚或回缩(眼球向眶内)运动替代的情况,或二者兼而有之。注释:会聚-回缩性眼震几乎都是由中脑被盖部后联合区病变引起,并且伴上视功能障碍。患者主动向上扫视或追踪向下运动的视动性刺激时引起的双眼快速向上会聚或回缩性眼动,表现为会聚-回缩性眼震。从患者侧面观察比较容易看到眼球的回缩现象。会聚运动到底是异常的反向内收扫视,还是会聚系统功能紊乱,或两者均有,在科学上仍尚未明确[125,131]。它与急跳性眼震相似,但又不真正属于急跳性眼震。急性梗阻性脑积水患者中所见的顶盖前区假性眼球浮动,可能也是会聚性眼震的类型之一,其特点为眼球以0.3~2 Hz的频率快速向下、向内无节律性转动,然后再缓慢地回到中心位置[90]。
3.2.2 点头痉挛综合征中的眼球振荡 点头痉挛综合征导致的间歇性、小振幅、高频率、以水平方向为主的摆动性眼球振荡,且双眼的振幅和相位不一致。
注释:这种“闪烁振荡”通常作为早期三联征的一部分,在出生后第1年出现,还包括不规则点头和头位异常,持续数年后可缓解。点头痉挛与婴儿眼震或隐性眼震的区别在于其间歇性、垂直成分、高频率和分离性的特点。
3.2.3 眼球浮动及其变异型 在意识水平下降的患者中可能会遇到几种相关类型的自发性眼动,见图4。虽然它们的病理生理机制可能与其他形式的自发性急跳性眼震不同,但其波形都有慢相和快相,彼此之间的频率和振幅也相似。
注释:典型的眼球浮动特点是眼球间歇性的、快速向下运动(多为共轭性),而后缓慢地回到直视眼位。反射性水平眼动通常不存在。典型的眼球浮动通常提示桥脑病变,如出血或压迫。眼球下沉的特点是眼球间歇性的、缓慢向下运动(多为共轭性),而后快速回到直视眼位。反向眼球浮动是眼球间歇性的、快速向上运动(多为共轭性),而后缓慢回到直视眼位。反向眼球下沉的特点是眼球间歇性的、缓慢向上运动(多为共轭性),后快速回到直视眼位。眼球浮动和反向眼球浮动可能属于单一扫视脉冲的一种类型[140]。
眼球下沉原来的术语:反向眼球浮动。反向眼球下沉原来的术语:逆转眼球浮动。
3.2.4 上斜肌肌纤维颤搐 由滑车神经异常放电引起的小振幅、不规则、高频率的单眼振荡。
注释:眼动记录显示,在开始的时候眼球会有内旋和下转,然后伴有不规则微小振荡[108]。这些微小的振荡发作时,只有用检眼镜或仔细观察结膜血管时才能看到。
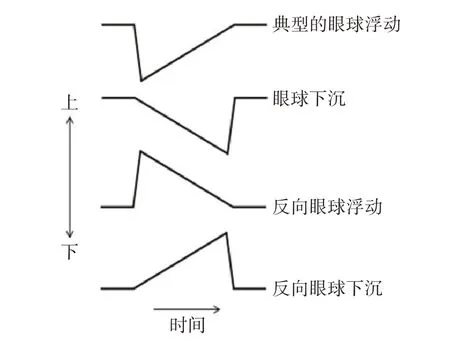
图4 眼球上下浮动及其变异的波形示意图
3.2.5 乒乓样凝视 是指双眼缓慢连续的水平共轭性偏移,每隔几秒钟就交替1次[58,79]。
注释:乒乓样凝视通常出现在双侧大脑半球严重功能障碍患者,但在丘脑梗死患者中也有报道[117]。在深昏迷患者中,该凝视形成的眼动是平稳的;在意识水平较高的患者中,它可由许多小的扫视组成[84,142],因为其频率太低(约0.25 Hz),不能认为是摆动性眼震。乒乓样凝视应该与周期性交替性凝视偏斜相鉴别(2.1.2.1.2.),后者的特点是双眼交替性向左、向右的共轭性水平偏斜,大约每2分钟交替1次[136]。
不推荐的术语:眼阵挛,这一术语曾用于5-羟色胺中毒的判断标准,但可能就是指乒乓样凝视[51,77,128]。
3.2.6 摆动性假性眼震 是由头部震颤和前庭功能减退共同引起的摆动性眼球振荡。
注释:摆动性假性眼震是与前庭-眼反射不充分、双眼在头部震颤的摆动运动中不能保持注视稳定有关。患者可能出现振动幻视,虽然在体格检查时无眼震,但可能因检眼镜检查时发现视盘振动而误诊为摆动性眼震。之所以称其为“假性”眼震,是因为一旦头部固定,它就消失了。这种假性眼震可见于前庭中枢性疾病如多发性硬化,也可见于双侧前庭外周疾病[27,137]。
