CT影像诊断在急性胰腺炎患者的诊断中应用价值
2020-09-10董丽
董丽
【摘要】目的:对CT影像在急性胰腺炎疾病诊断中的临床运用情况进行观察,并对其价值加以探析。方法:将我院2018年3月至2019年2月所接诊的44例急性胰腺炎患者作为观察对象,并对其予以CT影像学检查,且将检查结果与病理组织检查结果相比较。结果:44例急性胰腺炎患者的结果显示,有32例为水肿型急性胰腺炎,12例为出血坏死型胰腺炎,该结果和病理组织检查结果完全一致,准确率高达100%。结论:CT影像在急性胰腺炎疾病诊断方面,可起到积极作用,具备临床推广价值。
【关键词】急性胰腺炎;CT影像;诊断价值
[中图分类号]R576;R816.5 [文献标识码]A [文章编号]2096-5249(2020)15-0-02
急性胰腺炎是一种较为多发的疾病,此病的发病机理较为复杂,且症状较为多样,从而导致此病的治疗方法、预后表现也存在极大的差异[1]。临床上对于急性胰腺炎的诊断,以往通常是通过其症状表现、实验室检查等予以明确,但检查结果往往会出现误差,如误诊为急性肠梗阻、胆石症等,最终影响疾病治疗的效果。现今,伴随着医疗技术的不断进步,CT影像学检查技术已在临床上得到广泛的运用,急性胰腺炎的诊断亦是如此。现为探析CT影像技术在急性胰腺炎中的价值,本案将对我院所收治的44例急性胰腺炎患者进行CT影像检查,具体情况报告如下。
1 资料与方法
1.1临床资料 本案共有观察对象44例,皆选自我院2018年3月到2019年3月所接诊的急性胰腺炎患者,以上患者皆通过手术亦或是腹膜穿刺,明确诊断为急性胰腺炎,且均存在程度不等的腹痛、恶心以及呕吐等病症;再者,以上患者均存在血液淀粉酶与尿液淀粉酶上升。另外,将存在血液系统疾病者、凝血功能异常者、肝肾功能异常者、精神异常者、严重心血管疾病者等予以排除。其中,男性患者26例,女性患者18例;年龄在28~66岁之间,平均年龄为(49.7±11.2)岁;病程最长15d,最短5d,平均病程(12.6±3.9)d。
1.2方法 对44例患者均进行CT影像学检查,所选设备CT扫描采用Philips 256排螺旋CT行全腹部平扫及增强扫描,扫描参数:管电压120kv,管电流300mA。扫描层厚为3.5mm,层间距3.5mm,重建层厚及间隔均为1.25mm。
在检查过程中,操作者需引导患者取仰卧位,再对其进行扫描,扫描主要位置为:由胰腺钩突下方到左膈顶平面所在部位,确保能得到整个胰腺的图像。在扫描期间,需对胰腺的相关情况进行仔细检查,如大小、形态、回声状况、腹腔积液以及胰腺附近组织的情况等等。之后,经由肘静脉对患者予以非离子造影剂,以便对其实施增强扫描,扫描频率设定为2.5~ 3.0ML/s。注入造影剂的12s之后,可从膈顶开始对其实施动脉扫描,并对胰腺有关病理改变情况加以观察与记录,比如炎症改变范围、胰腺附近组织结构、病理变化等。
检查期间,若发现患者病情较为严重,且存在较高风险,则应及早实施手术治疗。通过手术切除坏死病灶,且结合CT图像确定是否彻底切除坏死组织。若患者病情并不严重,则可对其予以保守治疗。
在完成CT影像检查之后,将其检查结果和病理组织检查结果进行比较,从而对CT影像检查结果的准确率进行判定。
1.3观察指标 依据Balthager CT分级标准,对此次研究中的44例急性胰腺炎患者的病灶坏死情况进行评估。依据分级标准可分成五个级别,具体如下:①若胰腺及附近组织的表现属于正常形态,即可判定为A级;②若胰腺出现肿大,密度不均匀,且胰管存在程度不等的扩大症状,胰腺外部形态表现为不规则,即可判定为B级;③若胰腺形态已处于上述B级状态,且胰腺附近组织出现炎症,即可判定为C级;④若胰腺形态已处于上述B级状态,且胰腺附近组织还发现单个积液区,即可判定为D级;⑤若胰腺形态已处于上述B级状态,同时,胰腺附近组织发现2个及其以上的积液区,即可判定为E级;1.4统计学分析 此次研究中所涉及到的各种数据,均采用SPSS20.0统计学软件加以分析,其中,计数资料以百分比表示,χ2 检验;P<0.05,表示差异存在统计学意义。
2 结果
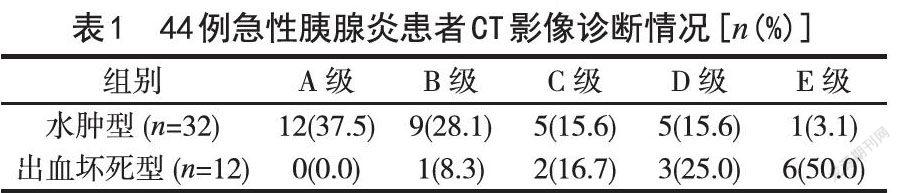
(1)CT影像检查结果分析:44例急性胰腺炎患者均通过CT影像检查,结果显示,有32例为水肿型急性胰腺炎,12例为出血坏死型胰腺炎。上述检查结果和病理组织检查结果完全一致,准确率高达100%。(2)Balthager CT分級情况分析:经检查发现,在32例水肿型胰腺炎患者中,有12例A级,9例B级,5例C级,5例D级,1例E级;12例出血坏死型胰腺炎患者中,无A级,1例B级,2例C级,3例D级,6例E级。
3 讨论
近些年来,由于生活习惯的变化,饮食结构的改变,工作压力的不断增加,人们的身体免疫力、抵抗力呈现逐年下降趋势,继而致使其内分泌功能发生紊乱,情节严重者还将对人体中的酸碱平衡造成影响,最终导致急性胰腺炎的发生率出现逐年增加的态势。而一旦患有急性胰腺炎,势必会对患者的生存质量、身体健康乃至生命安全造成威胁;因此,强化对急性胰腺炎的诊断与治疗,至关重要。
在临床上,急性胰腺炎是一种发病率比较高的急腹症,此病是因诸多病因致使胰酶在胰腺中激活,继而造成胰腺组织发生水肿、出血乃至坏死等一系列的炎症反应[2]。一旦患有此病,患者会出现上腹部疼痛难忍、恶心、呕吐等症状。由于此病的病情较为复杂,且病情发展迅速,一旦演变成重症胰腺炎,将对患者的身体健康及生命安全造成影响。有报道指出:中国重症胰腺炎患者的死亡率在30%左右。引起急性胰腺炎的原因有多种,其中较为多见的有暴饮暴食、酗酒以及胆道疾病。从病理角度出发,临床上可将此病分成两种类型,即水肿型、出血坏死型。前者通常表现为胰腺肿大,间质出现充血、水肿症状,同时存在炎性细胞浸润,且有少数腺泡坏死[3]。通过CT影像检查,图像往往显示为:形态僵直,但密度并未发现较大改变。后者通常存在大量的腺泡坏死、出血,而CT影像检查结果显示为胰腺肿大,且轮廓呈现外突状,一些患者可能存在出血性病灶[4]。相较于水肿型,出血坏死型的病情更为严重,患者的治疗效果也并不理想,有较高的致亡率。
对于急性胰腺炎的诊断,传统检查方式一般是依据患者的症状来判定,如此一来极易导致漏诊、误诊的发生。随着CT影像技术的广泛运用,急性胰腺炎的诊断正确率呈现增长趋势。对急性胰腺炎患者实施CT影像检查,可以较为清晰的了解胰腺中的实际状况,并对疾病的种类加以分辨。该项技术主要是在较精准的X线束的引导之下,对人体病变器官或组织予以扫描,随后再通过较为灵敏的探测器,对人体谋部位实施断面扫描,如此可获得一个较为精准的诊断结果[5]。在实际使用过程中,CT扫描时间并不长,且不会对人体造成损害,在此前提下,还能获得较为清晰的图像。在CT影像检查过程中,若患者存在轻微胰腺炎,其图像结果显示为胰腺体积未出现显著改变,且坏死区域同样并不明显。在检查期间,影像密度较为均匀,且基本上不存在积液。若患者病情较为严重,图像结果一般会显示其胰腺体积发生变大,且坏死区域较为明显;同时,影像密度呈现不均匀分布,坏死区域呈现低密度,出血处则呈现出高密度。
综上所述,在急性胰腺炎疾病的诊断过程中,采取CT影像检查技术,可获得较为准确的诊断结果,从而为疾病的鉴别、诊断及治疗提供有力参考,值得在临床上大力推行。
参考文献
[1] 赵伟. 研究急性胰腺炎应用CT影像诊断的临床效果[J]. 家庭医药, 2020, 19(5): 152-52.
[2] 张莹霞, 邹魏威, 杨冬均, 等. 急性胰腺炎应用CT影像诊断的临床价值评估[J]. 影像研究与医学应用, 2019, 3(23): 251-252.
[3] 丁旗刚. CT影像诊断对急性胰腺炎的诊断价值分析[J]. 影像研究与医学应用, 2019, 3(23): 182-183.
[4] 薛惠, 王玉生. 急性胰腺炎患者CT与MRI诊断中的影像学表现及价值探讨[J]. 影像研究与医学应用, 2020, 4(5): 58-59.
[5] 李明亮. CT检查在急性胰腺炎诊断中的应用及影像学特征评价[J]. 首都食品与医药, 2019, 26(22): 95-96.
