2型糖尿病和肥胖与牙周炎的关系
2020-07-08胡冬明李维婷李晓丽郝秀卿崔毅华
胡冬明 李维婷 李晓丽 郝秀卿 李 慧 崔毅华 王 妍
(1 北京大学第三医院中央党校院区口腔科,北京市 100091,电子邮箱:huhu112528@qq.com;2 北京大学口腔医院二门诊牙周科,北京市 100081;3 首都医科大学附属北京安贞医院口腔科,北京市 100029)
牙周炎是一种常见的口腔疾病,以慢性炎症为特征,其进展受多种因素的影响,如微生物、细胞因子以及宿主反应等[1]。人们越来越关注牙周炎与各种全身性疾病之间的关系,许多全身性疾病都与口腔状况有关,而在这些系统性健康问题中,2型糖尿病(type 2 diabetes mellitus,T2DM)和肥胖症与口腔疾病的关系最为密切[2]。研究表明,牙周炎、肥胖和糖尿病之间存在相互联系[3]。脂肪组织不仅贮存三酰甘油,还可产生大量的细胞因子和激素,尤其是调节炎症活动的白细胞介素-6和肿瘤坏死因子α[4]。T2DM可改变牙龈下微生物群的数量和组成,调节与牙周破坏有关细胞的基因表达,从而影响牙周组织的愈合,促进牙周炎的发展[5-6]。虽然肥胖和糖尿病都是导致牙周炎发生和进展的原因,但既往大多研究仅关注肥胖或T2DM与牙周炎的关系,缺乏肥胖和T2DM共同作用对牙周炎影响的研究。本研究探讨肥胖和T2DM以及两者相互作用对牙周炎发生及牙周状况的影响。
1 资料与方法
1.1 临床资料 选择2017年6月至2018年12月在北京大学第三医院口腔科门诊进行健康体检的200例个体为研究对象。纳入标准:自愿接受牙周检查以及一般健康状况(肥胖和糖尿病)评估。排除标准:戴矫正牙箍;怀孕或哺乳期妇女;牙齿少于14颗;患1型糖尿病;半年内使用过可能影响牙周状况的药物;入组前3个月内曾接受过牙周炎治疗。其中男性95例,女性105例,年龄18~80(48.17±20.38)岁。200例患者中,单纯肥胖者106例,肥胖合并T2DM者30例,单纯T2DM者13例,非肥胖非T2DM者51例。根据肥胖情况及T2DM患病情况,将患者分别分为肥胖组136例和非肥胖组64例、T2DM组43例和非T2DM组157例。本研究通过北京大学第三医院伦理委员会批准,所有研究对象均签署知情同意书。
1.2 诊断标准 (1)牙周炎:牙周附着丧失形成牙周袋、牙龈炎症、牙槽骨吸收、牙齿松动,满足上述任一条件即可诊断为牙周炎[4]。(2)肥胖:体质指数和腰臀比均达到肥胖标准,女性体质指数≥25 kg/m2且腰臀比>0.8,男性体质指数≥25 kg/m2且腰臀比>0.9[7]。(3)T2DM:1周内重复测试2次空腹胰岛素水平均高于5.5 μIU/mL,同时空腹血糖高于6.8 mmol/L[7]。
1.3 方法 (1)体质指数的测算:测量身高、体重,计算体质指数,体质指数=体重(kg)÷ 身高2(m2)。(2)腰臀比的测算:受试者空腹、裸腹自然站立,双脚分开25~30 cm,腹部放松,自然呼吸,测量髂前上棘和第12肋下缘连线的中点平面周径即为腰围。测量受试者臀部向后最突出部位的水平围长,即为臀围。测量值精确到0.1 cm。计算腰臀比,腰臀比=腰围(cm)÷臀围(cm)。(3)血清胰岛素、血糖的测定:所有受试者均在口腔检查次日清晨抽取空腹肘静脉血3~5 mL,经促凝管凝血后于室温下2 000 r/min离心15 min,收集血清,置于-20℃冰箱保存。送本院检验科检测血清胰岛素、血糖水平。(4)牙周检查:对所有受试者进行全口牙周检查。用菌斑显示液(Germiphene公司,批号:zmf2017)对牙菌斑进行染色,根据Quigley-Hein法[8]判定菌斑指数,0分表示牙面无菌斑,1分表示牙颈部龈缘处有散在的点状菌斑,2分表示牙颈部连续窄带状菌斑宽度不超过1 mm,3分表示牙颈部菌斑宽度超过1 mm,但覆盖面积<1/3牙面,4分表示1/3牙面≤菌斑覆盖面积<2/3牙面,5分表示菌斑覆盖面积≥2/3牙面。使用UNC-15牙周探针(Hu-Friedy公司)探查牙6个位点(颊侧近中、中央、远中及舌侧近中、中央、远中)的牙龈指数、牙周袋深度和临床附着丧失情况,记录每个受试者探诊后出血点数。牙龈指数记分标准,0分表示牙龈健康;1分表示牙龈颜色有轻度改变并轻度水肿,探诊不出血;2分表示牙龈色红、水肿,探诊出血;3分表示牙龈明显红肿或有溃疡,并有自发出血倾向。以6个位点平均值作为统计数据。临床附着丧失是牙周支持组织破坏的结果,是区别牙龈炎和牙周炎的一个重要标志,其程度可通过结合上皮冠方至釉牙骨质界的距离来描述。
1.4 统计学分析 使用SPSS 12.0软件进行统计学分析。计量资料以(x±s)表示,比较采用t检验;计数资料以例数和百分比表示,比较采用χ2检验;建立Logistic回归模型进行相关性分析,以优势比(odd ratio,OR)分析肥胖、T2DM、肥胖合并T2DM患牙周炎的相对危险度。以P<0.05表示差异有统计学意义。
2 结 果
2.1 肥胖患者的牙周炎发生率及牙周状况 肥胖组和非肥胖组的年龄、性别、糖尿病患者比例、文化程度、每日刷牙次数、牙科检查频率等比较,差异均无统计学意义(均P>0.05),具有可比性,见表1。肥胖组的牙周炎发生率、菌斑指数、探诊出血点数、牙周袋深度以及临床附着丧失高于或严重于非肥胖组(均P<0.05),见表2。
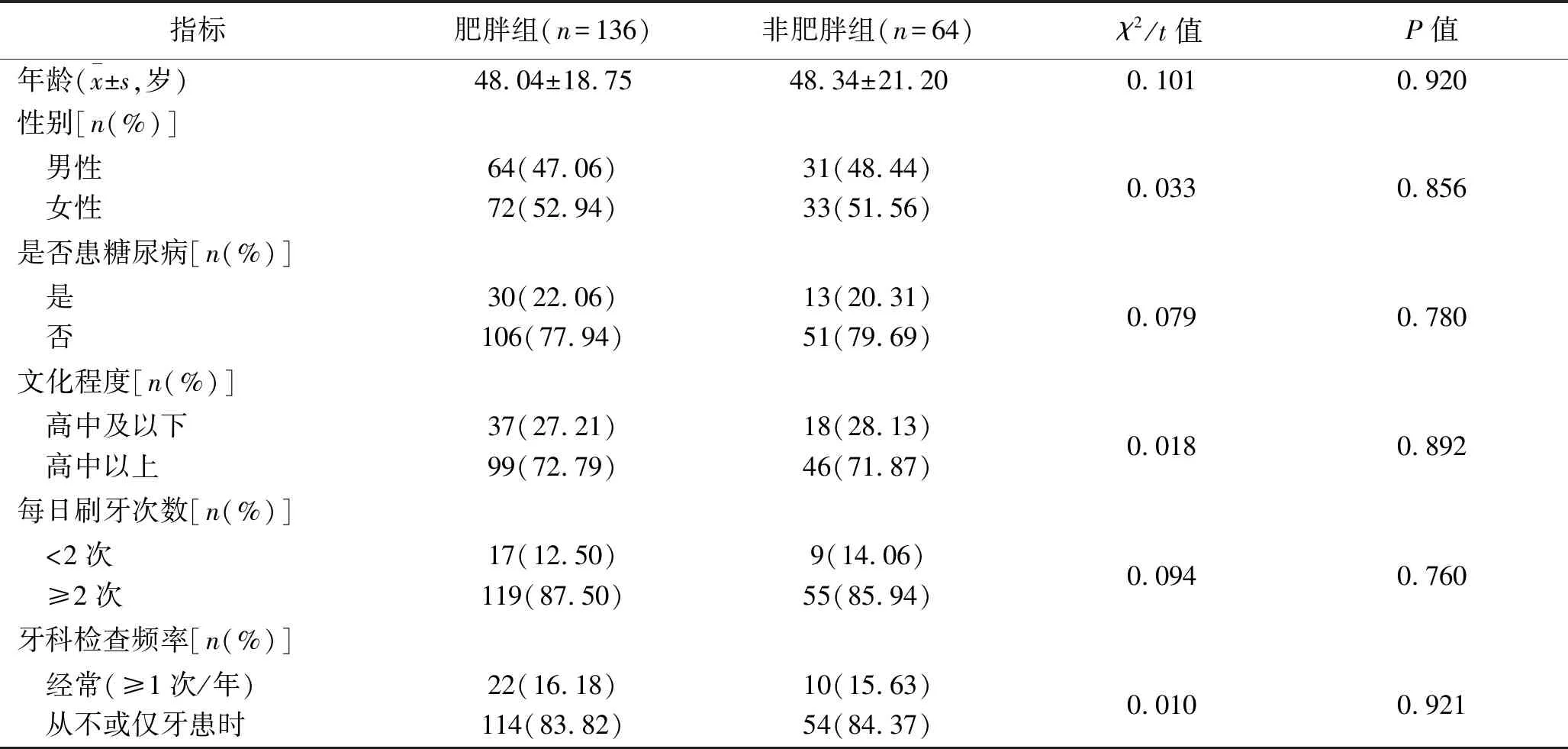
表1 肥胖组与非肥胖组一般情况比较

表2 肥胖组及非肥胖组牙周炎发生情况和牙周状况比较
2.2 T2DM患者的牙周炎发生率及牙周状况 T2DM组和非T2DM组的年龄、性别、肥胖者比例、文化程度、每日刷牙次数、牙科检查频率比较,差异均无统计学意义(均P>0.05),具有可比性,见表3。T2DM组的牙周炎发生率、探诊出血点数、牙周袋深度以及临床附着丧失高于或严重于非T2DM组(均P<0.05),见表4。
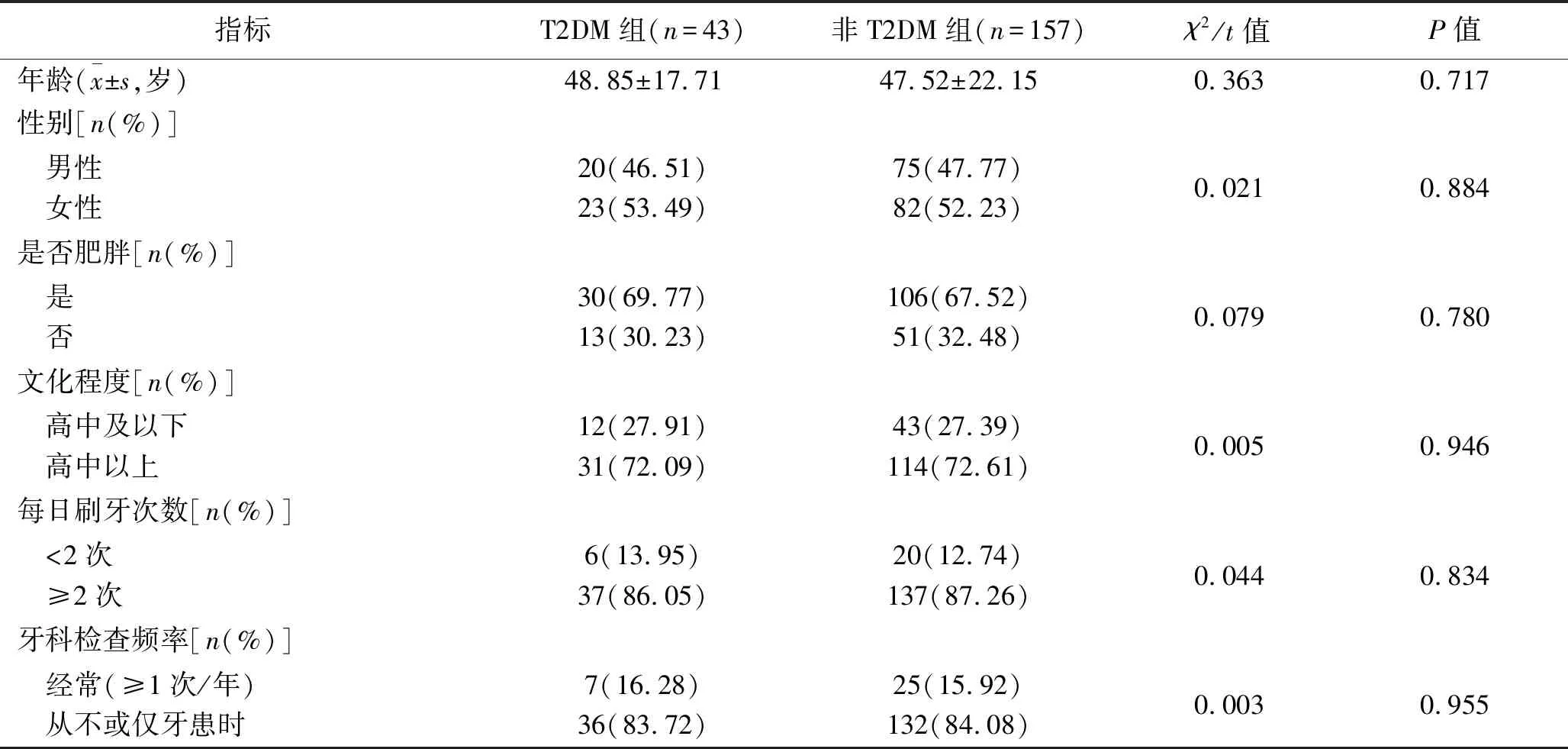
表3 T2DM组和非T2DM组一般情况比较

表4 T2DM组及非T2DM组牙周炎发生情况和牙周状况比较
2.3 牙周炎与肥胖和T2DM的相关性 分别以是否单纯肥胖、是否非肥胖合并T2DM、是否肥胖合并T2DM为自变量,以是否患牙周炎为因变量,纳入Logistic回归模型分析,赋值见表5。经年龄、性别、文化程度等一般资料校正后,结果显示,单纯肥胖者患牙周炎的风险是非肥胖非T2DM者的2.281倍,单纯T2DM者患牙周炎的风险是非肥胖非T2DM者的2.053倍,肥胖合并T2DM者患牙周炎的风险是非肥胖非T2DM者的4.182倍。见表6。

表5 变量赋值表

表6 多因素分析结果
3 讨 论
目前,关于肥胖与牙周炎之间的关系存在争议。Kim等[9]通过对大样本人群健康进行调查后发现,高体质指数增加了牙周炎的患病风险。然而,Torrungruang等[10]报告肥胖和牙周炎之间没有联系;de Castilhos等[11]认为肥胖与牙龈炎和牙龈出血具有关联,但并不与牙周炎存在显著相关性;同样,Kawabata等[12]在对2 588名日本学生进行研究后,也没有发现牙周炎和基于体质指数定义的肥胖之间存在联系。我们认为既往研究结果截然不同的原因,可能是评估肥胖的测量方法不同。体质指数测量由于具有简单和无创的特点,目前仍是最常用的肥胖诊断指标,并在许多研究中被广泛使用,但体质指数不能准确评估身体脂肪情况。腰臀比已被证明是腹部肥胖的良好指标,相比于体质指数能更好地预测疾病风险[13]。因此,本研究联合采用体质指数和腰臀比来评估肥胖,以两种方法均达到肥胖标准来定义肥胖,可以避免由于测量方法不同而带来的偏差,结果显示,肥胖组的牙周炎发生率、菌斑指数、探诊出血点数、牙周袋深度以及临床附着丧失高于或严重于非肥胖组(均P<0.05),说明牙周病的严重程度可能与肥胖有关。
Pham等[7]报告T2DM患者的牙周炎发生率明显高于正常人群,T2DM与牙周破坏呈正相关。本研究结果显示,T2DM组的牙周炎发生率、探诊出血点数、牙周袋深度以及临床附着丧失高于或严重于非T2DM组(P<0.05),提示T2DM患者的牙周炎发生率及牙周炎的严重程度高于非糖尿病者,与上述研究结果相似。目前认为关于糖尿病在牙周炎发病机制中的作用主要有:(1)糖尿病患者唾液和裂隙液中葡萄糖浓度较高,引起口腔微生物菌群中的牙周病原菌不断积累,导致局部炎症从而影响牙周状态[14];(2)糖尿病患者晚期糖基化终产物增加,加速了炎症反应的发生,改变组织修复过程,影响牙龈胶原蛋白和血管的弹性[7]。
本研究结果还显示,肥胖者患牙周炎的风险是非肥胖非T2DM者的2.281倍,T2DM者患牙周炎的风险是非肥胖非T2DM者的2.053倍,肥胖合并T2DM者患牙周炎的风险是非肥胖非T2DM者的4.182倍。研究表明,肥胖和T2DM都通过促炎性细胞因子的免疫反应影响牙周健康[13],结合本研究结果,我们认为肥胖和T2DM可能存在协同效应并可导致牙周炎的患病风险升高,系统性治疗肥胖和糖尿病可能有助于改善牙周状况。然而,除了全身性因素(如遗传、系统性疾病以及精神压力等)外,牙周炎主要是由微生物感染直接引起的。因此,在肥胖和糖尿病患者中,良好的口腔卫生是控制牙菌斑和降低牙周病患病风险的必要条件。
本研究存在一定的局限性:首先,本研究样本来自某大型医院,因此它不能代表一般人群;其次,没有针对一些全身性疾病作为潜在的混杂因素进行控制,如高血压、风湿病或骨质疏松症等,这些疾病都可能影响牙周状态。因此,在后续研究中,需要基于更大规模样本的一般人群,通过纵向研究来进一步阐明肥胖、T2DM和牙周炎之间的关系。
综上所述,T2DM和肥胖在牙周炎的发生中或存在协同效应,牙周病的严重程度可能与肥胖、T2DM有关。
