伽玛刀联合替莫唑胺治疗原发中枢神经系统淋巴瘤的临床观察
2020-07-05陈福建郭延勇
刘 琨 聂 斐 陈福建 刘 森 郭延勇
山东省安康医院,山东 济宁 272051
原发中枢神经系统淋巴瘤(PCNSL)是一种少见的高度恶性的结外非霍奇金淋巴瘤(non-Hodgkin's lymphoma,NHL),占中枢神经系统肿瘤的1%~4%,占全身淋巴瘤1%以下,而中枢神经系统轴以外的部位未发现的淋巴瘤,病理类型以弥漫大B细胞型为主[1-2],侵袭性较高,主要累及脑、脑膜、脊髓、眼球等,临床治疗的缓解期比较短,死亡风险较高[3]。近30 a来,PCNSL的发病率无论在任何年龄组都居颅内肿瘤之首,增长速度已超过脑胶质瘤。目前此病的发病机制还尚无定论,有研究认为可能与自身免疫性疾病或免疫功能低下有关。对PCNSL的临床治疗,至今尚无特效的药物及疗法,传统开颅手术虽不能提高患者的生存率,但可明确诊断,并给后续治疗提供有利时机。以伽玛刀为代表的立体定向放射外科,具有高精度、无创伤、不良反应少等优点,已成为目前治疗颅内肿瘤的有效治疗方式之一,伽玛刀治疗PCNSL效果明显,但遗憾的是复发率高。以大剂量甲氨喋呤(high-dose methotrexate,HD-MTX)为基础的联合化疗虽提高了PCNSL的疗效,但不良反应大,需要血液浓度监测,并需要叶酸解毒,应用极为繁琐[4]。替莫唑胺(Temozolomide,TMZ)属于新型 DNA 烷化剂,具有水溶性高、口服吸收利用率高、不良作用小、可透过血脑屏障等优势,还可增加放疗敏感性,目前已有较多针对TMZ同步全脑放疗(whole brain radiation therapy,WBRT)治疗脑胶质瘤及脑转移瘤的研究报道。然而,针对伽玛刀放射外科联合TMZ治疗PCNSL的研究尚少。为此,我院在应用伽玛刀治疗PCNSL患者的基础上使用TMZ进行化疗,取得了较好的效果。
1 资料与方法
1.1研究对象选择 2005-06—2016-06山东省安康医院收治的PCNSL患者48例。所有患者均行立体定向活检或开颅手术后病理检查后确诊,具有PCNSL病理形态学和免疫组织学特征,其中活检者33例,开颅手术者15例;无其他恶性肿瘤、自身免疫性疾病、器官移植或衰竭病史;均经影像学检查,包括MRI、CT和(或)PET-CT,体检及辅助检查未见中枢神经系统以外受累的证据。本研究经医院伦理委员会批准,符合医学伦理学标准,所有检查、治疗及随访,均取得患者和家属的知情同意。
临床表现:头痛、恶心呕吐19例,意识恍惚、淡漠,反应迟钝、记忆力下降13例,语言不利、进行性肢体无力12例,阵发性四肢抽搐、意识不清4例。病程8 d~6个月(26.5±5.2)d。既往均未行放射治疗。
按照是否接受TMZ治疗将患者分为联合组( 伽玛刀+TMZ)和对照组(伽玛刀),每组24例。2组患者一般资料比较,差异均无统计学意义(P>0.05)。见表1。

表1 2组PCNSL患者临床资料比较
1.2研究方法
1.2.1 伽玛刀治疗:联合组和对照组均行伽玛刀治疗,采用MASEP-SRRS型旋转式伽玛刀,将MRI定位扫描所获得的定位图像通过网络传输系统输入到伽玛刀治疗计划系统工作站。即在Superplan-3D-TDS治疗计划系统上进行靶点设计及剂量规划。以肿瘤实体为治疗中心,等剂量曲线为45%~60%,平均50%,周边剂量10~20 Gy(平均15.10 Gy),中心剂量22.2~36 Gy(平均23.12 Gy)。对于颅内压增高者,治疗前1~2 d或当天静滴20%甘露醇250 mL +地塞米松5 mg,为保障治疗顺利进行,视病情变化调整药物剂量和给药时间。对于肿瘤体积较大(直径>3.5 cm)者,为避免治疗后出现严重的急性放射性水肿,应考虑分次照射,一般分2次完成,2次治疗间隔1~2 d,每次周边剂量为8~10 Gy。术后继续给于脱水、激素治疗。
1.2.2 化疗方案:联合组在伽玛刀治疗后1~3 d即开始口服TMZ胶囊(江苏天士力帝益药业有限公司,国药准字H20040637)150 mg·m-2·d-1,晨起空腹顿服,连续服用5 d,28 d为一疗程,治疗至少6个疗程。为防止呕吐,于用药前1 h常规应用0.9% NaCl 100 mL +格拉司琼6 mg静滴。同时给予20%甘露醇250 mL快速静滴辅助打开血脑屏障。本组均确保服药剂量准确。使用前后均需查血常规、肝肾功能等。
1.3随访观察指标与安全性评价
1.3.1 随访:所有患者第1年每3个月随访1次,第2年之后每半年随访1次。随访内容包括每3~6个月复查颅脑MRI增强检查,KPS评分检查,是否按规定的周期、疗程和剂量服用TMZ化疗,血常规、肝肾功能复查及出现的不良反应等,如有眼部或脑脊液检查异常的患者则复查眼科和脑脊液。
1.3.2 近期疗效判定:伽玛刀治疗后6个月行头颅增强MRI扫描判断临床疗效[5]。完全缓解(complete remission,CR):所有目标病灶消失,无新病灶出现,至少维持4周或以上;部分缓解(Partial remission,PR):基线病灶长径总和缩小≥30%,至少维持4周或以上;疾病稳定(Stable disease,SD):基线病灶长径总和有缩小但未达PR或有增加但未达进展;疾病进展(Progressive disease,PD):基线病灶长径总和增加≥20%或出现新病灶。(CR+PR)/总病例数×100%=有效率(Response rate,RR)。
采用卡氏功能状态评分(Karnofsky performance status scale,KPS)量表,对2组伽玛刀治疗后6个月的生活质量进行评定[6]。
1.3.3 远期疗效判定:记录2组患者总生存期(overall survival,OS)及中位生存期(median overall survival,mOS)情况,其中,OS定义为患者自伽玛刀治疗PCNSL的时间开始至末次随访或死亡的时间。比较2组患者治疗后3 a内生存率。
1.3.4 安全性评价:治疗期间观察记录2组不良反应的发生情况,包括头痛、恶心呕吐、白细胞减少、血小板减少和急性脑损伤等。

2 结果
2.12组疗效评定均在伽玛刀治疗后6个月进行近期MRI检查和生活质量评定。
2.1.1 2组RR比较:2组患者均在伽玛刀治疗后6个月后MRI复查以评估近期疗效,2组RR比较差异有统计学意义(χ2=4.941,P=0.026)。见表2。
2.1.2 2组KPS评分比较:对照组改善率33.33%、总有效率62..50%,联合组改善率62.50%、总有效率83.33%,2组改善率比较差异有统计学意义(χ2=4.090,P=0.043),联合组总有效率高于对照组,但差异无统计学意义(χ2=1.688,P=0.194)。见表3。
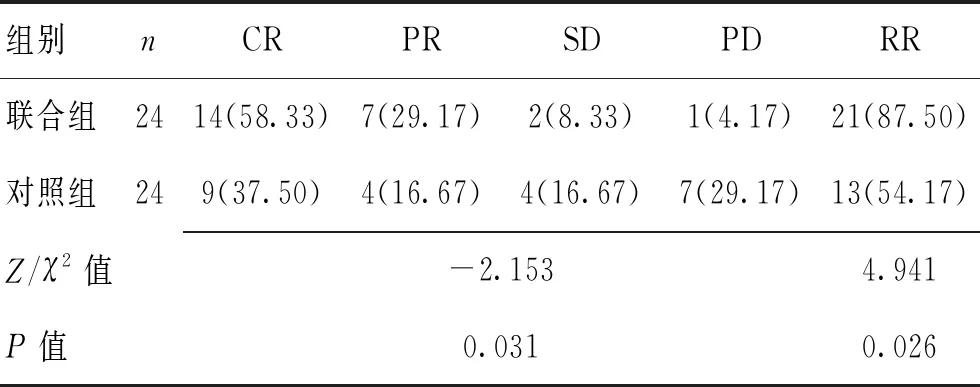
表2 2组PCNSL患者近期疗效比较 [n(%)]
2.22组OS、mOS比较治疗后均对2组进行1~3 a的随访,联合组患者1 a、2 a、3 a生存率均高于对照组,但差异无统计学意义(P>0.05);联合组mOS 24个月(95%CI:17.4~30.6),对照组mOS 15.5个月(95%CI:8.9~22.1),2组比较差异有统计学意义(t=2.814,P=0.007)。见表4、图1。
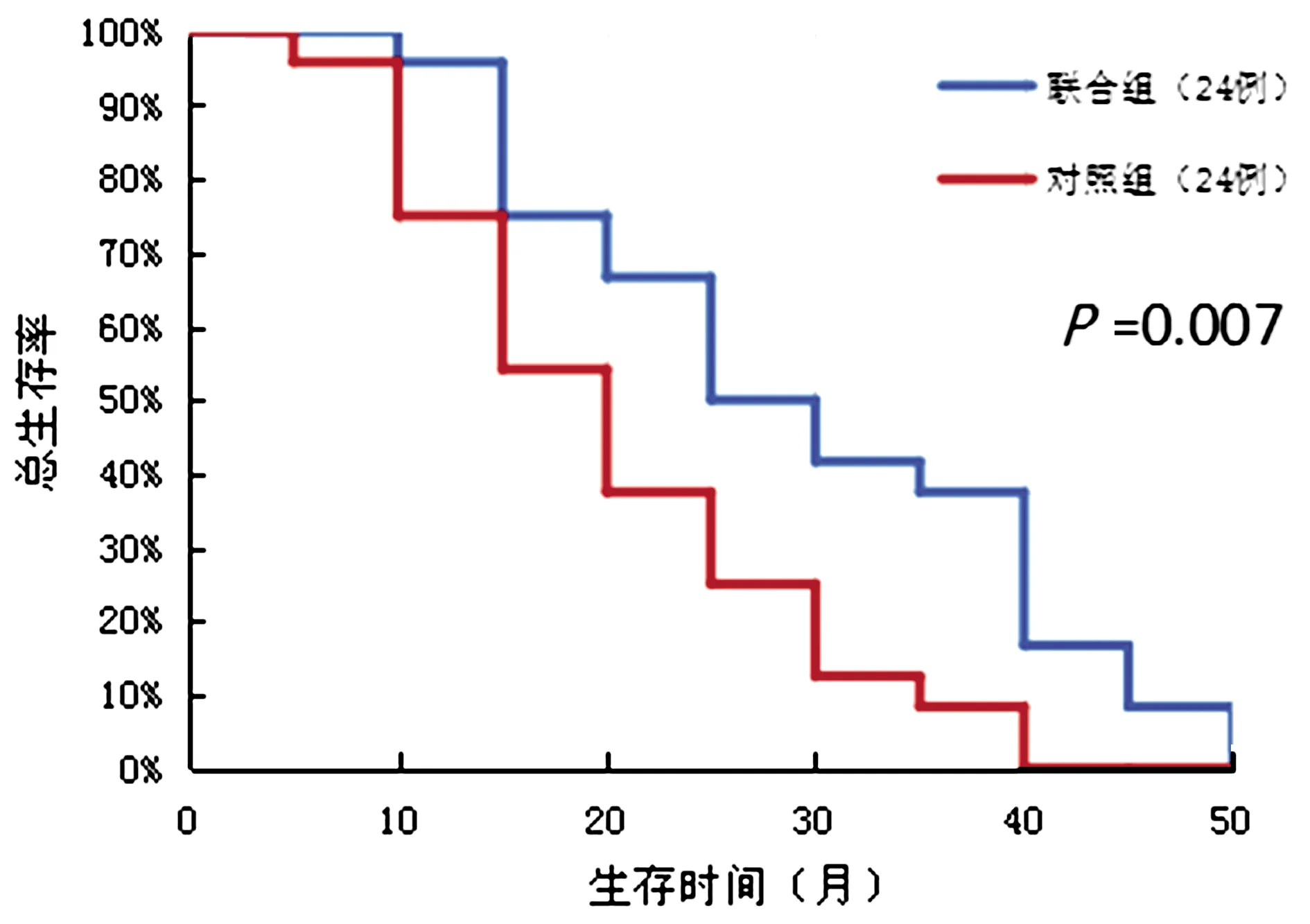
图1 2组患者总生存曲线
2.32组不良反应发生情况部分患者伽玛刀治疗后出现脑水肿及颅内压增高症状,给予甘露醇和地塞米松治疗后症状均好转。2组头痛、恶心呕吐、白细胞减少、血小板减少、急性脑损伤不良反应发生率差异无统计学意义(P>0.05)。见表5。

表3 2组生活质量评价 [n(%)]

表4 2组OS、mOS比较 [n(%)]
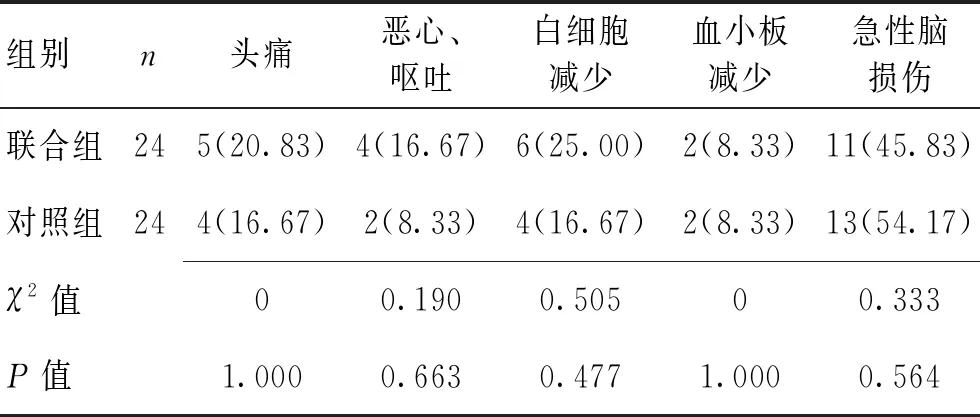
表5 2组不良反应比较 [n(%)]
3 讨论
PCNSL是一种原发于中枢神经系统的高度侵袭性的恶性肿瘤,90%~95%的PCNSL病理类型为弥漫性大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL),未经治疗的患者mOS较短,约为1.5~3个月[7]。由于PCNSL可弥漫性侵犯脑白质传导束,单纯开颅手术难以取得理想疗效,手术创伤大,术后复发率高。崔向丽等[8]报道,单纯手术切除组14例PCNSL患者,多数在肿瘤切除后1个月后复发,mOS只有3.8个月。本研究33例经立体定向穿刺活检明确诊断为PCNSL后,即行伽玛刀治疗;15例开颅手术患者中,4例因未能全切而术后直接行伽玛刀治疗,11例全切者均在2个月内原位或异位复发后行伽玛刀治疗。本组48例患者伽玛刀治疗给予10~20 Gy(平均15.10 Gy)的边缘剂量,治疗后3个月内增强MRI检查肿瘤均消失,表明伽玛刀治疗PCNSL采用较低的剂量的放射剂量即可获得良好的治疗效果,而不像治疗胶质瘤给予较高剂量。伽玛刀放射治疗虽对PCNSL具有较高的局部控制率,但单纯伽玛刀放疗仍有较高的复发率,本文对照组6个月内复发率达66.7%,显著高于联合组的8.3%,复发者18例中15例(对照组13例,联合组2例)在6个月内再次伽玛刀治疗,6个月后复查,联合组总生存率(RR)明显高于对照组(P=0.026<0.05),表明伽玛刀联合TMZ治疗能明显提高肿瘤的控制率,减少复发率。
PCNSL对化疗较敏感,但血脑屏障使许多药物的有效浓度不足,达不到理想效果。目前,HD-MTX等药物治疗虽然局控率较高,但复发率却高达60%~80%[9-11]。弋振营[12]亦报道,HD-MTX联合放疗治疗PCNSL,完全缓解率为57.14%,但骨髓抑制、肝、肾损害明显增加。TMZ作为新型抗肿瘤药物,是目前多数学者认可的抗脑恶性肿瘤的一线药物,为口服烷化剂,抗肿瘤谱广,且不良反应小,其最突出的优点是易透过血脑屏障,酸性环境下性质稳定,口服能迅速溶解[9,13]。本文联合组患者采用局部伽玛刀放射治疗PCNSL并配合TMZ化疗,既可在很好地控制肿瘤的同时也能有效保护肿瘤周围正常组织,减少了放射性脑白质病的发生,又起到放疗增敏的作用,RR、KPS评分改善率、总有效率均高于对照组,提示伽玛刀放疗后联合TMZ化疗能提高对PCNSL病灶的控制效果,降低复发率,从而改善了患者生活质量,其原因可能与下列因素有关:PCNSL经伽玛刀治疗后,体积迅速缩小,颅高压缓解,临床症状明显改善;放疗可以破坏血脑屏障,改善其通透性,使颅内迅速达到有效的药物浓度,从而提高临床效果[14-15]。
文献报道,PCNSL确诊并治疗后2 a内35%~60%的患者复发,其mOS为8~18个月,且尚无标准的治疗方案[13,16]。本研究PCNSL 18例复发者中13例(均为对照组)以脑实质内异位复发为主,故PCNSL一经确诊需即刻通过放疗、化疗及激素药物进行综合治疗[15],全脑放疗早期疗效好,但复发率高,mOS仅为10~17个月,多数患者迅速复发,且放疗迟发性神经毒性较严重,并增加病死率[17-18]。代荣钦等[11]报道,采用HD-MTX方案治疗PCNSL发现,治疗后mOS为17.2个月。高凌侠[2]报道,单纯HD-MTX为基础的化疗方案,mOS仅10.9个月。本研究显示,联合治疗组1~3 a OS和mOS均长于单纯伽玛刀治疗组,同时治疗期间不良反应及神经毒性明显减少,提示伽玛刀放疗联合TMZ化疗可较好改善PCNSL复发患者的预后,具有临床使用价值。
采用TMZ治疗PCNSL可提高伽玛刀治疗的效果,减少复发率,延长患者存活期,改善预后,具有一定的临床使用价值。本研究样本量较少,需扩大样本量或多中心联合协作研究。
