不同血钾水平原发性醛固酮增多症患者健康状况评估
2020-06-11康蕾蔡凯愉龚艳春卢梦竹陈绍行朱鼎良
康蕾, 蔡凯愉, 龚艳春, 卢梦竹, 陈绍行, 朱鼎良
(上海交通大学医学院附属瑞金医院 1. 全科医学科, 2. 高血压科, 上海 200025)
近年来随着影像学检查及血浆醛固酮与肾素比值的普遍应用,在高血压患者中筛查出不少非低血钾型原发性醛固酮增多症(简称原醛症,primary aldosteronism,PA),最新临床研究显示原醛症的患病率占高血压患者的5%~18%[1]。国内外研究发现,原醛症患者心血管事件,如心房颤动、心肌梗死、心衰等发生率及严重性明显高于原发性高血压患者,原醛症患者心脏靶器官的损害将影响其生活质量[2]。本研究收集359例原醛症患者的临床资料特征,分析不同血钾水平原醛症患者的超声心动图指标;利用社区人群功能状态测定量表(COOP/WONCA)[3]分析正常血钾与低血钾原醛症患者的健康状况,现报道如下。
1 对象与方法
1.1 研究对象
收集2013年2月至2019年12月上海瑞金医院高血压门诊及特需心血管病房收治的原醛症患者共359例,其中男257例,女102例,年龄21~76(48.91±11.17)岁,病程(8.64±7.62)年。根据血钾水平进行分组,低血钾(<3.5 mmol/L)组248例,其中男175例,女73例;正常血钾(≥3.5 mmol/L)组111例,其中男82例,女29例。
1.2 排除标准
排除其他类型继发性高血压:肾性高血压(肾实质性高血压、肾血管性高血压),内分泌性高血压(嗜铬细胞瘤、库欣综合征),主动脉缩窄引起的高血压,呼吸睡眠暂停综合征引起的高血压及药物引起的高血压(如口服避孕药、激素、某些中药)。根据病史及相关实验室检查,排除糖尿病、肾功能不全及其他严重内科疾患。
双氢吡啶类钙拮抗剂、血管紧张素转化酶抑制剂和血管紧张素Ⅱ受体拮抗剂、 β受体阻滞剂、α甲基多巴和可乐定以及非甾体类抗炎药均至少停用2周以上;利尿剂至少停用4周以上。停用上述药物期间,患者血压可用非双氢吡啶类钙拮抗剂和α受体阻滞剂控制。
1.3 原醛症诊断标准
1.3.1 筛选标准[4]立位血浆醛固酮与血浆肾素活性比值>240为可疑原醛症患者。
1.3.2 定性标准 原醛症患者收入病房后行盐水试验[5]作为诊断标准:患者卧位休息12 h后,保持坐或立位2 h,双脚不能离地,测血浆醛固酮、肾素活性、血钾水平,然后静脉滴注0.9%氯化钠溶液2 000 mL,于4 h内输完,4 h后再测血浆醛固酮、肾素活性和血钾水平。静脉滴注氯化钠溶液后,肾素活性<1 ng/(mL·h),血钾>4.0 mmol/L条件下,不能将血浆醛固酮水平抑制到60 pg/mL以下者,可确诊为原醛症。
1.4 高血压诊断标准及分级
参考2018年中国高血压指南[6]的诊断标准,Ⅰ级高血压:140 mmHg≤收缩压≤159 mmHg和(或)90 mmHg≤舒张压≤99 mmHg;Ⅱ级高血压:160 mmHg≤收缩压≤179 mmHg和(或)100 mmHg≤舒张压≤109 mmHg;Ⅲ级高血压:收缩压≥180 mmHg和(或)舒张压≥110 mmHg。
1.5 生活质量测量
采用世界家庭医师协会推荐的COOP/WONCA量表中文版,经过专门培训的健康管理师参加问卷调查,调查研究对象接受调查前2周的情况。该量表经过不同国家和地区多年的应用证明具有较好的可靠性和有效性[7-8]。量表内容包括近2周的体能、情绪、日常活动、社交活动、健康变化、整体健康和近4周的疼痛7个维度评分。每个维度问题分成5个等级,分数从1分(最好)到5分(最差),总分≤14分为良好,15~20分为较差,≥21分为差;单项得分<3分为良好,3~4分为较差,>4分为差,分数越低其生活质量越好。
1.6 生化检查
患者住院次日测定晨起空腹、立位2 h血浆醛固酮浓度、血浆肾素活性和血钾浓度;做4 h盐水试验后测2次血浆醛固酮浓度、血浆肾素活性、血钾;收集并测定当日24 h尿醛固酮。血浆醛固酮浓度测定采用美国Beckman Coulter试剂盒(DSL-8600),批内差异5.8%,批间差异9.2%;血浆肾素活性采用北京北方生物技术研究所提供试剂盒,灵敏度0.1 ng/(mL·h),均采用放射免疫法,由上海市高血压研究所测定。
1.7 超声心动图检查
心脏超声使用HP7500彩色多普勒超声心动仪和美国GE公司VIVID7彩色多普勒超声诊断仪,M3s探头,探头频率1.7/3.4 MHz,行二维M型超声,测量左心室舒张末期直径(LVDD)、左室收缩末期直径(LVSD)、室间隔厚度(IVS)、左室后壁厚度(LVPW),左室射血分数(LVEF),连续测定3个心动周期,取平均值。采用Devereux公式计算左心室质量(LVM),采用Stevenson公式计算体表面积(BSA),进一步计算左心室质量指数(LVMI)。LVM(g)=1.04[(LVDD+IVS+LVPW)3- (LVDD)3]-13.6;BSA(m2)=0.0061×身高(cm)+ 0.0128×体重(kg)-0.152 9;LVMI(g/m2)=LVM/BSA。
1.8 统计学方法
数据处理应用SPSS 19.0软件包,计量资料以(均数±标准差)表示,组间差异比较采用t检验;多组间均数比较满足方差分析条件时采用方差分析,进一步组间比较采用LSD-t检验;计数资料用百分率(%)表示,组间比较采用χ2检验;变量之间关系判断应用多元回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 低血钾和正常血钾原醛症患者一般资料比较
低血钾组和正常血钾组原醛症患者间年龄、性别、高血压病程、心率、BMI、血压、血肌酐、血钠、尿钾、血肾素活性无明显统计学差异(P>0.05);低血钾组血浆醛固酮浓度显著高于正常血钾组(P<0.01),见表1。

表1 低血钾和正常血钾原醛症患者一般临床资料和生化指标
2.2 低血钾和正常血钾原醛症患者心脏超声特征比较
两组LVMI平均值均高于成人平均正常值(男性≥125 g/m2,女性≥120 g/m2),两组间LVSD、LVDD、LVPW、IVS、LVEF无显著差异(P>0.05),而低血钾组LVMI明显高于正常血钾组(P=0.032)。见表2 。

表2 低血钾和正常血钾原醛症患者心脏超声指标比较
2.3 LVMI与临床各项指标的多元回归分析
以LVMI为因变量与临床各因素的多元回归分析提示,收缩压、血浆醛固酮浓度、血钾对LVMI的影响具有统计学意义,见表3。回归方程Y=120.288+0.431×收缩压+0.019×血浆醛固酮-0.114×血钾。

表3 LVMI与临床各项指标的多元回归分析
2.4 两组原醛症患者不同血压水平LVMI比较
359例原醛症中,Ⅰ级高血压99例(占27.6%),Ⅱ级高血压138例(占38.4%),Ⅲ级高血压122例(占34.0%)。不同血钾水平的原醛症患者进一步根据血压水平进行分层后采用方差分析进行比较,结果发现正常血钾组Ⅰ级、Ⅱ级和Ⅲ级高血压组间LVMI差异具有统计学意义(P=0.001),低血钾组不同血压水平间LVMI亦具有统计学意义(P<0.001)。见表4。
进一步两两比较分析表明,正常血钾组Ⅱ级与Ⅰ级间(t=11.190,P=0.132)、Ⅲ级与Ⅱ级间(t=11.490,P=0.082)LVMI差异无统计学意义,但Ⅲ级较Ⅰ级LVMI明显升高(t=22.680,P<0.01);低血钾组Ⅱ级与Ⅰ级间LVMI差异无统计学意义(t=6.200,P=0.368),Ⅲ级与Ⅱ级间(t=14.080,P=0.004)、Ⅲ级与Ⅰ级间(t=20.280,P<0.001)LVMI差异具有统计学意义。
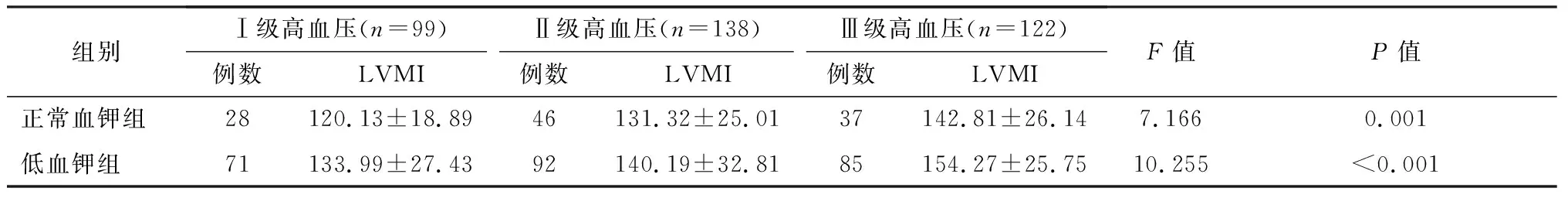
表4 按血压水平分层后正常血钾与低血钾原醛症患者LVMI比较 g/m2
2.5 两组原醛症患者COOP/WONCA功能状态测定量表评分比较
经COOP/WONCA量表7个维度测定健康功能状况显示,低血钾组患者在7个维度所得总分明显高于正常血钾组(P<0.01);且在体能、日常活动、健康变化、整体健康4个维度得分也显著高于正常血钾组(P均<0.01);而情绪、社交活动、疼痛的得分与正常血钾组无明显差异(P>0.05),见表5。

表5 低血钾与正常血钾原醛症患者COOP/WONCA评分 分
3 讨论
全民健康是“健康中国2030”规划纲要的建设主题,对慢性病的管理成为世界各国聚焦重点,开展生物-心理-社会状况综合评价的慢病管理模式也日益成熟。心脑血管疾病一直是导致慢性病死亡的主要原因,而高血压又占据心血管死亡的50%。原醛症是最常见的继发性高血压之一,其靶器官的损害、心血管并发症比原发性高血压患者明显,因此有必要对原醛症患者的整体健康状况进行评估。
国外研究表明原醛症患者较原发性高血压患者的左室肥厚更严重,在血压水平相同的原发性高血压、原醛症和肾血管性高血压患者中,原醛症患者的左室肥厚最为严重[9],而LVMI用来诊断左心室肥厚的特异性达88%,敏感性达100%,可作为预测高血压心血管并发症的早期检测手段[10]。低血钾可进一步加重原醛症的心脏损害,Born-Frontsberg等[11]对553例原醛症患者进行回顾性分析,发现低血钾组发生外周血管疾病、脑血管疾病以及慢性肾功能不全等事件与正常血钾组无差别,但低血钾组的心血管事件如冠脉或心律失常率显著高于正常血钾组。
本组原醛症患者中,低血钾组LVMI和血浆醛固酮浓度较正常血钾组明显升高,多元回归分析发现,血浆醛固酮、血钾对LVMI的影响具有统计学意义,血浆醛固酮浓度每增加1 pg/mL,LVMI增加0.019 g/m2;血钾每增加1 mmol/L, LVMI降低0.114 g/m2。既往基础研究发现低血钾可以抑制Na+-K+-ATP酶的信号转导途径,使细胞外钾水平降低导致快速和持久的钙浓度增加和剂量依赖的心肌肥厚应答,使心脏肥大[12]。低血钾可抑制心房利尿肽、肌动蛋白的表达,使心肌细胞抗细胞损伤及抗心肌肥厚能力下降。而醛固酮通过激活RASS系统,使血管紧张素Ⅱ作用于心肌细胞上的盐皮质激素受体,具有强血管收缩作用及正性变力作用,可促进细胞蛋白合成,胶原沉积,导致心肌纤维化和左室重构[13]。Faminghan的临床研究发现LVMI是心血管死亡的独立危险因素:即使在校正危险因素血压之后,左室心肌重量增加50 g,相对危险比在男性和女性分别为1.73和2.12[14]。控制LVMI增长,逆转心室重构是降低低血钾原醛症患者心血管事件的关键。国外研究团队曾对原醛症患者通过补钾及醛固酮拮抗剂联合降压治疗随访7年,发现LVMI有了很大改善[15];对原发性高血压患者使用ACEI类药物通过逆转室壁肥厚来减少LVMI效果最为显著[16]。
本研究还显示LVMI与收缩压相关,两组LVMI分别以Ⅲ级高血压最高、Ⅱ级高血压次之、Ⅰ级高血压最低。既往研究已证实高血压性左室肥厚和室性心律失常密切相关,是心绞痛、心肌梗死、充血性心力衰竭和猝死的主要危险因素[17]。高血压可诱导心肌细胞损害、凋亡及心肌纤维化,通过压力负荷信号牵张敏感性离子通道和细胞外机制-整合素-细胞骨架系统进行转导,诱发各种肥厚反应[18];高血压状态下除了交感神经兴奋性增高外,还可使局部心肌组织液中内皮素-1过度生成,促进DNA和蛋白质合成,使心肌肥厚加重[19]。 所以原醛症患者需要采用以螺内酯为基础的联合降压方案,积极控制血压,逆转心肌细胞肥厚及纤维化,从而降低LVMI,预防心脏事件发生。
本研究应用COOP/WONCA功能状态量表了解患者健康状况,两组原醛症患者平均总分都大于21分,健康状况不容乐观,且低血钾组更为明显,所获得的分数与测得的LVMI客观数据较一致。进一步分析显示,低血钾组在体能、日常活动、健康变化、整体健康4个维度得分显著高于正常血钾组,尤其在体能方面,平均得分4分,不能快步行走。虽然这些患者LVEF在67%左右,但实际的心脏功能已开始下降,我们推测与这些患者LVMI增加有关,这与国外的研究报道[20]相符。同时低血钾组与正常血钾组COOP/WONCA量表中情绪、社交活动、疼痛得分无明显差异。两组间情绪得分无显著差异,平均4.5分左右,但焦虑、烦躁、抑郁、消沉或悲哀情绪都已经达到严重至非常严重,可能和大部分原醛症患者每日口服降压药物品种多,担心药物不良反应及疾病本身的心血管并发症有关。现代医学诊治观念重视身心健康才是完整的健康,长期情绪焦虑或抑郁会导致各种其他疾病的产生[21]。这些原醛症患者的心理健康有待提高,可能需要进一步临床心理治疗及护理关怀。
综上所述,低血钾原醛症患者有更高的LVMI,且体能及整体健康状况低于正常血钾原醛症患者。对低血钾原醛症患者应积极补钾,控制血压,并进一步筛查出有手术指征的患者,尽早手术以提高生活质量改善健康状况。本研究也提示我们要进一步加强高血压人群中的低血钾原醛症患者的慢病管理。
