人脐带间充质干细胞培养上清液对甲状腺乳头状癌细胞诱导人脐静脉内皮细胞血管形成的影响
2020-06-11丁超董利阳郑婷婷刘佳梦康萍张助毛朝明
丁超, 董利阳, 郑婷婷, 刘佳梦, 康萍, 张助, 毛朝明
(江苏大学附属医院核医学科, 江苏 镇江 212001)
甲状腺乳头状癌(papillary thyroid carcinoma, PTC)是一种源于甲状腺滤泡上皮细胞的恶性肿瘤,发病率约占所有甲状腺癌的80%[1]。目前PTC的治疗方式主要包括外科手术、甲状腺激素以及放射性碘,然而PTC患者的复发率仍呈逐年上升趋势[2]。研究表明,肿瘤内血管的形成与PTC的恶性程度、淋巴结转移以及复发密切正相关[3],而抑制肿瘤新生血管的形成已成为肿瘤治疗的焦点。间充质干细胞(mesenchymal stem cells, MSCs)是一类具有自我更新和多向分化能力的成体干细胞[4]。有研究指出,神经胶质瘤细胞受骨髓来源的MSCs作用后,其分泌物可以显著抑制内皮细胞血管的形成[5],提示MSCs有着抑制肿瘤内血管形成的能力。而目前,MSCs对PTC诱导的血管形成有无影响仍不明确。本研究拟用人脐带间充质干细胞(human umbilical cord MSCs, hUCMSCs)培养上清液(hUCMSC-CM)刺激PTC细胞系TPC-1,观察hUCMSC-CM对TPC-1细胞诱导人脐静脉内皮细胞(human umbilical vein endothelial cells, HUVEC)血管形成能力的影响,旨在为PTC的治疗提供新策略。
1 材料与方法
1.1 材料
hUCMSCs的提取参考本课题组前期报道[6]。TPC-1、HUVEC购自上海生物化学与细胞研究所;hUCMSCs培养基(苏州赛业公司);胎牛血清、青霉素、链霉素及DMEM培养基(美国Gibco公司);Matrigel基质胶、抗人CD73 PE、抗人CD90 PE、抗人CD14 PE、抗人CD19 PE(美国BD公司);RNA抽提试剂TRIzol及逆转录试剂(日本TaKaRa公司);实时定量PCR试剂(北京康润诚业有限公司);兔抗人血管内皮生长因子(vascular endothelial growth factor, VEGF)抗体、BCA蛋白浓度测定试剂盒(上海碧云天生物技术有限公司);兔抗人β-肌动蛋白抗体(美国CST公司);ECL发光液、PVDF膜(美国Millipore公司);人VEGF ELISA试剂盒(美国R&D Systems公司)。
1.2 方法
1.2.1 细胞培养 TPC-1细胞及HUVEC细胞培养于含10%胎牛血清的DMEM培养基(含100 IU/mL青霉素及100 μg/L链霉素)中,于37 ℃、5% CO2的培养箱中培养。
1.2.2 hUCMSCs的鉴定 将P3代hUCMSCs(1×106个)置于15 mL离心管中,并分别加入CD90、CD73、CD14、CD19及小鼠抗人IgG(阴性对照)抗体。4 ℃条件下染色15 min,随后用PBS洗涤2次。将洗涤后的hUCMSCs置于流式管中,并应用流式细胞仪检测抗体表达,使用FlowJo软件对结果进行分析。使用hUCMSCs成骨诱导培养基、成脂肪诱导培养基(均购自苏州赛业公司)分别对 hUCMSCs进行培养,21 d后,分别采用茜素红染色、油红O染色观察其向骨、脂肪分化的能力,具体的操作方法参考苏州赛业公司的实验手册。
1.2.3 hUCMSC-CM的收集 将hUCMSCs(P3-P7代)细胞种植于10 cm培养皿中,当细胞长至密度达到70%左右时,更换无血清培养液继续培养24 h,然后及时收取培养上清液于15 mL离心管,300×g离心5 min以去除细胞碎片,然后将上清液用0.22 μm滤器过滤,分装,-80 ℃保存。
1.2.4 hUCMSC-CM刺激TPC-1细胞 计数3×105个TPC-1细胞种于6孔板中,待细胞贴壁后吸出培养液,并分别更换为对照培养液、20% hUCMSC-CM、40% hUCMSC-CM继续刺激24 h。24 h后,再次更换为无血清培养液继续培养24 h,分别收集3组TPC-1细胞培养上清液于15 mL离心管中,300×g离心5 min以去除细胞碎片,然后将上清液用0.22 μm滤器过滤,用于后续实验。
1.2.5 基质胶小管形成实验 实验前24 h,将基质胶从-20 ℃冰箱中取出放于4 ℃冰箱充分融化,在96孔板中每孔加入50 μL基质胶,将其置于37 ℃、5% CO2培养箱中静置2 h,使其凝固。计数5×104个HUVEC细胞分别与步骤“1.2.4”中收集的TPC-1细胞培养上清液100 μL混合成细胞悬液,并加入含有基质胶的96孔板中,每组设置5个复孔,置于37 ℃、5% CO2培养箱中,每隔3 h在显微镜下进行观察,当有明显血管形成时立即进行拍照。使用Image J图像分析软件测量各组形成的小管总长度。并计算血管形成率,血管形成率(%)=实验组长度/对照组长度×100%。
1.2.6 CCK-8法检测TPC-1细胞的增殖 将TPC-1细胞接种于96孔板(3×103个/孔),每组设置5个复孔,分别加入对照培养液、20% hUCMSC-CM、40% hUCMSC-CM,在6 h、24 h、48 h时间点,每孔加入10 μL CCK-8溶液,轻轻混匀,在37 ℃、5% CO2培养箱中孵育2 h,使用酶标仪在450 nm波长处检测光密度(D)值。
1.2.7 实时定量PCR检测TPC-1细胞中VEGFmRNA的表达 收集对照培养液、20% hUCMSC-CM、40% hUCMSC-CM处理24 h后的TPC-1细胞,TRIzol法提取总RNA,按逆转录试剂说明书操作获取cDNA。以β-肌动蛋白为内参、cDNA为模板,实时定量PCR定量检测各组TPC-1细胞中VEGFmRNA表达。PCR验证引物购自广州富能基因有限公司(产品货号VEGF:HQP117835;β-肌动蛋白:HQP016381)。PCR反应体系10 μL:cDNA 4 μL、引物1 μL(终浓度为2 μmol/L)、2×Taq预混反应试剂5 μL。反应程序:50 ℃ 2 min; 95 ℃ 10 min; 95 ℃ 15 s, 60 ℃ 1 min,40个循环。基因表达量以2-ΔΔCt表示,实验独立重复3次。
1.2.8 蛋白质印迹检测TPC-1细胞VEGF的表达 收集对照培养液、20% hUCMSC-CM、40% hUCMSC-CM处理24 h后的TPC-1细胞,加入蛋白裂解液RIPA,充分振荡混匀后置于冰上,每10 min重复振荡1次,重复3次。随后12 000×g离心15 min,取上清液,应用BCA法测定蛋白质浓度。接着加入上清液体积1/4的5×上样缓冲液,充分混匀后置于金属浴中95 ℃ 10 min热变性后分装至-80 ℃保存备用。取40 μg蛋白加至10%聚丙烯酰胺胶中电泳,并湿转至PVDF膜上。将PVDF膜取出后用5%脱脂奶粉37 ℃封闭1 h,并分别加入兔抗人β-肌动蛋白(1 ∶1 000稀释)、兔抗人VEGF抗体(1 ∶1 000稀释)4 ℃孵育过夜。次日用TBST洗膜3次,每次10 min。随后加入HPR标记的山羊抗兔二抗(1 ∶2 000稀释),37 ℃孵育1 h,TBST洗膜3次后ECL曝光显影。
1.2.9 ELISA检测TPC-1细胞培养上清液中VEGF的含量 取步骤“1.2.4”中TPC-1细胞的培养上清液,按照ELISA试剂盒说明书操作,每孔加入50 μL样本稀释液,再加入200 μL标准品或待测样品,将反应板充分混匀后置37 ℃孵育120 min。用洗涤液将反应板充分洗涤3次,在滤纸上印干。每孔中加入200 μL酶标抗体工作液,将反应板置37 ℃孵育120 min。再次洗板并印干,每孔加入200 μL底物工作液,置37 ℃暗处反应120 min。每孔加入50 μL终止液,30 min内用酶标仪在450 nm处测D值。根据标准品D值绘制标准曲线,计算出待测样品中VEGF含量。
1.3 统计学分析

2 结果
2.1 hUCMSCs鉴定
倒置显微镜下观察可见hUCMSCs(P3代)大小一致,呈长梭形,并以“漩涡状”排列生长。经成骨或成脂诱导培养液培养3周后,分别用茜素红和油红O染色,可见橘红色钙化物和红色脂滴,表明这种梭形细胞有着向成骨和脂肪分化的能力。流式细胞术检测发现,细胞表面CD73和CD90阳性率大于95%,而CD14和CD19阳性率小于2%。这些结果符合国际细胞治疗学会对MSCs的定义,提示hUCMSCs提取成功。见图1。
2.2 hUCMSC-CM作用后的TPC-1细胞培养上清液抑制HUVEC血管形成
基质胶小管形成实验结果显示,与对照组相比,经hUCMSC-CM刺激后的TPC-1细胞培养上清液可显著抑制HUVEC形成管状结构(F=83.25,P<0.001)。表明hUCMSC-CM显著抑制了TPC-1细胞诱导HUVEC血管形成的能力。见图2。
2.3 hUCMSC-CM抑制TPC-1细胞的增殖
CCK-8法结果显示,与对照组相比,经hUCMSC-CM刺激后的TPC-1细胞在24 h(F=18.35,P<0.01)和48 h(F=18.58,P<0.01)的增殖能力均显著降低。见图3。
2.4 hUCMSC-CM抑制TPC-1细胞中VEGF的表达及分泌
实时荧光定量PCR结果显示,与对照组相比,经hUCMSC-CM刺激后,TPC-1细胞中VEGFmRNA的转录水平显著下降(F=169.5,P<0.001)。蛋白质印迹实验结果显示,hUCMSC-CM可明显下调TPC-1细胞中VEGF蛋白的表达水平(F=217.5,P<0.001)。ELISA分析结果显示,hUCMSC-CM处理后,TPC-1细胞培养上清液中VEGF的含量明显降低(F=21.38,P<0.05)。见图4。
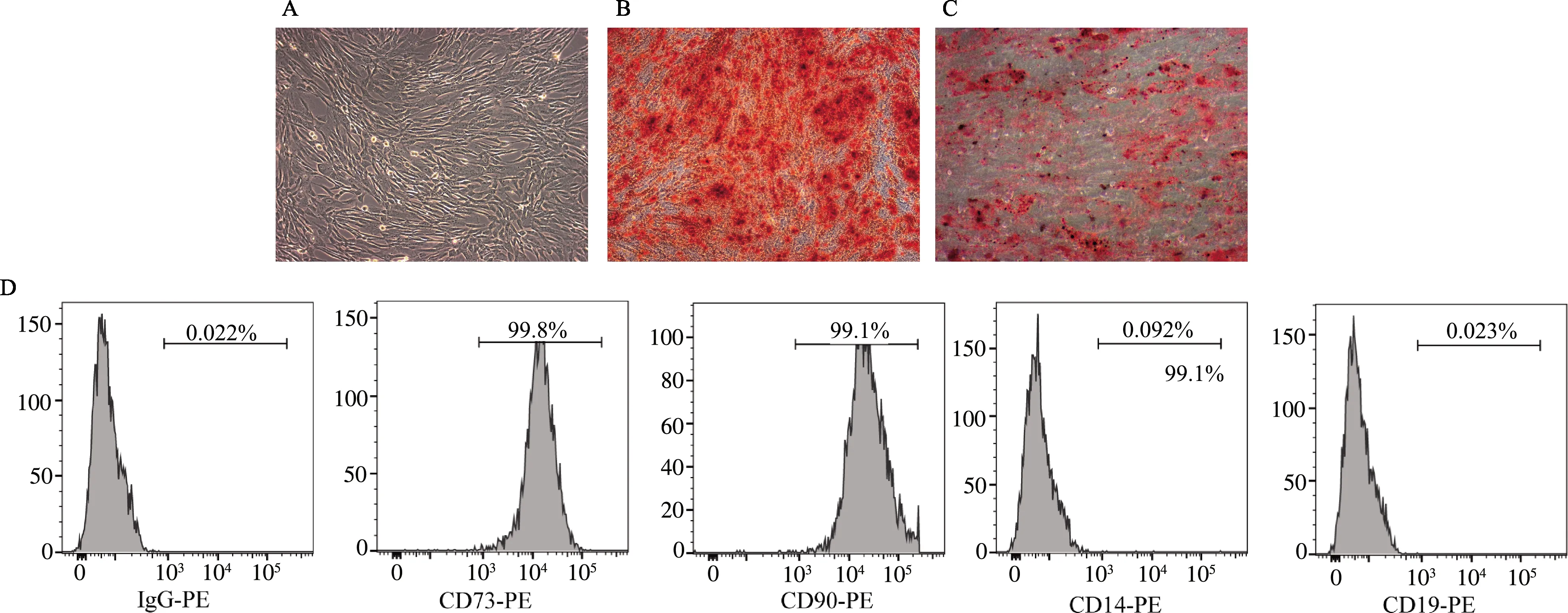
A:hUCMSCs的形态(100×);B:hUCMSCs的成骨诱导(100×);C:hUCMSCs的成脂诱导(100×);D:hUCMSCs的表面标志
图1 hUCMSC的鉴定

A:各组血管内皮细胞形成的血管网状结构(100×);B:血管形成率图2 基质胶小管形成实验检测HUVEC血管形成能力

图3 CCK-8法检测TPC-1细胞的增殖
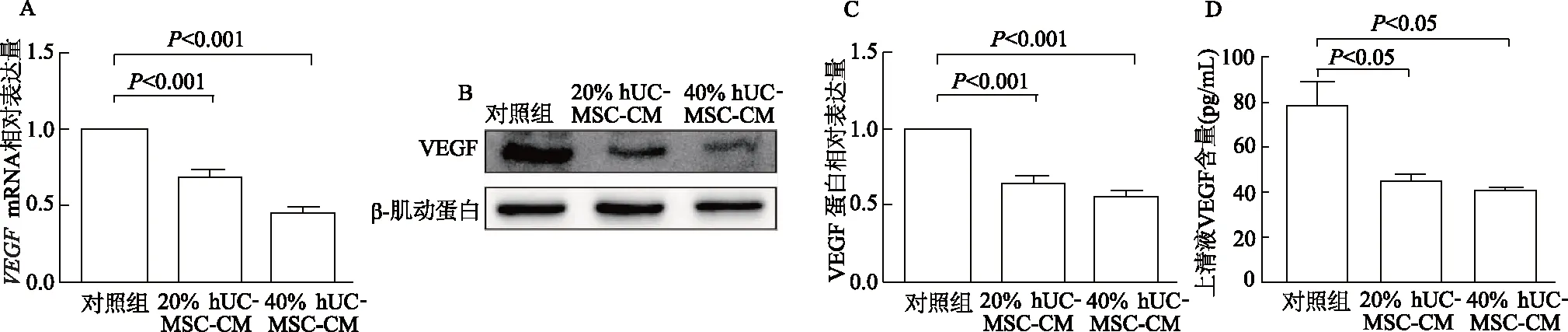
A:实时荧光定量PCR;B:蛋白质印迹;C:VEGF蛋白相对表达量;D:ELISA图4 hUCMSC-CM作用后TPC-1细胞中VEGF的表达及分泌的变化
3 讨论
MSCs是一种源于发育早期中胚层的具有多种分化潜能和自我更新能力的成体干细胞,可来源于多种组织,包括骨髓、脂肪、脐带、甲状腺、月经血等[4]。而在众多MSCs来源的组织当中,人脐带容易获得、不违背伦理且hUCMSCs具有易提取、易体外培养、低免疫原性等优势,hUCMSCs成为了MSCs领域的研究焦点[7-8],甚至多个国家已成立hUCMSCs细胞库用于临床疾病的防治[9]。本研究选用hUCMSCs为研究对象,通过细胞形态的观察、成骨成脂分化潜能的测定以及流式标志的检测,进一步证实hUCMSCs提取的可靠性。
肿瘤内血管的形成是肿瘤得以发生发展的重要保证,是肿瘤营养的主要供给。因此切断肿瘤营养供给成为肿瘤治疗的热点之一[10]。肿瘤细胞在生长过程中可分泌多种促血管生成的因子(如VEGF)以促进肿瘤新生毛细血管的形成[11],而抑制肿瘤细胞分泌这些促血管生成因子可有效地抑制肿瘤的进展[12]。基于MSCs有着向肿瘤部位趋化的特性,MSCs与肿瘤的关系成为近些年研究的焦点,而MSCs与肿瘤血管形成的报道也日益增多。Zhu等[13]发现,骨髓来源的MSCs和胃癌细胞混合并接种于裸鼠皮下后,肿瘤生长加速,且MSCs可以显著促使瘤体内新生血管的形成。然而,Otsu等[14]发现,骨髓来源的MSC和黑色素瘤混合并注入裸鼠皮下后,瘤体生长受抑,且瘤内血管密度降低。此外还有研究指出,神经胶质瘤细胞受骨髓来源的MSCs作用后,其分泌物可以显著抑制内皮细胞血管的形成[5]。这种MSCs对肿瘤血管生成结果的差异可能与MSCs的来源、肿瘤的类型等不同有关[15]。然而,MSCs对PTC诱导的血管生成有无影响目前尚未见报道。
本研究结果显示经hUCMSC-CM刺激后的TPC-1细胞培养上清液可显著抑制HUVEC血管的形成。同时hUCMSC-CM可以显著抑制TPC-1细胞的增殖。这些结果提示hUCMSC-CM对TPC-1细胞有着直接和间接的抑制效应。而hUCMSC-CM对TPC-1细胞的其他生物学效应(如凋亡、侵袭等)是否有影响以及其是否可在体内抑制PTC的生长尚需进一步探究。
VEGF是肿瘤细胞分泌的血管形成最强烈的刺激因子,在血管发生和形成过程中起着重要的正向调控作用[16]。Lee等[17]发现骨髓来源的MSCs的外泌体可抑制乳腺癌细胞VEGF的表达,而受MSCs作用后的乳腺癌细胞,其培养上清液可显著抑制HUVEC的血管形成。相似的是,本研究结果显示hUCMSC-CM可以显著抑制TPC-1细胞中VEGFmRNA和蛋白的表达,且显著减少了TPC-1细胞VEGF的分泌。这些结果提示hUCMSCs抑制TPC-1诱导HUVEC血管生成的机制可能源于对TPC-1细胞中VEGF表达的负调控。而hUCMSC-CM调控TPC-1中VEGF表达的潜在机制需要进一步探究。
综上所述,hUCMSC-CM可显著抑制TPC-1细胞诱导HUVEC血管形成的能力,这种作用机制可能源于对TPC-1细胞中VEGF表达的抑制。这可能为PTC的干预治疗提供新的策略。
