剖宫产后再孕孕妇阴道试产成功的影响因素
2020-06-07杨金霞
杨金霞
(天水市第一人民医院,甘肃 天水 741000)
随着我国剖宫产率不断上升以及二孩政策全面放开,剖宫产后再孕孕妇明显增多,给广大产科医务工作者带来了严峻考验。临床上既要尽可能降低剖宫产率,减少再次剖宫产给母儿造成的不良影响,又要预见和避免可能发生的子宫破裂对母儿导致的严重危害。为了给剖宫产后再孕孕妇选择合适的分娩方式,降低母儿风险,减少无指征剖宫产,提高阴道分娩率,对我院2016年1月至2018年1月符合阴道试产条件,且孕妇及其家属选择阴道试产的515例剖宫产后再孕孕妇进行回顾性研究,现分析总结如下。
1 资料与方法
1.1 资料
将2016年1月至2018年1月,因出现产兆来我院待产的剖宫产后再孕孕妇,且孕妇及其家属选择阴道试产的515例孕妇作为研究对象。产程中出现协调性宫缩乏力时,均予以0.5%缩宫素静滴加强产力。孕妇年龄20~41岁,孕周36+5~42+6周,本次妊娠距前次剖宫产平均时间>3年。阴道试产成功者418例,阴道试产失败者97例。阴道分娩组孕妇平均年龄(29.43±4.08)岁,平均体重(65.51±4.50)kg;剖宫产组孕妇平均年龄(28.13±3.70)岁,平均体重(66.32±5.01)kg;阴道分娩组平均宫颈Bishop评分为(7.5±1.5)分,剖宫产组平均宫颈Bishop评分为(7.5±2.5)分。
1.2 阴道试产适应证
本次妊娠距前次剖宫产时间不短于18个月;孕前及孕期B超检查子宫疤痕愈合良好,孕前未见瘢痕憩室,孕期子宫下段肌层连续,厚度≥3mm,孕中晚期无子宫下段疼痛、发胀等不适,产检子宫下段无压痛;前次剖宫产指征不存在,本次妊娠无新的剖宫产指征出现;前次剖宫产为子宫下段横切口,且无切口撕裂、术后感染等;胎儿为单胎头位,估计体重<3900g,宫颈Bishop评分≥5分;本次妊娠无严重的产科及内科合并症;孕妇及其家属同意阴道试产并签字确认。
1.3 评价指标与方法
比较阴道分娩组及剖宫产组孕妇平均年龄、体重、宫颈Bishop评分以及新生儿体重有无显著性差异;计算阴道分娩组及剖宫产组前次分娩经阴道试产孕妇所占比例;计算阴道分娩组及剖宫产组顺产愿望强烈者所占比例。把研究对象按孕周<39周和孕周≥39周分为两组,计算两组阴道分娩率并比较有无显著性差异;计算阴道分娩组中孕周<39周者和孕周≥39周者所占比例,比较有无显著性差异;计算剖宫产组中孕周<39周者和孕周≥39周者所占比例,比较有无显著性差异。
1.4 统计学处理
2 结果
(1)阴道分娩组及剖宫产组孕妇平均年龄、体重、宫颈Bishop评分及新生儿体重无显著性差异(P>0.05),见表1。前次分娩经历阴道试产者共339例,此次阴道分娩308例,阴道分娩率为90.86%,前次分娩未经历阴道试产者176例,此次阴道分娩110例,阴道分娩率为62.50%,二者阴道分娩率有显著性差异(P<0.05),见表2。此次妊娠顺产愿望强烈者400例,阴道分娩360例,阴道分娩率为90.00%,此次妊娠顺产愿望不强烈的孕妇115例,阴道分娩58例,阴道分娩率为50.43%,二者阴道分娩率比较有显著性差异(P<0.05),见表3。
(2)孕周<39周和孕周≥39周孕妇阴道分娩率有显著性差异(P<0.05),孕周<39周者阴道分娩率明显高于孕周≥39周者,见表4。孕周<39周339例,阴道分娩300例,阴道分娩率为88.50%,孕周≥39周176例,阴道分娩118例,阴道分娩率为67.05%;阴道分娩组418例,<39周300例,占71.77%,≥39周118例,占28.23%。
(3)孕周<39周和孕周≥39周的剖宫产率有显著性差异(P<0.05),孕周<39周的剖宫产率明显低于孕周≥39周的剖宫产率,见表5。剖宫产组97例,孕周<39周39例,占40.21%,孕周≥39周58例,占59.79%。
表1 阴道分娩组及剖宫产组孕妇平均体重、年龄、宫颈Bishop评分及新生儿体重比较(±s)

表1 阴道分娩组及剖宫产组孕妇平均体重、年龄、宫颈Bishop评分及新生儿体重比较(±s)
阴道分娩组剖宫产组P组别 孕妇平均年龄(岁)29.43±4.08 28.13±3.70>0.05 418 97 n 孕妇平均体重(kg)65.51±4.50 66.32±5.01>0.05新生儿平均体重(g)3275±377 3410±391>0.05宫颈Bishop评分7.5±1.5 7.5±2.5>0.05

表2 前次分娩经历阴道试产与此次阴道分娩的关系(n)

表3 顺产愿望与阴道分娩的关系(n)

表4 孕周与阴道分娩的关系(n)
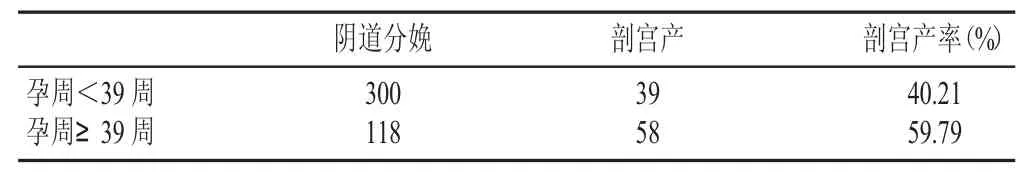
表5 剖宫产与孕周的关系(n)
3 讨论
3.1 剖宫产后再孕孕妇阴道试产的必要性
生育对于女性来说是一项非常重要的生活事件,是一个多维的涉及身体、情感、生理、文化和精神等的过程[1]。终止妊娠的方式有阴道分娩、剖宫产。阴道分娩是一种自然分娩方式,较剖宫产对产妇的创伤小。剖宫产是一种手术,是无法阴道分娩孕妇的分娩方式。虽然剖宫产可以减轻分娩疼痛和对胎儿安全的焦虑,但是自然分娩对于孕妇产后生理机能恢复和心理健康而言都是更好的分娩方式,产前教育中应提倡自然分娩[1]。随着镇痛及无痛分娩技术的发展、成熟,分娩过程中的疼痛被大大减轻,甚至消失,为广大孕产妇带来了福音。近几十年,我国剖宫产率不断上升。据报道,我国1980~1984年剖宫产率为19.5%,1985~1988年上升到25.4%,1989~1992年则为35.3%[2],之后几年某些地方甚至高达70%。随着二孩政策的变化,剖宫产后再孕孕妇逐年增加。近年来,由于孕期保健工作的不断深入,人们认识到阴道分娩更有益于母婴健康,选择阴道分娩的孕妇逐年增多,其中以初产妇最为明显。因此,有关剖宫产后再孕孕妇阴道试产方面的问题,越来越受到产科界关注。
3.2 剖宫产后再孕孕妇阴道试产成功的影响因素
对我院2016年1月至2018年1月515例剖宫产后再孕孕妇进行回顾性研究,比较阴道分娩组与剖宫产组的孕周、年龄、体重、宫颈Bishop评分及新生儿体重、前次分娩是否经历阴道试产、孕妇及其家属对分娩方式的最初诉求发现,两组孕妇年龄、体重、宫颈Bishop评分及新生儿体重比较无显著性差异,考虑与病例入选条件有关;孕周、前次分娩是否经历阴道试产、孕妇及其家属对阴道分娩的期望值有显著性差异,说明影响剖宫产后再孕孕妇阴道试产成功的因素有出现产兆时的孕周,即宫颈自然成熟的时间,前次分娩是否经历阴道试产以及孕妇及其家属的精神心理因素。孕周<39周阴道分娩率高,孕周≥39周者阴道分娩率低。孕38周时羊水量约1000ml,孕40周约800ml,孕38~40周羊水量逐渐减少。正常量的羊水对分娩有促进作用,可避免脐带受压,在胎位改变时起缓冲作用,避免胎儿窘迫,前羊水囊可促进宫口扩张。前次分娩经历阴道试产的孕妇此次试产成功率明显高于未试产的孕妇,考虑与产道松弛度有关,前次分娩经历阴道试产者,此次类似经产妇试产,故成功率较高。此次阴道分娩愿望强烈的孕妇试产成功率高,属于精神心理因素对分娩的影响。有些孕妇在孕期就想好要阴道分娩,故在孕期采取有利于阴道分娩的措施,如控制自身及胎儿体重,加强锻炼等。分娩过程漫长,且伴随高级别疼痛,需要产妇有勇气、有信心,信心是士气,如果没有信心,则成功的希望也就变小了。
3.3 剖宫产后再孕孕妇阴道试产管理
可试产的剖宫产后再孕孕妇在孕产妇分级管理中属于一般风险,试产过程中要加强监护,监测生命体征、胎心变化(剖宫产后再孕孕妇发生子宫破裂时的最早、最多的表现为胎心异常)、宫缩强度及频率、产程进展、子宫形态、下腹有无压痛、有无异常阴道流血等情况,定时定量半流质饮食,做好随时中转剖宫产的准备。如果产房有手术室,则能为剖宫产后再孕孕妇试产时的母婴安全提供更有力的保障。最新的多中心队列研究发现,从出现异常情况到手术处理的时间少于30min,一般母儿预后较好[3]。试产过程中,如出现产程进展不顺利,或产妇及其家属不愿继续试产,应立即剖宫产结束分娩。第二产程禁用腹压,当胎头越过坐骨棘平面时,可适当助产缩短第二产程。产后务必探查宫腔是否完整,监测生命体征,注意有无产后出血,警惕子宫破裂引起腹腔内出血。
3.4 提高剖宫产后再孕孕妇阴道分娩率
剖宫产后再孕孕妇阴道分娩率低的原因有以下几方面:(1)孕妇对剖宫产后再孕阴道试产认识不足,受不正确观念影响,将危险因素扩大,不愿意阴道试产;(2)医患关系紧张,医生工作压力大,孕妇及其家属要求高,医生为了自保故在剖宫产后再孕孕妇分娩方式的选择上,倾向于剖宫产,不愿多做解释,且过分强调试产风险。提高剖宫产后再孕孕妇阴道分娩率需从以下几个方面着手。首先,加强孕期宣教,使孕妇及其家属充分认识剖宫产及阴道分娩的利弊,知道剖宫产并非万能。顺产的婴儿平衡性、记忆、学习及模仿等能力明显强于剖宫产的婴儿[4]。剖宫产作为一种处理难产、高危妊娠的分娩方式在很大程度上减少了产科并发症、新生儿并发症的发生,但它同时也有可能引发其他并发症[5],剖宫产不能降低围产儿死亡率,反而使母婴并发症增多[6]。孕妇应均衡孕期营养,控制自身及胎儿体重,如无医务人员认为需要休息的疾病,则正常工作,家人在孕期及产前给予孕妇鼓励、支持,避免其受到不良信息影响。其次,医生作为分娩方式的主要决策者,应该严格把握阴道试产指征,鼓励适合试产的剖宫产后再孕孕妇阴道试产,不过分强调子宫破裂、胎儿死亡等风险,使孕妇对阴道试产失去信心。
总之,符合阴道试产条件的剖宫产后再孕孕妇,阴道试产的相对风险较高,但绝对风险较低,故应在临床推广。要严格把握剖宫产后再孕孕妇阴道试产适应证及禁忌证,加强产前、产时保健,积极处理产程,与孕妇及其家属充分、及时沟通,客观告知风险、并发症的预测及防范,获得孕妇及其家属的理解和支持,发现问题及时果断处理。此外,要增强产科医生和助产士阴道助产能力,这样才能提高产科工作质量,将剖宫产后再孕孕妇阴道试产风险降到最低。
