十二指肠神经内分泌肿瘤的CT影像学特征分析
2020-06-05祝则峰马建兵袁琳娜柯萍王佳吴侃
祝则峰,马建兵,袁琳娜,柯萍,王佳,吴侃
(嘉兴市第一医院,浙江 嘉兴314000)
神经内分泌肿瘤(neuroendocrine neoplasms,NEN)多起源于神经内分泌细胞,小部分起源于肽能神经元。神经内分泌细胞具有神经内分泌表型,可产生多种激素,遍布全身各处,因此神经内分泌肿瘤可以发生于任何部位,最常见于胃、肠、胰腺等消化系统器官,而发生于十二指肠者较为罕见。与胰腺等部位神经内分泌肿瘤一样,即使病灶最长径在1cm以下,也有可能已经发生了周围淋巴结及肝脏等器官的转移[1]。本文对9例十二指肠神经内分泌肿瘤的临床资料进行总结,分析其CT影像学特征,报道如下。
1 资料与方法
1.1 一般资料 收集2009年7月-2019年4月本院经病理证实的9例十二指肠神经内分泌肿瘤(duodenal neuroendocrine neoplasms,D-NEN)的临床资料,男 7例,女 2例,年龄 26-77岁,平均(59.0±3.2)岁。主要临床症状为腹痛4例,腹泻1例,乏力2例,消化不良2例。9例十二指肠原发性神经内分泌肿瘤中,神经内分泌癌G3级2例,神经内分泌瘤G1级(类癌)7例。镜下特点:(1)神经内分泌癌。镜下可见丰富的小圆细胞,细胞大小不均,呈多形性,核圆形弥漫或呈“巢”状分布,可见呈菊形团结构。免疫组化:8例阳性表达突触素(Syn),2例细胞角蛋白(CK)阳性,4例嗜铬蛋白 A(CgA)阳性(图1A)。 (2)神经内分泌瘤。 瘤细胞中等大小,核圆形,核异型性轻至中度,核分裂象数低,细胞呈梁状、腺样、筛状排列(图2A)。
1.2 方法 CT扫描仪器为GE Prospeed 4层和Siemens Definition AS 128层螺旋CT。扫描前半小时口服低密度对比剂饮用水800mL,开始扫描前再服水300mL,扫描范围为肝脏上缘至双肾门水平,层厚及间隔均为5mm。增强行三期扫描 (动脉期25~30秒、静脉期60~65秒及延迟期约120秒),均采用高压注射器,经肘静脉团注非离子型对比剂碘海醇(300mgI/mL,扬子江药业),注射速度为4mL/s。
1.3 评价标准 (1)病理诊断。由2名高年资病理科医师共同观察手术标本的常规HE染色和免疫组织化学染色图片,参照2010年WHO神经内分泌肿瘤分级标准[2],对肿瘤进行病理分级。G1级:核分裂象<2个/10个高倍视野和(或)Ki-67≤2%;G2级:核分裂象2-20个/10个高倍视野和(或)Ki-67为3%~20%;G3级:核分裂象>20个/10个高倍视野和(或)Ki-67>20%。 (2)影像学诊断。 分析肿瘤的大小、形态、位置、与周围组织脏器比邻情况及强化方式等,并与病理资料对照分析。
2 结果
2.1 位置与大小 7例神经内分泌肿瘤均表现为腔内肿块,其余2例神经内分泌癌中1例为腔外肿块,1例CT图像上未见显示。神经内分泌肿瘤位于十二指肠降部7例(77.8%),其中4例发生在壶腹周围;位于十二指肠球部2例(22.2%)。肿块最长径0.7~4.4cm 平均(2.0±0.3)cm;其中最长径≤1cm 1例,其余均>1cm。
2.2 CT平扫与增强 8例肿块CT平扫均呈均质等或稍低密度,边界清楚,内部均未见囊变、坏死及钙化;所有病灶增强后动脉期呈显著强化(图1C、2B),静脉期及延迟期减退5例,其中2例神经内分泌癌增强后强化方式及程度与G1级神经内分泌肿瘤无明显差异;1例CT图像上未见显示,但可见胆管及胰管扩张。
2.3 周围及远处转移 9例中3例可见周围淋巴结肿大(图2D-2E),1例合并胰腺头部侵犯,5例合并胰管及胆管扩张,1例术后1个月即发生肝脏多发转移,1例合并双侧肾上腺增生(图2F)。神经内分泌肿瘤7例,其中2例出现淋巴结转移,术后无复发或转移,余5例均无周围淋巴结转移及组织器官侵犯,术后无复发或转移;神经内分泌癌2例,1例出现淋巴结转移,术后2个月出现肝转移,术后3个月后死亡,其余1例侵犯胰腺头部,随访至今无复发或转移。
3 讨论
3.1 临床特点 十二指肠降部区神经内分泌肿瘤可发生于任何年龄,多见于40-60岁,平均发病年龄56.4岁,性别上无显著差异[3-4]。大部分患者因腹胀就诊,其他临床症状及体征为恶心、呕吐及上腹部包块,少数患者因肿瘤破裂出现黑便而就诊;实验室检查无特异性。根据肿瘤分泌的物质是否引起典型临床症状可分为功能性和非功能性两大类。功能性神经内分泌肿瘤由于其分泌大量神经内分泌物质,因此较早就出现典型的临床症状;而非功能性神经内分泌肿瘤多无临床症状,只有当肿瘤较大并压迫邻近器官产生症状时患者才来就诊,或体检中偶然发现。本组中1例为功能性,且合并双侧肾上腺增生,其余均为非功能性。
3.2 CT影像学表现 (1)发生部位:十二指肠神经内分泌肿瘤多发生于十二指肠球部及降部,此与神经内分泌细胞的分布有关,本组中亦见大部分病灶发生于十二指肠降部;(2)生长方式:神经内分泌肿瘤起源于十二指肠的黏膜或黏膜下,因此其生长方式常为向腔内呈息肉状结节或肿块型生长,据文献报道[5-6],腔内息肉样肿块型约占52%,壁内肿块型约占39%,其他少见类型为局部肠壁增厚型及腔外肿块型,本组中大部分亦为腔内型;(3)大小:十二指肠神经内分泌肿瘤通常较小,可能与该病特殊的发病部位以及较早就出现临床症状有关,其最大径1.0~4.0cm[7],平均约2.0cm,本组瘤体最大径 0.7~4.4cm,平均(2.0±0.3)cm,与文献相符,而利用多平面重建技术(冠状位和矢状位)可以发现较小的病灶及增厚的肠壁;(4)CT平扫病灶特点:CT平扫病灶呈等或稍低密度,密度均匀或不均,钙化、囊变及坏死少见;(5)CT增强病灶特点:大部分病灶动脉期呈显著强化,静脉期及延迟期强化程度逐渐减低,此强化方式为神经内分泌肿瘤特征性表现[8];本组全部病例表现为动脉期显著强化,静脉期及延迟期逐渐减退5例;(6)周围及远处转移情况:周围淋巴结转移是十二指肠神经内分泌肿瘤最常见的表现,此可能与十二指肠神经内分泌肿瘤具有高度侵袭性有关,转移淋巴结主要位于胰头周围、肠系膜上动静脉旁及胃大小弯侧,CT平扫表现为等或低密度,增强后呈轻度到中度强化,而远处转移最常见的部位为肝脏,其转移灶的强化方式与原发灶相似,表现为动脉期显著强化,本组病例中3例可见胰头旁淋巴结转移,其中1例最小病灶仅表现为胰头周围淋巴结转移,原发灶未见明确显示,因此如胰头周围出现淋巴结显著强化者可提示存在十二指肠神经内分泌肿瘤的可能,可进一步行ERCP等检查;(7)周围侵犯情况:十二指肠神经内分泌肿瘤浸润深度大部分仅累及肌层,对周围组织的直接侵犯较少见,当病灶较大时可对周围组织压迫而引起胰、胆管扩张。本组5例合并胰管及肝内外胆管扩张。
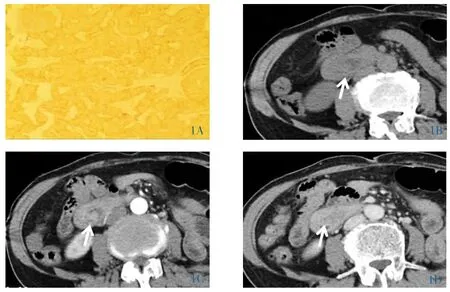
图1 女,65岁,十二指肠神经内分泌癌(G3级)。1A:免疫组化Syn弥漫阳性(HE×40);1B:十二指肠降部腔内见软组织结节影(箭头),平扫呈均匀等密度;1C:增强后动脉期显著强化(箭头);1D:静脉期仍呈持续强化(箭头)。
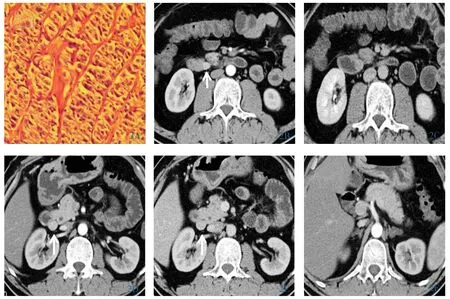
图2 男,51岁,十二指肠神经内分泌瘤。2A:细胞呈梁状排列(HE×100);2B:十二指肠降部腔内见软组织影(3.7cm×3.2cm),密度均匀,动脉期显著强化(箭头);2C:静脉期呈持续强化;2D:十二指肠降部旁见动脉期明显强化结节(箭头);2E:增强后静脉期仍持续强化(箭头);2F:双侧肾上腺呈结节状增生。
术前CT影像检查可以明确肿瘤的大小、浸润范围、周围及远处转移情况,为肿瘤术前诊断、分期及治疗方式的选择提供重要参考。Pawe等[9]对NEN的生物学行为研究发现,肿瘤长径小于1.0cm且分化良好者转移率为2%,长径大于1cm者转移率达15%~25%,另有学者报道,十二指肠乳头部的NEN即使肿瘤最长径小于1cm,淋巴结转移率也接近50%[10],说明位于十二指肠乳头部且最长径大于1.0cm的原发灶,其转移率相当高。本组中3例出现周围淋巴结转移,转移率约33.3%,因此作者认为当神经内分泌肿瘤位于十二指肠乳头部且最长径大于1.0cm时要高度重视,术后应密切随访,观察有无局部及远处转移。
3.3 鉴别诊断 十二指肠神经内分泌肿瘤少见,因此常易误诊为其他富血供肿瘤,本组1例误诊为十二指肠腺癌。十二指肠神经内分泌肿瘤主要需与以下病变相鉴别:(1)十二指肠间质瘤。大部分为腔外生长型,呈圆形或类圆形,CT增强后肿块呈轻度到中度强化,较大者内部可出现坏死,但一些表现不典型的十二指肠神经内分泌肿瘤常易误诊为间质瘤。(2)十二指肠腺癌。发生部位为壶腹区乳头周围,常伴十二指肠降部管壁僵硬及胆道系统梗阻扩张,因此其临床症状出现较早,另外其CT增强后具有轻度、延迟强化的特征;本组中1例误诊为腺癌,分析原因可能为术前对CT影像中病灶动脉期强化特点、十二指肠降部蠕动及胆道系统扩张情况不够熟悉。(3)十二指肠旁Castleman病。该病较少见,呈圆形或椭圆形,增强后动脉期明显均匀强化,此与腔外肿块型十二指肠神经内分泌肿瘤较难鉴别,但一般无临床症状,只有在肿块较大、压迫十二指肠引起梗阻时才会有临床症状。
十二指肠神经内分泌肿瘤好发于十二指肠降部,表现为局灶性息肉样肿块、腔内肿块或局部肠壁增厚,增强CT动脉期大部分病灶呈显著强化,静脉期及延迟期持续强化,而部分较小病灶在CT图像上无法显示时可通过观察周围异常强化淋巴结或肝内富血供转移灶以提示十二指肠神经内分泌肿瘤的存在。
