宫颈腺样囊性癌的病理特征分析
2020-06-05李宁宁王泳超孙文勇
李宁宁,王泳超,孙文勇
(浙江省肿瘤医院,浙江 杭州 310022)
宫颈腺样囊性癌 (adenoid cystic carcinoma,ACC)常发生于具有管状腺泡状结构的外分泌腺体或器官,最常见于涎腺,也可发生于泪腺、汗腺、支气管、乳腺等。宫颈ACC由Mcgee等[1]于1965年首次报道,其发病率较低,仅占宫颈肿瘤1%以下[2]。不同于其它部位的ACC,发生于宫颈者恶性程度较高,早期诊断较为关键。本文回顾性分析5例宫颈ACC,并进行相关文献复习,总结其病理特征。
1 资料与方法
1.1 一般资料 收集2008年1月-2019年5月经病理确诊的宫颈ACC 5例,复核所有病理切片及免疫组化染色结果,并回顾性分析其临床病理资料。5例年龄54-76岁,中位年龄65.4岁,主要症状均为绝经后阴道不规则流血。4例行盆腔CT+增强示宫颈不规则软组织肿块影,其中3例增强后不均质强化,1例增强后明显强化;1例行盆腔MRI示宫颈结节状异常信号,增强后不均质强化。5例均无淋巴结转移或远处转移,均采取子宫+双附件+盆腔淋巴结清扫术,术后均进行辅助放疗。随访截止时间2019年5月。失访1例,存活1例,死亡3例(其中1例术后12个月出现两肺和尿道口转移),死亡 3 例的总生存期(overall survivai,OS)分别为20、42和64个月。
1.2 方法 所有标本均经4%中性甲醛固定、石蜡包埋,选取典型蜡块以4μm为厚度切片并进行HE及免疫组化染色。免疫组化染色采用EnVision二步法, 所用一抗主要有 CK7、CD117、CK5/6、P40、P63、ER、PR、Ki-67 等,均购自Dako公司,操作步骤按说明书进行。选取正常宫颈组织作为阴性对照,特定部位(CK7、CK5/6 细胞膜阳性,P40、P63、ER、Ki-67细胞核阳性,CD117细胞浆/细胞膜阳性)出现棕褐色判读为阳性。
2 结果
2.1 大体表现 5例中内生型3例,外生型2例;肿块最长径3~6cm,平均4.1cm。4例浸润至间质深层近外膜,1例浸润至间质浅层。5例临床病理资料详见表1。
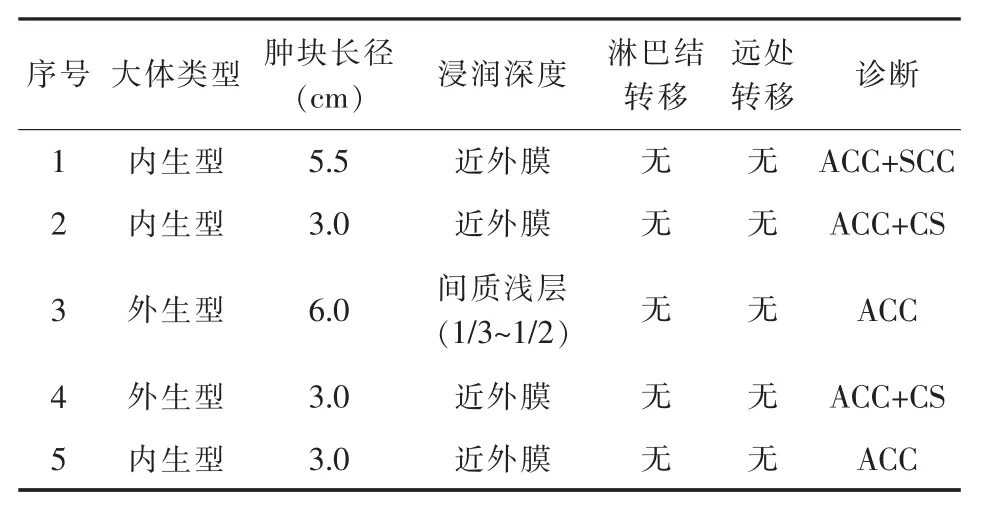
表1 5例ACC者临床病理资料
2.2 镜下表现 5例中仅2例由ACC单一成分构成(图1A-1B);1例由ACC及SCC构成,SCC分化较好,癌巢中央可见角化珠形成,两种成分之间无明显移行过渡 (图1C);2例病理诊断见宫颈癌内瘤(CS)(其上皮成分为ACC),间质见梭形细胞肉瘤成分,细胞异型性较大,可见病理性核分裂象(图1D)。5例均可见ACC典型的筛状生长方式,肿瘤由腺上皮和肌上皮两种成分构成,可见大小不等的圆形或卵圆形成假性腺腔,内含嗜碱性物质,还可见少量真性腺腔,其腔隙较小,内可见嗜伊红的分泌物。此外,可见管状结构,其组成细胞与筛状结构相似。其中1例可见少量实性结构,局灶可见坏死。
2.3 免疫组化 宫颈ACC主要由腺上皮及周围的肌上皮细胞构成,腺上皮细胞表达CK7、CD117,呈局灶阳性;肌上皮细胞表达P40、P63等;CK5/6阳性(图2);部分假性腔隙内充满玻璃样变物PAS和消化PAS染色阳性 (图3);Ki-67指数均较高,这与其侵袭性高、预后差密切相关。1例ER(+),但比例较低(<5%),1例ER阴性。
3 讨论
宫颈ACC是一种罕见的肿瘤,迄今为止报道较少,其侵袭性高、预后较差,早期诊断意义重大。发生机制目前尚未明确,有研究指出宫颈ACC来源于宫颈储备细胞[3-4],宫颈的储备细胞属于多潜能细胞,故其可向鳞状上皮、腺上皮等多种组织方向分化。本组5例中有1例由宫颈ACC和SCC构成,还有2例为宫颈ACC和CS成分混杂。
本研究主要对宫颈ACC临床病理特征及免疫组化表达情况进行分析,发现宫颈ACC在形态学上与其它部位的ACC相似,由腺上皮和肌上皮两种细胞构成,可呈筛状、小管状或者实性排列。其免疫组化表达具有特征性:腺上皮细胞表达CK7,肌上皮细胞可表达 SMA、P63、P40、actin、S-100 等。伴SCC者表达鳞状上皮特异性标志物:P40、P63,伴肉瘤成分者可见间质内梭形细胞肉瘤成分,细胞异型性大,病理性核分裂象较多见。随访发现2例单纯ACC患者1例术后62个月后死亡,1例目前无复发或转移,伴SCC的患者术后1年即出现远处转移,之后8个月内死亡;2例CS患者中1例失访,1例术后42个月死亡。总之,ACC患者5年生存率较低(本研究中仅1例存活),由于病例数的限制,无法进一步明确单纯ACC患者和伴发其它成分者生存率有无差异。另外,ACC的浸润深度、淋巴结和远处转移情况对预后的影响也值得后续关注。
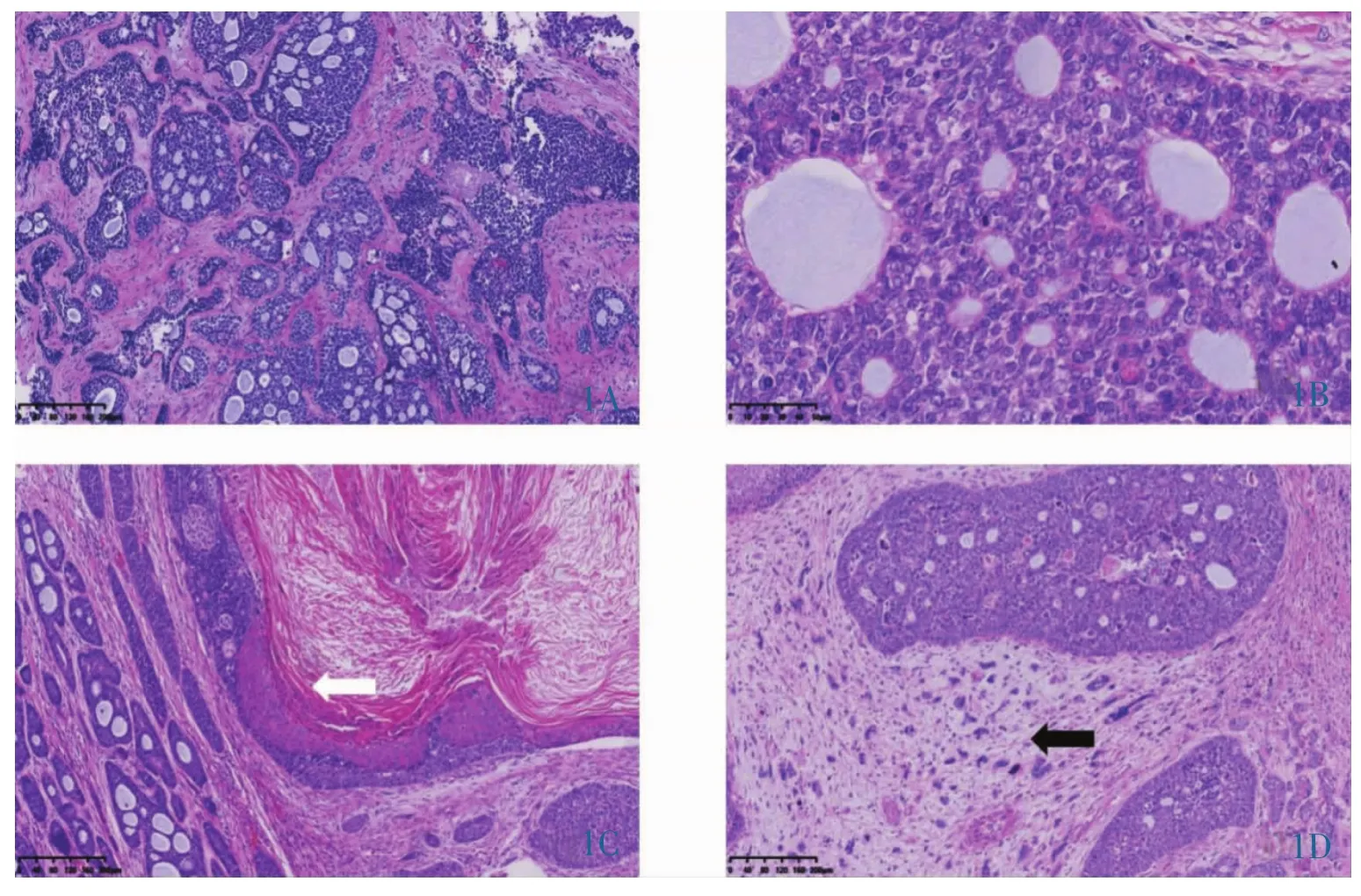
图1 宫颈ACC组织学表现。1A:低倍镜下肿瘤主要呈筛孔状、管状排列,小区可呈实性排列(HE×100);1B:高倍镜下肿瘤由腺上皮和肌上皮两种成分构成(HE×400);1C:宫颈ACC伴 SCC,可见癌巢及角化现象(白箭,HE×100);1D:宫颈 ACC伴 CS成分,间质肉瘤细胞呈梭形,细胞异型性较大(黑箭,HE×100)。
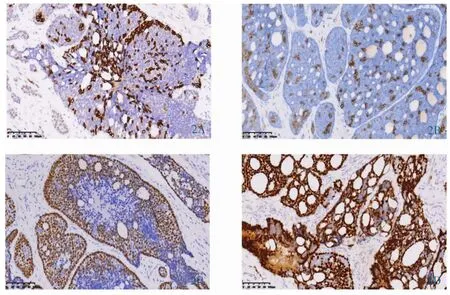
图2 宫颈ACC免疫表型。2A:腺上皮细胞CK7阳性(SP法×200);2B:腺上皮细胞CD117局灶阳性(SP 法×200);2C:肌上皮细胞 P40 阳性(SP 法×200);2D:肌上皮细胞 P63 阳性(SP 法×200)。

图3 宫颈ACC特殊染色结果。3A:筛孔样结构所形成腔隙PAS染色(白箭,EnVision×200);3B:筛孔样结构所形成腔隙消化PAS染色(黑箭,EnVision×200)。
宫颈ACC需要与以下疾病相鉴别:(1)宫颈腺样基底细胞癌。常见于绝经后女性,患者常无明显临床症状。镜下形态可与宫颈ACC相似,但是异型性较小,坏死少见,预后较好。癌巢周围细胞常呈栅栏状排列,类似于皮肤基底细胞癌。子宫颈腺样基底细胞癌中的鳞状上皮表达P63而腺样成分不表达;而Bcl-2则在子宫颈腺样基底细胞癌中表达[5]。(2)小细胞癌。肿瘤主要呈不规则巢团状、腺样或弥漫片状排列,可见假菊形团样结构;瘤细胞主要呈短梭形或淋巴细胞样,胞质稀少,细胞核深染[6],特异性表达 CgA、突触素 Syn、CD56。(3)宫颈 SCC。本研究有1例复合性宫颈浸润性鳞癌及ACC,当ACC伴广泛鳞化时就需要与SCC相鉴别。SCC肿瘤多呈巢状分布,肿瘤细胞较大,常呈多边形,可见癌巢和角化珠,免疫组化P40、P63、CK5/6阳性表达。
CD117是一种分子量为145KD的酪氨酸激酶蛋白,通过与干细胞生长因子结合发挥生物学作用[7]。目前普遍认为CD117是ACC的特异性标记物,它主要表达于腺上皮细胞,周全等[8]依据组织学形态将68例头颈部ACC分为四个级别:1级为典型的筛管结构;2级、3级实性成分>30%;4级伴高级别转化,他们发现部分肌上皮细胞也表达CD117,且其在肌上皮的表达强度与组织学分级密切相关。本研究中CD117均为腺上皮表达,尚未发现CD117在肌上皮中的表达。CD117是一种由C-KIT基因编码的酪氨酸激酶受体,伊马替尼通过作用于C-KIT突变的相应位点作为胃肠间质瘤治疗的特异性靶向药物已在临床广泛应用[9]。Penner等[10]发现在涎腺ACC中存在C-KIT突变,但在涎腺多形性低级别腺癌则不发生相关突变。对于ACC激素受体表达情况目前尚无统一标准,Ozono等[11]认为ACC可以表达激素受体,Arpino等[12]则持反对意见。本研究1例ER(+)<5%,1例ER阴性。
宫颈ACC主要通过手术治疗,由于其恶性程度较高,术后常以放射治疗作为辅助手段。本文5例均在术后行辅助性放射治疗。目前宫颈ACC中是否存在C-KIT突变尚无报道,对于手术难以切除的病例,C-KIT突变能否成为其治疗的新靶点是后续需进行的相关研究。
