MRCP 与腹部CT 在肝外胆结石诊断中的比较分析
2020-03-24梁国
梁国
(广西柳州市人民医院 放射科,广西 柳州 545000)
0 引言
肝外胆结石属于常见胆管疾病,好发于30-50岁年龄群体,与胆道寄生虫感染等因素相关,临床多表现为右上腹部疼痛、恶心、呕吐等,随着病情进展可导致患者出现黄疸、高热等综合症状[1]。当前,腹部CT 为传统肝外胆结石诊断方法,可通过CT 图像观察肝脏内是否存在结石,但该诊断方法成像模式单一,且易漏诊。磁共振胰胆管造影(magnetic resonance cholangio pancreatography,MRCP)为非介入性胰胆管成像技术,无需造影剂,且操作便捷、简单,对胆道系统疾病敏感性较高,并可明确显示病灶具体位置,可提供更多临床信息,有利于患者早期确诊治疗[2]。本研究选取我院疑似肝外胆结石患者68 例,旨在对比分析磁共振胰胆管造影(MRCP)与腹部CT在肝外胆结石诊断中的应用价值。报告如下。
1 资料与方法
1.1 一般资料
选取我院2017 年4 月至2018 年12 月疑似肝外胆结石患者68 例,男47 例,女21 例,年龄26-67 岁,平均(45.37±10.19)岁,体质量指数20-24 kg/m²,平均(22.65±0.39)kg/m²。
1.2 诊断方法
均行MRCP、腹部CT 诊断。
(1)腹部CT 诊断:采用64 排Philips Brilliance iCT 检查,嘱患者禁食8h、空腹饮水(250-500 mL),静脉滴注优维显造影剂1.5 mL/kg,无患者仰卧位,扫描病变部位,扫描层距5-10 mm、层厚6-8 mm、螺厚1.5。
(2)MRCP 诊断:采用GE Signa Twinspeed 1.5T 超导型MR 扫描仪,嘱患者禁食3-4 h,取仰卧位,体部相控阵线圈,扫描矩阵、层厚参数分别为412×512、3-6 mm。横断面T1 WI扫描,重复时间(TR)、恢复时间(TE)分别为200 ms、2.4 ms;冠状位T2 W1 扫描,TR、TE 分别为4500 ms、96 ms;FLAIR 扫描,TR、TE 分别为8000 ms、94 ms。
1.3 观察指标
以术后结果为“金标准”,对比MRCP、腹部CT诊断灵敏度、特异度、准确度、漏诊率、误诊率、阳性预测值、阴性预测值。
1.4 统计学分析
通过SPSS 22.0 对数据进行分析,计数资料n(%)表示,χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 诊断结果
经肝胆外科术后结果证实为肝外胆结石58 例,胆道感染3 例,胆囊癌2 例,胆管细胞癌3 例,胰头癌2 例。采用腹部CT 诊断出肝外胆结石44 例,非肝外胆结石24 例;采用MRCP 诊断出肝外胆结石54 例,非肝外胆结石14 例,见表1。
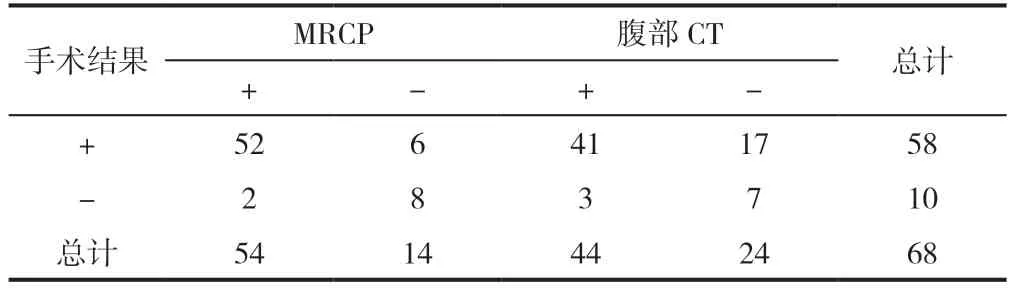
表1 诊断四格表(n=68)
2.2 诊断效能
MRCP 诊断与腹部CT 诊断相比无显著差异(P>0.05)。MRCP 诊断高于腹部CT 诊断,漏诊率低于腹部CT 诊断,差异有统计学意义(P<0.05),见表2。

表2 诊断效能(n=68)
3 讨论
肝外胆结石发病率较高,且年龄越大发病率越高,随着病情进展易引发胰腺炎、肝脓肿等并发症[3]。相关研究指出,早期确诊有利于临床制定有效治疗方案,且对改善患者病情具有积极意义[4]。腹部CT 通过X线扫描技术可有效诊断出阳性肝外胆结石,但因横断面成像层厚、结石成分等因素导致阴性肝外胆结石诊断效果欠佳,且CT 图像缺乏整体性、连续性,不利于直观判断结石情况,影响诊断结果[5]。MRCP 具有全面性,且图像分辨率较高,可多方位、清晰呈现胆道系统结构。本研究采取MRCP 诊断,研究结果显示,MRCP 诊断灵敏度89.66%、准确度88.24%高于腹部CT 诊断(70.69%、70.59%),漏诊率10.34 低于腹部CT 诊断29.31%(P<0.05),提示MRCP 诊断度、灵敏度更高,漏诊率更低[6]。与腹部CT 对比,MRCP具有以下优势:①无需使用造影剂,依照管腔内液体形态可判断病变情况;②扫描范围广,可通过多切面、多层次扫描实现多方位成像,扫描切层方向、患者姿势均不会影响扫描结果,且图像观察不受方位、角度限制;③清晰度高,通过图像可明确结石位置、大小、结构,同时可清晰观察胆管、胆囊情况,可为临床确诊提供数据支持。
综上所述,在肝外胆结石诊断中,MRCP 诊断灵敏度、准确度更高,漏诊率更低,对患者早期确诊治疗具有积极意义。
