进展期直肠癌新辅助放疗后形成永久性造口的危险因素分析
2020-03-02刘鹏张轲李建科易波邓自建燕锦
刘鹏, 张轲, 李建科, 易波, 邓自建, 燕锦
近年来,进展期直肠癌术前常联合应用新辅助治疗。根据美国国家综合癌症网络(NCCN)发布的2018版诊疗指南,建议对Ⅱ~Ⅲ期中低位直肠癌先行新辅助放化疗,缓解后行手术治疗,以达到完全缓解[1]。新辅助放疗可降低直肠癌病理分期,减少术后复发,提高保肛率[2-3]。但是新辅助放疗常造成组织水肿、缺失正常组织层次及肠管的纤维化[4]。为预防术后并发症的出现,常对进展期直肠癌患者行预防性造瘘。临床工作中常发现完成新辅助放疗的直肠癌患者,其预防性造口还纳失败率明显增加。但目前对其二者之间关系的研究报道尚少。本研究通过回顾性分析在我院行新辅助放疗+直肠前切除术+预防性造瘘的进展期直肠癌患者资料,探讨此类患者的临床特点及新辅助放疗对预防性造口还纳的影响。
1 资料与方法
1.1 一般资料 选取2013年1月至2018年1月四川省肿瘤医院收治的行新辅助放疗+直肠前切除术+预防性造瘘治疗的中-低位进展期直肠癌患者64例。男45例,女19例;中位年龄56.5岁;体重指数(23.03±2.79)kg/m2。其新辅助放疗指征为:T3~4N0~2M0,包括短程放疗和长程放疗联合化疗,短程放疗方案为25 Gy/5次,长程放疗联合化疗中放疗方案为45.0~50.4 Gy/25~28次;化疗方案为卡培他滨单药化疗、XELOX方案或FOLFOX方案。所有患者皆按拟定方案完成新辅助治疗。
1.2 研究方法 收集并分析入组患者的年龄、性别、体重指数、肿瘤大小、肿瘤分期(AJCC)、肿瘤距肛缘距离、新辅助放疗方案、手术方式、肿瘤消退分级、造口位置、造口是否还纳、还纳间隔时间、术后相关并发症及术后复发转移情况。所有吻合口瘘、直肠阴道瘘、输尿管瘘、吻合口狭窄均有相关临床症状;均经临床查体、内镜或影像学检查证实。所有局部复发及远处转移均经病理活检或影像学证实。造口还纳前均行肠镜检查,对肠腔通畅无狭窄、吻合口愈合良好且肠道功能恢复良好者行造口还纳术。
2 结果
2.1 基本病理资料 本组64例直肠癌患者的肿瘤直径中位数为2 cm,其基本病理资料见表1。

表1 64例直肠癌患者的基本病理资料
2.2 造口相关情况 本组64例患者造口位于末端回肠者58例(90.6%),横结肠者6例(9.4%)。从造瘘至造口关闭的时间为(23.6±10.0)周。其中造口成功还纳46例(71.9%),形成永久性造口18例(28.1%)。
2.3 永久性造口的病因分析 术后随访共18例患者未能成功还纳造瘘口,具体原因如下:吻合口瘘7例(38.9%),吻合口狭窄4例(22.2%),输尿管瘘1例(5.6%),局部复发1例(5.6%),远处转移5例(27.7%)。
2.4 相关辅助检查所见 对永久性造口患者进行分析,发现术后发生吻合口瘘的患者,其窦道常经久不愈或愈合后再发吻合口瘘,见图1。对吻合口狭窄的患者行直肠指检及肠镜检查,发现其狭窄不仅位于吻合口,而且吻合口上方肠段也常形成狭窄,见图2。钡餐造影也可见此类变化,且显示近段肠管蠕动减弱,狭窄肠段上方肠管明显扩张,见图3。盆壁MRI检查可发现盆壁软组织有水肿、纤维化及增厚的表现,吻合口上方层面肠壁稍增厚,增强后黏膜强化,见图4。

图1 术后吻合口经久不愈(a:术后11个月;b:术后1年9个月)

图2 术后吻合口及近段肠腔狭窄

图3 钡餐造影示吻合近端肠段狭窄
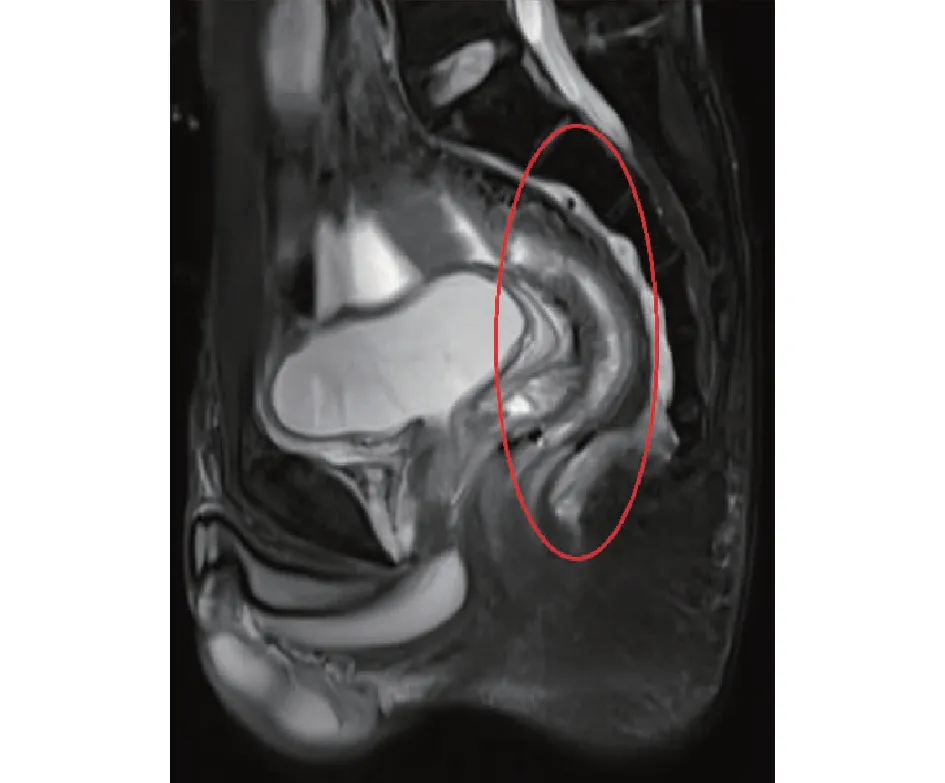
图4 吻合口上方层面肠壁稍增厚,增强后黏膜强化
3 讨论
尽管新辅助放化疗改善了进展期直肠癌患者的预后和生活质量,但是因放疗本身特性,对肿瘤附近的肠管及周围组织也造成不同程度损伤。有研究表明,放疗致使切除肿瘤标本近、远切缘的微血管计数减少,狭窄血管比例增高,组织受损明显[5]。放疗后的细胞间质常有大量纤维素渗出,使正常组织弹性丧失甚至纤维化;毛细血管常被纤维化间质包绕,形成狭窄[6]。在手术中发现,部分放疗患者肠管及周围脂肪组织明显水肿和纤维化,组织间隙分界不清。上述变化共同导致了术后并发症发生率增加。
本研究发现新辅助放疗后出现永久性造口的主要原因为:吻合口瘘、吻合口狭窄、局部复发及转移。本研究吻合口瘘发生率高达12.5%(8/64),高于未行新辅助放疗的吻合口瘘发生率5.7%[7]。多项研究报道新辅助放疗会使吻合口瘘发生率增高[8-10]。吻合口瘘是永久性造口的主要危险因素,原因主要有以下几点:① 新辅助放疗后,因肠管微循环减少、血管狭窄,使肠管缺血缺氧,形成经久不愈的窦道或愈合后再发吻合口瘘。② 因吻合口瘘的渗出物致肠管及盆腔发生严重感染,致局部组织炎性增生,促使纤维瘢痕形成,加之放疗造成的组织纤维化,进一步加剧肠管纤维化,形成严重的吻合口及肠腔狭窄。③ 在长期炎症刺激和放射损伤的双重作用下,部分肠管功能减退甚至丧失,致使肠腔废用性萎缩。以上因素共同造成造瘘口不能还纳,转变为永久性造口[11-13]。
永久性造口的另一危险因素为吻合口狭窄,本组中发生率为22.2%(4/18)。永久性造口患者吻合口狭窄与未经放疗的患者明显不同。本组患者不仅是吻合口狭窄,更是合并吻合口上方肠腔狭窄、纤维化、蠕动减弱,故常导致较严重的肠梗阻,进一步对肠管造成损伤,使其治疗更为困难,从而形成永久性造口。
据报道,复发转移也是永久性造口的危险因素之一[11,14]。本研究中因复发转移而最终未关闭造口的占33%(6/18)。发生复发转移的患者生存率降低,病情常急剧恶化,此时进行还纳手术对患者来说更是一种负担;另外局部复发导致的肿瘤生长可再次阻塞肠道,形成机械性肠梗阻,使患者丧失还纳机会。
随着直肠癌的诊疗指南及规范化治疗的推广,越来越多的直肠癌患者将接受新辅助放疗。因此行新辅助放疗前,应充分评估患者的病理分期,根据实际情况选择治疗方案;同时要求放射科医生做到精准放疗。术中可使用荧光造影技术监测患者结直肠血供灌注时间及灌注强度,以判断肠道血供情况,对血供不佳者及时处理;保留左结肠动脉是吻合口漏的保护性措施之一[15-16],因此术中尽量保留左结肠动脉。若术后出现吻合口瘘应积极治疗,如穿刺引流、经肠腔内引流、内镜下负压引流、放置被膜自膨式金属支架、使用内镜吻合夹或手术重建消化道等,尽量减轻其带来的不良影响[17-18]。对于因吻合口狭窄而导致的永久性造口,可采用球囊扩张、支架置入或经肛门内镜手术以减轻狭窄;若上述方法均无效,可根据患者情况考虑是否需要手术切除狭窄肠段并再次吻合[19]。
综上所述,因新辅助放疗所致的肠管纤维化及微循环减少等病理改变,使吻合口瘘、吻合口及其近段肠道狭窄的发生率增高,进一步导致永久性造口的发生率增加。对于永久性造口,本文介绍了一些初步的干预措施,但这些方式对未行放疗的患者常有较好疗效,对于因新辅助放疗所致的永久性造口疗效往往不甚理想,故对其最佳的防治方法还需要开展进一步的临床研究。
