术前血清血管内皮生长因子对乳腺疾病的鉴别诊断意义
2020-03-02刘喻王磊於恩桥孙洁刘建夏
刘喻, 王磊, 於恩桥, 孙洁, 刘建夏
乳腺癌是女性肿瘤中发病率最高、致死率第二位的恶性肿瘤[1]。乳腺癌组织中血管内皮生长因子(vascular endothelial growth factor,VEGF)表达越高,肿瘤内的微血管密度越高,淋巴结转移的可能性越大,肿瘤组织内VEGF高表达与预后呈负相关[2]。血清VEGF(serum vascular endothelial growth factor,sVEGF)与乳腺癌患者预后及其他临床指标的关系目前尚无定论。本研究通过比较乳腺癌及乳腺良性疾病患者的术前sVEGF水平,分析乳腺癌患者sVEGF水平与其他相关临床指标间的关系,探讨用sVEGF检测取代术前穿刺及术中前哨淋巴结活检的可能性,以期为乳腺疾病的诊治提供依据。
1 资料与方法
1.1 一般资料 选取苏州大学附属第一医院甲乳外科2018年7-12月收治的乳腺癌患者110例(恶性组),年龄26~86(54.9±13.5)岁;绝经72例,未绝经38例;雌激素受体(ER)阳性69例,阴性41例;孕激素受体(PR)阳性55例,阴性55例;Ki-67>15% 71例,≤15% 39例;人表皮生长因子受体(Her-2)阳性31例,阴性79例;肿瘤直径≥2 cm 83例,<2 cm 27例;腋窝淋巴结阳性39例,阴性71例;浸润性导管癌89例,导管原位癌13例,黏液性癌5例,乳头状癌3例;Luminal A型22例,B型47例,Her-2型22例,三阴型19例;乳腺癌Ⅰ期32例,Ⅱ期65例,Ⅲ期11例,Ⅳ期2例。选取同期收治的乳腺良性疾病患者47例(良性组),年龄36~71(51.7±9.6)岁;乳腺病12例,纤维腺瘤18例,导管内乳头状瘤17例。两组纳入标准:① 女性患者,术后病理诊断明确;② 既往无乳腺疾病史;③ 既往无其他恶性疾病史;④ 术前无放疗或者化疗史;⑤ 无其他伴随疾病。两组患者年龄比较差异无统计学意义(t=1.698,P=0.092),具有可比性。
1.2 检验方法 所有患者均于入院时抽取其空腹静脉血,采用VEGF试剂盒(北京健平金星生物科技有限公司)检测其sVEGF水平:首先将待检样品与样品稀释液1∶1稀释,确保每个样品终体积≥250 μl。配液:将浓缩洗涤液用蒸馏水或去离子水稀释20倍。加样:分别在相应孔中加入校准品与待检样品200 μl,盖上封板膜,37 ℃温育60 min。洗涤:扣去孔内液体,加稀释后的洗涤液380 μl/孔;停留1 min后弃去孔内液体并在滤纸上扣干,重复5次。加酶:每孔加入酶标试剂200 μl。温育:用封板膜封板后37 ℃避光温育60 min。洗涤:扣去孔内液体,380 μl/孔加入稀释后的洗涤液;停留1 min后弃去孔内液体并在滤纸上扣干。重复5次。显色:先后在每孔加入显色液A、B各100 μl,轻轻振荡摇匀,封板后37 ℃显色10 min。测定:每孔加入终止液50 μl,轻轻振荡摇匀,置酶标仪于450 nm波长、参考波长630 nm条件下测定各孔的吸光度(A)值。依据校准品测量值绘制出标准曲线,然后依据样品的A值在坐标上找出对应的浓度,以结果×2作为最终的检测结果。参考值范围为6.25~142.2 pg/ml。
对于术前US-BI-RADS分级为4A及以上的患者行术前穿刺活检(抽血后),所有乳腺癌患者术中均行前哨淋巴结活检。采用美国雅培公司i2000SR全自动免疫分析仪及配套试剂检测肿瘤标志物CA153、CA125及肿瘤特异性生长因子。采用希森美康公司Sysmex XN-20型全血细胞分析仪及配套试剂检测中性粒细胞、淋巴细胞及C-反应蛋白。
1.3 统计学方法 采用SPSS 25.0软件对数据进行统计学分析,计量资料用M值表示,两组间比较采用两独立样本非参数检验;多组间比较采用K个独立样本非参数检验,组间两两比较采用Kruskal-Wallis检验;采用Pearson线性相关分析乳腺癌患者sVEGF与其他指标的相关性(|r|>0.8:强相关;0.3<|r|<0.8:中等程度相关;|r|<0.3:弱相关)。绘制受试者工作特征(ROC)曲线评价乳腺癌患者sVEGF、术前腋窝B超及sVEGF联合术前腋窝B超对腋窝淋巴结转移的预测价值。P<0.05为有统计学意义。
2 结果
2.1 两组sVEGF水平比较 良性组的sVEGFM值为75.41,乳腺癌组M值为80.53,差异无统计学意义(Z=-0.646,P=0.518)。
2.2 乳腺癌患者sVEGF水平与其他临床病理指标的关系 乳腺癌有腋窝淋巴结转移患者的sVEGF水平高于无腋窝淋巴结转移患者,差异有统计学意义(P<0.05)。不同临床分期乳腺癌患者sVEGF水平差异有统计学意义,Ⅳ期高于Ⅰ、Ⅱ期,Ⅲ期高于Ⅰ期,差异均有统计学意义(P<0.05);不同经期状态、ER、PR、Ki-67、Her-2、肿瘤直径、组织学类型、分子分型患者的sVEGF水平差异无统计学意义,见表1。
2.3 乳腺癌患者的sVEGF与其临床指标的相关性
本研究110例乳腺癌患者中有34例患者的血清学指标有不同程度的缺失,故只统计了余76例患者的资料。相关分析结果显示乳腺癌患者的sVEGF与血小板呈正比(r=0.241,P=0.036),sVEGF与CA153、CA125、肿瘤特异性生长因子、中性粒细胞、淋巴细胞及C-反应蛋白无相关性(r分别为0.091、-0.043、-0.151、0.222、0.107、0.197,P>0.05)。
2.4 sVEGF、术前腋窝B超及sVEGF联合术前腋窝B超对腋窝淋巴结转移的预测价值 ROC曲线结果显示利用sVEGF、术前腋窝B超及sVEGF联合术前腋窝B超均能诊断腋窝淋巴结转移[其ROC曲线下面积(AUC)分别为0.634、0.762、0.797,P<0.05],其中sVEGF联合术前腋窝B超的诊断效能最高,见图1。
3 讨论
3.1 sVEGF与临床指标及预后的关系 VEGF是一种促血管生成因子,其与肿瘤血管生成密切相关[4-5]。有学者认为VEGF可能因肿瘤细胞缺氧而产生[6-7]。本研究中良性组与癌症组间sVEGF水平无差异,与以往研究[8-9]结果一致,可能是因为本研究中大多数患者的TNM分期为Ⅰ、Ⅱ期,尚属于早期乳腺癌,因此与乳腺良性疾病差别不明显,也可能与本研究样本量较小有关,这也说明sVEGF尚不能取代术前穿刺病理。本研究结果还显示腋窝淋巴结转移患者的sVEGF水平高于无腋窝淋巴结转移患者,与以往研究[10-12]结果一致。Ⅳ期乳腺癌的sVEGF水平高于早期乳腺癌,也与以往研究[13-14]结果一致。在VEGF的作用下,新生的血管通常扭曲、较宽且缺乏神经支配,渗透性比较大,当手术造成癌细胞脱落时,癌细胞更容易进入到循环系统中而发生血行转移或淋巴转移[15],所以sVEGF高水平常被认为与乳腺癌快速进展或者远处转移有关[16-17]。也有学者认为,sVEGF高水平患者的预后差不仅与VEGF引起的肿瘤血管形成有关,还与血小板水平增高[18]及VEGF引起的免疫系统功能抑制有关[19]。本研究结果显示不同经期状态、ER、PR、Ki-67、Her-2、肿瘤直径、组织学类型、分子分型患者的sVEGF水平差异无统计学意义,与以往研究[20-21]一致。Rocca等[22]也曾报道sVEGF与Ki-67情况无关。Reeves等[23]研究发现sVEGF与是否绝经无关。Bahhnassy等[24]报道,三阴型乳腺癌患者的sVEGF水平高于非三阴型乳腺癌患者,本研究中未观测到类似的结果,可能与样本量和检测时所用的抗体不同有关,有的是抗VEGF121的,有的是抗其他类型VEGF的,也可能跟乳腺癌1号基因(BRCA基因)的表达情况有关[25]。sVEGF还可能跟月经周期有关,Kusumanto等[26]报道在分泌期sVEGF水平最低,在分泌期手术比在增殖期手术的预后更好[27-28]。
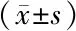
表1 110例乳腺癌患者临床病理特征与sVEGF水平的关系
注:*与Ⅰ期比较,P<0.05
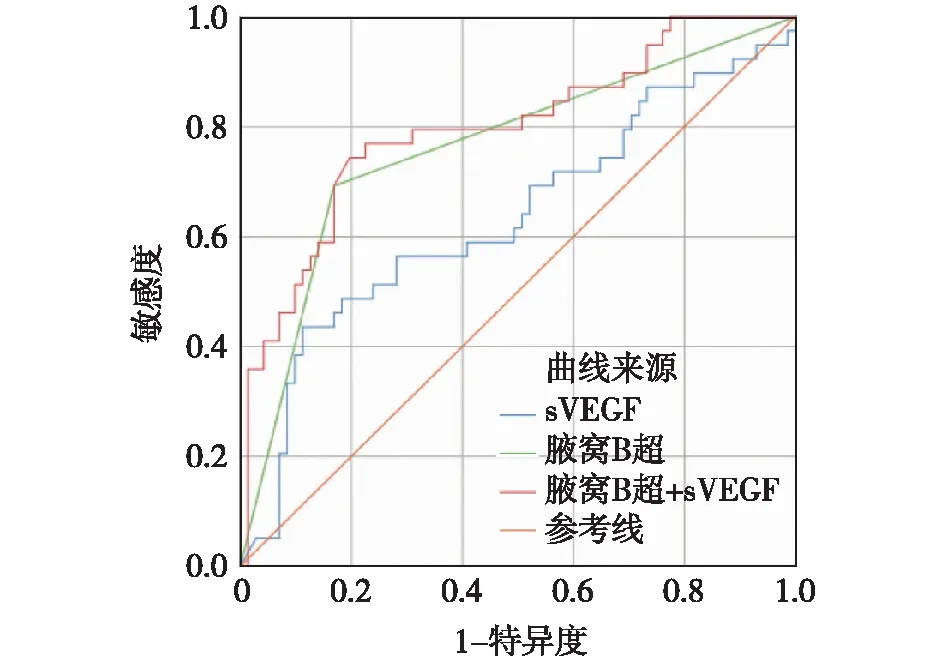
图1 sVEGF、术前腋窝B超及sVEGF联合术前腋窝B超诊断腋窝淋巴结转移的ROC曲线
3.2 sVEGF与前哨淋巴结活检 本研究结果示单凭术前sVEGF判断是否有腋窝淋巴结转移的准确性较低,术前腋窝B超联合sVEGF的准确性有一定提高,但与前哨淋巴结活检92.9%的准确率相比[29],仍不能取代术中前哨淋巴结活检,乳腺癌术中前哨淋巴结活检目前是判断有无腋窝淋巴结转移的可靠方法。Pérez等[30]研究了早期乳腺癌患者sVEGF与前哨淋巴结之间的关系,结果表明sVEGF并不能预测前哨淋巴结是否有转移。
3.3 sVEGF的来源以及临床解读 本研究示乳腺癌患者sVEGF水平与血小板水平呈正相关,与Arisato等[31]和Dittadi等[32]研究结果一致,均表明血小板可能是VEGF的主要来源。有学者研究发现乳腺癌患者手术后的sVEGF水平显著低于术前,提示sVEGF可能来源于肿瘤细胞[33-34]。笔者认为,术后sVEGF的降低不仅与肿瘤组织移除有关,还与术中失血造成血小板及sVEGF流失有关,Rocca等[22]发现乳腺癌患者术后第1天的sVEGF水平不降反升,可能与手术创面造成血小板增多有关,本研究中良恶性组间sVEGF水平无差异也提示了癌细胞可能不是sVEGF的主要来源。据此,笔者试想,如果能研制一种新药,既可以抑制血小板VEGF的释放,又不影响血小板的功能,可能为乳腺癌术后的抗VEGF治疗提供新思路。
综上所述,尚不能根据术前sVEGF水平高低来判断乳腺疾病的良恶性,可借助术前sVEGF水平判断乳腺癌患者有无腋窝淋巴结转移及患者临床分期;乳腺癌患者sVEGF与血小板水平呈正比;sVEGF联合术前腋窝B超诊断腋窝淋巴结是否有转移具有可行性。
