大肠癌患者术前纤维蛋白原、血小板与临床病理和预后的相关研究
2020-03-02唐国富綦晓龙李敏李厚泽
唐国富, 綦晓龙, 李敏, 李厚泽
大肠癌是常见消化道肿瘤之一,其发病率和死亡率均较高[1];据报道恶性肿瘤患者血液的高凝状态在肿瘤的侵袭和转移过程中起重要作用,且容易导致静脉血栓形成,而血栓形成是恶性肿瘤患者的常见并发症和死亡原因[2-4]。肿瘤细胞分泌生物因子导致机体凝血与纤溶系统异常,血液常处于高凝状态,高凝状态起重要作用的因子就是纤维蛋白原(fibrinogen,FIB)和血小板(platelet,PLT)。有研究证明术前血清FIB和PLT与多种恶性肿瘤发生发展及预后密切相关[5-10],但目前将二者作为一个联合指标分析其与大肠癌的临床特征及预后关系的报道较少;本研究主要分析大肠癌患者术前FIB和PLT表达水平,并将二者形成联合指标,探讨其与大肠癌临床病理特征和预后的关系。
1 资料与方法
1.1 一般资料 选取2012年2月至2014年2月在西南医科大学附属医院胃肠外科住院行肿瘤切除术的大肠癌患者的资料,按照美国国立综合癌症网络(NCCN)发布的结直肠癌临床实践指南的标准诊断。纳入具备完整的临床、病理及检验数据的患者。排除标准:① 放弃手术治疗或未行肿瘤切除术者;② 合并血管性病变、肝功能异常、出血及血栓病史;③ 术前有口服止血、抗凝药物史;④ 合并有其他肿瘤及血液系统疾病史;⑤ 有新辅助放化疗史。按以上标准共纳入符合要求的大肠癌患者244例,其中男159例,女85例,年龄26~84(58.1±11.0)岁。
1.2 研究方法 查阅患者的病历资料及术后病理报告,获取患者的临床特征指标:术前FIB浓度、术前PLT计数、性别、年龄、肿瘤部位、病理等级、浸润深度、淋巴结转移、远处转移、临床分期等。采用ROC曲线确定FIB和PLT的最佳截断值,根据最佳截断值,将FIB、PLT组成联合指标(F-PLT),并据此将244例大肠癌患者分为以下3组:0分组51例(FIB<3.02 g/L且PLT<25×109/L)、1分组68例(FIB<3.02 g/L且PLT>225×109/L或者FIB>3.02 g/L且PLT<225×109/L)、2分组115例(FIB≥3.02 g/L且PLT≥225×109/L)。
1.3 随访 通过门诊复查、住院复查、电话随访等方式随访患者的术后生存时间及生存状态。术后第1年每3个月随访1次,术后第2年每6个月进行1次,3年以后1年随访一次。随访时间截至2019年3月。

2 结果
2.1 FIB及PLT与大肠癌患者临床病理特征的关系 不同浸润深度、淋巴结转移、远处转移及TNM分期大肠癌患者的术前FIB和PLT差异有统计学意义(P<0.05),不同大肠癌病理等级患者的PLT水平差异有统计学意义(P=0.004);不同年龄、性别、肿瘤部位患者的FIB和PLT差异无统计学意义,见表1。
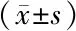
表1 不同临床特征大肠癌患者的术前FIB及PLT比较
2.2 ROC曲线确定FIB、PLT诊断大肠癌Ⅰ~Ⅱ期和Ⅲ~Ⅳ期的最佳截断值 FIB最佳截断值为3.02 g/L,此时的曲线下面积(AUC)为0.756,95%CI为0.685~0.827,敏感度74.9%,特异度71.0%;PLT最佳截断值为225×109个/L,此时的AUC为0.724,95%CI为0.683~0.790,敏感度76.0%,特异度65.0%,见图1。
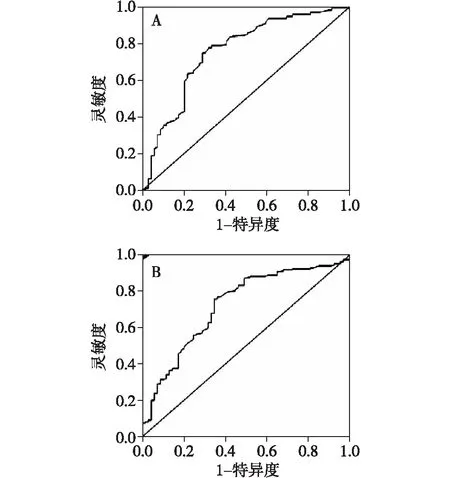
图1 纤维蛋白原(A)、血小板(B)区分大肠癌Ⅰ~Ⅱ期和Ⅲ~Ⅳ期的ROC曲线图
2.3 F-PLT评分与大肠癌患者临床病理特征的关系 F-PLT评分在不同大肠癌的浸润深度、淋巴结转移、远处转移和TNM分期中差异有统计学意义(P<0.05)。在不同的年龄、性别、肿瘤部位、病理等级中差异无统计学意义(P>0.05),见表2。

表2 F-PLT评分与大肠癌患者临床病理特征的关系 [例(%)]
2.4 大肠癌预后的影响因素分析 多因素分析显示,病理等级为低/未分化、有远处转移、临床分期Ⅲ~Ⅳ期、术前升高的PLT和FIB是影响大肠癌术后生存率的危险因素,差异有统计学意义(P<0.05),见表3。
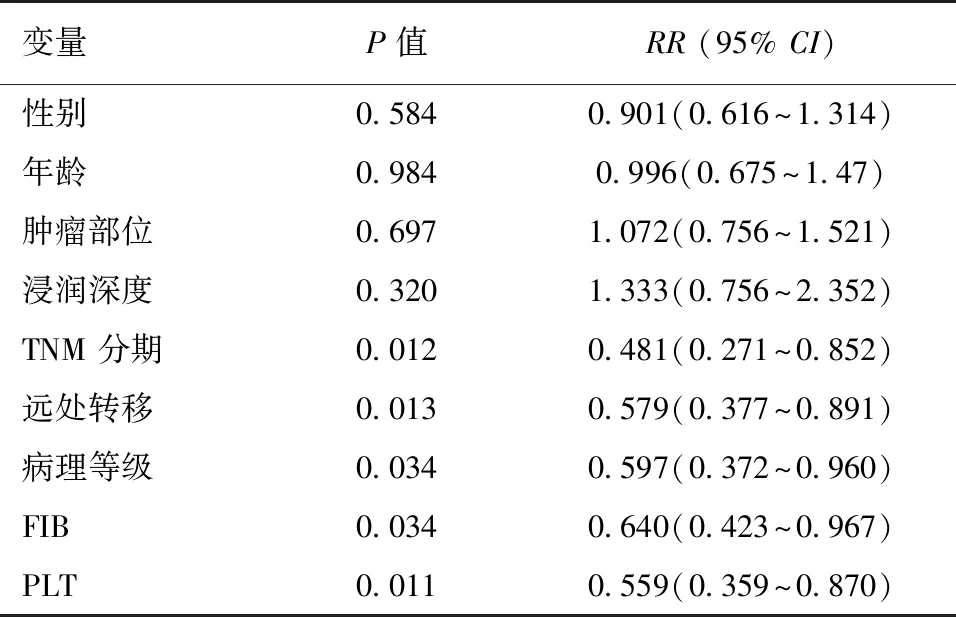
表3 Cox回归分析影响大肠癌患者预后的相关因素
2.5 不同F-PLT评分大肠癌患者的生存曲线分析F-PLT评分2分组患者的5年生存率低于0分组和1分组(50.6%vs. 62.9%、56.4.%),差异有统计学意义(Log-rankχ2=36.192,P<0.001),见图2。

图2 不同F-PLT评分大肠癌患者的生存曲线比较
3 讨论
3.1 FIB与大肠癌预后的关系 FIB是机体受到应激时,由肝细胞合成和分泌的的急性期蛋白,又称为凝血因子Ⅰ,是反映机体凝血状态的主要指标。在恶性肿瘤的发生和发展过程中,常常伴有凝血功能的异常。纤维蛋白原通过与促血管生成因子结合,纤维蛋白原/纤维蛋白基质形成一个储存因肿瘤细胞刺激而分泌的生长因子容器,从而促进肿瘤血管的生成和调节肿瘤细胞的增殖、迁移及浸润转移[11-12]。FIB在肿瘤细胞促凝作用下转变成纤维蛋白,沉积于肿瘤细胞外基质,为肿瘤细胞提供良好的血管生成床,促进肿瘤细胞的浸润和转移[13]。Tang等[14]研究认为术前升高的纤维蛋白原与大肠癌浸润转移、临床分期有关,升高的FIB是大肠癌预后的不利因素;Son等[15]研究提示FIB升高是早期大肠预后的不利因素。本研究表明术前FIB浓度与大肠癌浸润深度、淋巴结转移、远处转移、临床分期密切相关,即有淋巴结转移、有远处转移、肿瘤浸润越深、肿瘤分期越晚的患者,术前FIB浓度值可能越高。多因素分析提示术前FIB高水平是影响大肠预后的独立危险因素,综上,FIB可能是预测结直肠癌预后的一个指标。
3.2 PLT与大肠癌预后的关系 肿瘤细胞可通过间接释放凝血酶和肿瘤相关蛋白酶等物质或直接接触促进PLT的生成和活化,同时活化的PLT通过释放α颗粒释放血管内皮生长因子、血小板性生长因子,促进肿瘤组织血管的成长和肿瘤细胞的增殖,同时α颗粒还可以释放细胞因子、趋化因子、可溶性P选择素、基质金属蛋白酶等促进肿瘤细胞的侵袭和转移,PLT可在肿瘤细胞周围聚集形成血小板-肿瘤细胞复合体,保护肿瘤细胞免受免疫系统的攻击[16-18]。Sasaki等[19]提示术前PLT增多是大肠癌患者预后的独立危险因素,与肿瘤的T分期、M分期有关,T3~T4期患者PLT数明显高于T1~T2期患者,M1期患者血小板数明显高于M0期患者。Qiu等[20]研究提示术前PLT增多与大肠癌的分期有关,Ⅲ~Ⅳ期患者术前PLT增高的比例高于Ⅰ~Ⅱ期。本研究提示PLT与大肠癌的浸润深度、淋巴结转移、远处转移、病理等级、临床分期等临床病理特征密切相关,临床分期晚、浸润深度越深、有淋巴结转移、有远处转移、低分化的患者其术前PLT计数越高;多因素分析显示术前增高的PLT是大肠癌患者预后的危险因素。综上,术前PLT计数可作为一个判断结直肠癌预后的潜在指标。
3.3 F-PLT与大肠癌预后的关系 血小板糖蛋白Ⅱb和Ⅲa形成复合物是FIB的受体,肿瘤细胞可以通过血小板和纤维蛋白原形成大的复合聚体,把肿瘤细胞包裹在内,从而逃脱人体的免疫攻击[21]。马宇辰等[22]将FIB、PLT作为联合指标检测,两指标联合指标检测可以预测肺癌患者的预后。而目前将两指标作为联合指标检测判断大肠癌的预后研究较少,故本研究将FIB、PLT作为联合指标,评估其在诊断大肠癌及预后预测方面的临床价值。F-PLT评分与浸润深度、淋巴结转移、远处转移、临床分期密切相关,与性别、年龄、组织学类型、肿瘤部位无关。此外,本研究还对F-PLT评分0、1、2分患者的5年生存率进行分析,结果发现F-PLT评分为2分患者的5年生存率显著低于0分和1分的患者。
本研究最突出的意义在于将FIB、PLT作为联合指标(F-PLT)探索其与大肠癌预后的关系,具有一定的临床价值,如指导临床分期、术前判断肿瘤的远处转移,且可能是判断结直肠预后的潜在指标。但本研究是单中心的回顾性分析,需要开展多中心、前瞻性研究进一步验证,并进一步获取FIB和PLT的最佳截断值进行分组评分。
