卵巢恶性生殖细胞肿瘤7例CT及MRI诊断分析
2019-10-24梁宇霆
孟 颖 梁宇霆
(首都医科大学附属北京妇产医院放射科,北京 100006)
卵巢恶性生殖细胞肿瘤(malignant ovarian germ cell tumors,MOGCTs)较为少见,占卵巢所有恶性肿瘤的2%~3%[1],包括卵黄囊瘤、胚胎性癌、未成熟畸胎瘤、无性细胞瘤、非妊娠性绒毛膜癌、混合性生殖细胞肿瘤等[2]。既往文献[3-4]报道多为个案报道或临床诊疗相关,影像表现方面的总结较少。本研究通过回顾性分析本院7例经手术病理证实的卵巢恶性生殖细胞肿瘤的计算机断层扫描(computed tomography, CT)及磁共振(magnetic resonance imaging,MRI)特点,结合文献复习,总结在实际工作中准确诊断的经验及误诊的教训,提高对此类卵巢肿瘤的认识。
1 资料与方法
1.1 临床资料
收集2016年1月至2018年6月在首都医科大学附属北京妇产医院经手术病理证实的卵巢恶性生殖细胞肿瘤患者的资料,临床、病理及CT或MRI影像资料均完整者共7例。影像检查与手术间隔时间为4~18 d,平均间隔时间为9.6 d。发病年龄13~34岁,平均年龄25.8岁。临床症状主要包括:偶然发现腹部肿块7例,月经不规则、间断阴道出血3例,腹胀2例。均否认家族史。
病理结果:未成熟畸胎瘤3例,卵黄囊瘤2例,胚胎性癌、无性细胞瘤各1例,临床分期均为IA期,3例未成熟畸胎瘤中I级1例,II级2例。
实验室检查血清肿瘤标志物结果:2例卵黄囊瘤甲胎蛋白(alpha-fetoprotein,AFP)均明显升高;1例胚胎性癌AFP、人绒毛膜促性腺激素(human chorionic gonadotropin, HCG)同时明显升高;1例未成熟畸胎瘤糖类抗原(carbohydrate antigen 125,CA125)明显升高,余各指标正常或轻度升高,详见表1。
1.2 影像检查方法
2例患者行CT、5例行MRI平扫及增强扫描检查。增强扫描检查前禁食水4 h。
CT扫描采用GE optima 660成像仪,扫描前半小时口服肠道阳性对比剂显影比乐500 mL+水500 mL,已婚妇女用阴道栓充盈阴道。CT增强对比剂为碘海醇,利用高压注射器经肘静脉以3 mL/s的流速注射60~80 mL行动脉期、静脉期扫描。扫描数据传至工作站进行三维重建。
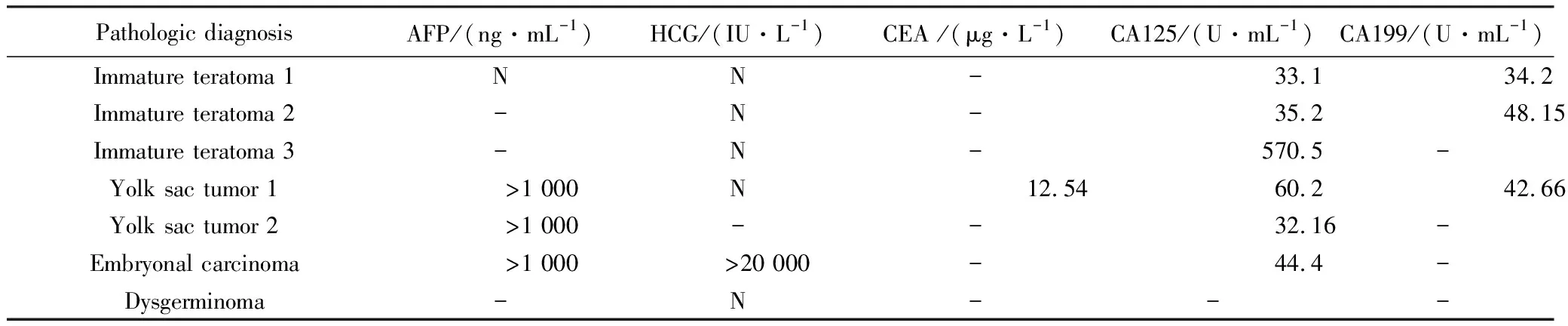
表1 血清肿瘤标志物实验室检查Tab.1 Results of laboratory tests of serum tumor markers
AFP: alpha fetoprotein;HCG: human chorionic gonadotropin;CEA: carcinoembryonic antigen;CA125: carbohydrate antigen 125;CA199: carbohydrate antigen 19-9. The range of normal value:AFP(0-20 ng/mL);HCG(0-10 IU/L);CEA(0-5 μg/L);CA125(0-30.2 U/mL);CA199(0-30.9 U/mL);N: undetected; -: negative
MRI扫描应用GE Discovery 750 3.0T成像仪、8通道腹部线圈进行。扫描前半小时肌肉注射654-2以减轻平滑肌蠕动。扫描序列包括T1WI、T2WI、DWI及LAVA-Flex动态增强序列,增强扫描对比剂为Gd-DTPA,经肘静脉注射,剂量为0.2 mmol/kg。DWI序列扩散敏感系数b值选取0及1 000 s/mm2。
1.3 图像分析
由两位放射科医师对CT及MRI表现进行分析,包括肿块位置、大小、形态、囊实性、密度/信号、强化程度、DWI及表观弥散系数(apparent diffusion coefficient, ADC)信号,对肿瘤做出定位定性诊断,对影像特征进行总结。
2 结果
2.1 影像诊断符合率
7例患者术前CT或MRI均诊断为单侧卵巢恶性肿瘤,定位诊断和良恶性诊断符合率为100%。进一步组织学判断:3例未成熟畸胎瘤及1例卵黄囊瘤诊断准确(4/7,57.1%),胚胎性癌误诊为绒毛膜癌(1/7,14.3%),无性细胞瘤未能诊断生殖细胞来源(术前影像学诊断为卵巢恶性肿瘤),1例卵黄囊瘤误诊为上皮源性交界或恶性囊腺癌。
2.2 影像表现
7例患者均为单侧肿块,右侧5例,左侧2例;肿块最大径范围为8.6~17.5 cm,平均值为13.2 cm;肿块为类椭圆形,体积较大,形态略不规则,边界较清楚。
1例胚胎性癌呈实性肿块,明显不均匀强化,患侧卵巢血管增粗,有助于判断肿块来源(图1);2例卵黄囊瘤呈囊实性肿块,较其他恶性生殖细胞肿瘤囊性成分多,其中1例可见明显出血信号(图2);3例未成熟畸胎瘤均表现为巨大囊性为主,肿块伴不规则实性成分,3例均可见少许脂肪成分(图3),其中1例行CT检查可见散在钙化灶;1例无性细胞瘤呈实性肿块,可见短T2信号纤维间隔将肿块分隔成结节状,增强扫描纤维间隔明显强化(图4)。5例MRI检查患者的肿瘤实性成分DWI像为高信号,ADC图为低信号,ADC值的范围为(0.782~1.51)×10-3mm2/s,平均值为1.21×10-3mm2/s。7例患者健侧卵巢均可见显示,结构完整。7例患者均可见少量盆腔积液征象。
3 讨论
3.1 概况
卵巢恶性生殖细胞肿瘤是指一组来源于胚胎性腺原始生殖细胞且具有不同组织学特征的肿瘤。根据文献报道[5-6],本病发病年龄广泛,主要发病年龄为青春期及育龄期女性,发病中位年龄为16~20岁,其中15~19岁的女性发病率最高[1];基本为单侧发病,右侧发病更为常见,其中无性细胞肿瘤约10%~15%为双侧发病[7]。血清肿瘤标志物AFP、HCG与卵巢恶性生殖细胞肿瘤密切相关[1,8],除前文表1所示外,单独HCG明显升高考虑非妊娠性绒毛膜癌,未成熟性畸胎瘤则AFP可升高,无性细胞肿瘤HCG可升高,无性细胞瘤和胚胎性癌患者的乳酸脱氢酶(lactate dehydrogenase, LDH)会升高,而癌胚抗原(carcino embryonic antigen,CEA)、CA125、CA199为本院怀疑卵巢恶性肿瘤的常规检查,与卵巢上皮源性肿瘤相关性大,本研究中所收集的7例卵巢恶性生殖细胞肿瘤患者中此三项标志物除1例明显升高外,其余均轻度升高。临床症状以扪及盆腔肿块为主, 生长迅速,常伴有腹痛、消瘦,青春期女性多伴有内分泌症状(性早熟、不规则阴道流血、闭经、多毛等),常合并乳腺增大[8]。生殖细胞肿瘤发现时多为ⅠA期,早期患者治愈率可达100%,晚期患者可达80%[7]。
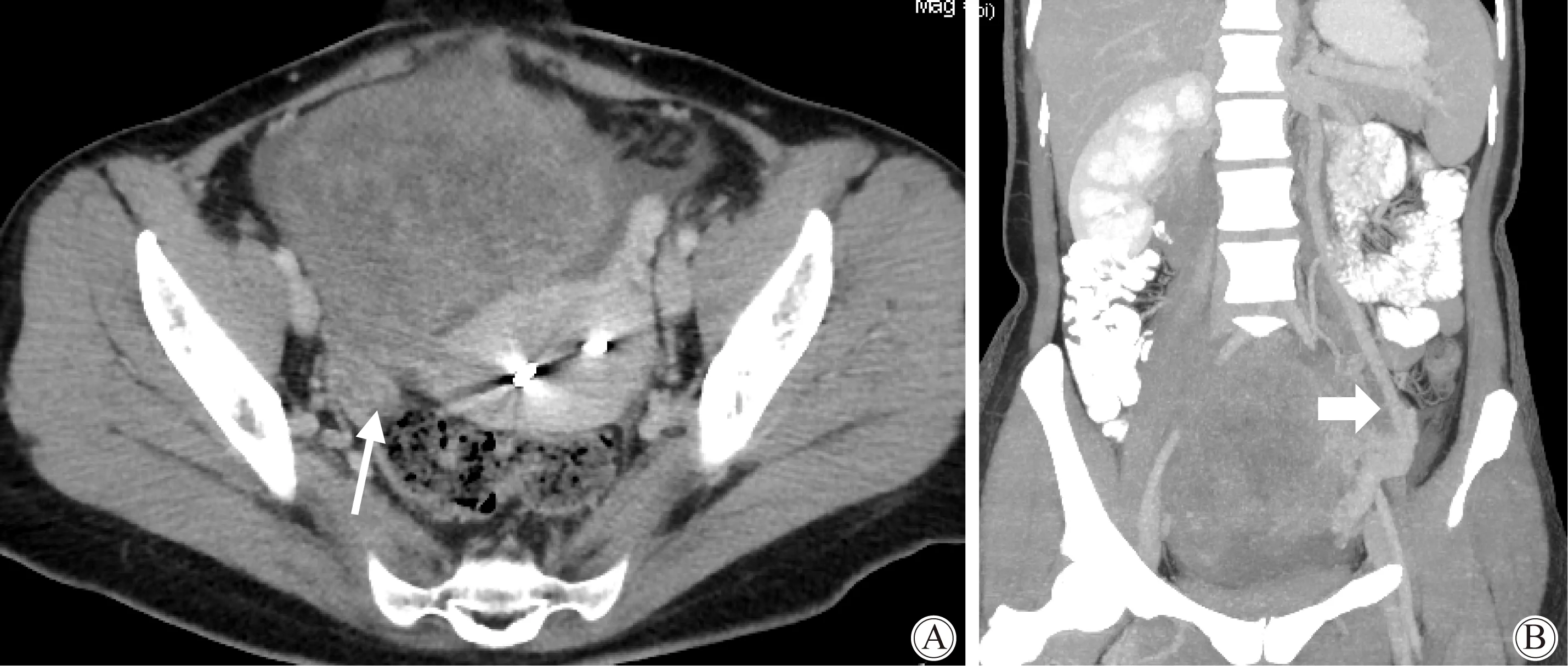
图1 女,34岁,卵巢胚胎性癌Fig.1 A 34-year-old woman with embryonal carcinoma
A: Axial contrast-enhancement CT (CECT) at venous phase showed a solid mass in front of uterus with heterogeneous enhancement. Note the intrauterine contraceptive device, the normal right ovary(narrow white arrow), and small amount of free pelvic fluid.B: Coronal CECT showed the left ovarian blood vessels were obviously augmented (thick white arrow).
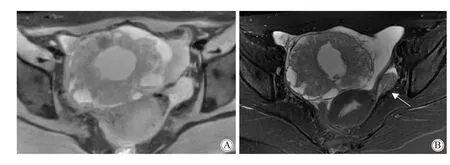
图2 女,25岁,卵黄囊瘤Fig.2 A 25-year-old woman with yolk sac tumor
A: Axial fat saturated (FS) T1WI MRI showed a tumor with scattered high signal intensity (SI) demonstrating hemorrhage.B: Axial T2WI FS MRI showed a tumor with central large cystic component and the surrounding solid components with several cystic foci. Note the normal left ovary(white arrow), and small amount of free pelvic fluid;MRI:magnetic resonance imaging;SI:signal intensity.
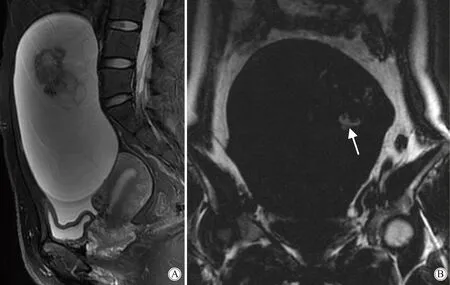
图3 女,30岁,未成熟畸胎瘤Fig.3 A 30-year-old woman with immature teratoma
A: Sagittal T2WI FS MRI showed a huge tumor with mainly cystic component and irregular solid component. Small amount of free pelvic fluid.B: Coronal fat sequence MRI showed a tumor with a little high SI demonstrating fat(white arrow);FS:fat saturated;MRI:magnetic resonance imaging;SI:signal intensity.
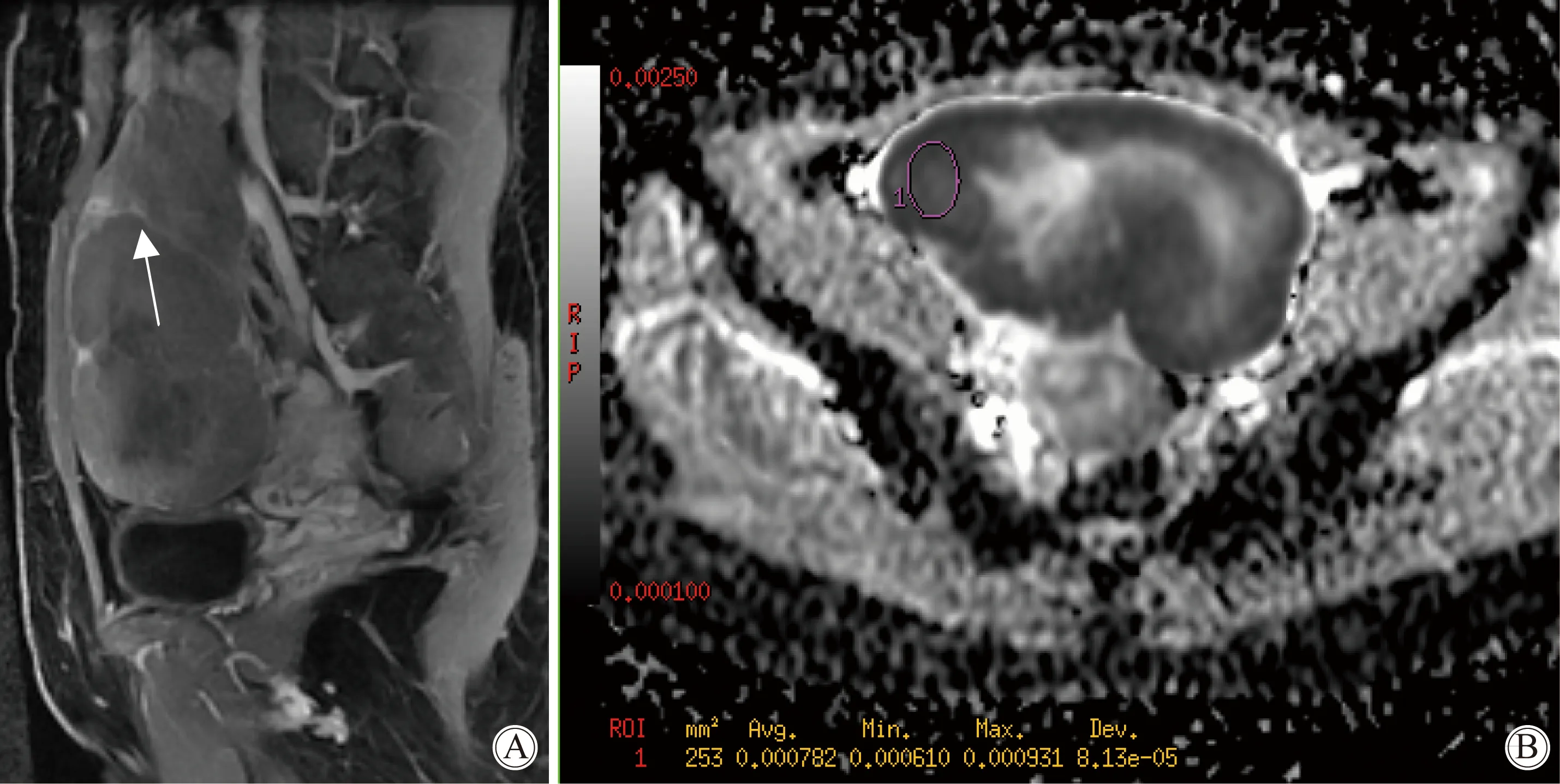
图4 女,32岁,无性细胞瘤Fig.4 32-year-old woman with dysgerminoma
A: Sagittal T1WI C+ FS MRI showed the solid tumor enhanced slightly to moderately, multiple small nodules separated by strongly enhanced fibrovascular speta(white arrow).B: Axial ADC image showed the tumor with low ADC signal, and the ADC value was 0.782×10-3mm2/s;FS:fat saturated;MRI:magnetic resonance imaging;ADC:apparent diffusion coefficient.
3.2 影像表现
MRI对软组织的分辨率高,多平面成像,无辐射,普遍应用于女性盆腔肿瘤的检查,DWI为功能成像,通过探测组织内水分子的扩散情况来反映组织微环境微结构的改变,对肿瘤的良恶性鉴别有很大作用。CT则扫描时间短,可腹盆腔一次扫描、大范围观察肿块及转移情况,螺旋CT薄层扫描经后处理的多平面重建图像有利于显示肿块与周围脏器的位置关系以及肿块供血动脉、回流静脉情况。
无性细胞瘤是最常见的卵巢恶性生殖细胞肿瘤,约占30%~40%[7,9],文献[9-11]关于无性细胞瘤的影像表现报道相对较多,表现为实性为主的囊实性肿块,部分可见散在斑点状钙化灶,典型表现为肿块内多发纤维血管间隔将肿块分隔为多发结节状,增强扫描间隔明显强化。本组中无性细胞瘤亦可见此典型征象,但因对此征象缺乏认识,仅诊断为恶性卵巢肿瘤。
未成熟畸胎瘤为第二常见的卵巢恶性生殖细胞肿瘤,约占20%[7],起源于生殖细胞的三个胚层, 含有不等量的未成熟组织和成熟组织,病理学上参照Norris分级标准,根据未成熟神经上皮组织的含量由少到多分为Ⅰ~Ⅲ级[12],本组3个病例中Ⅰ级1个,Ⅱ级2个。CT及MRI表现为体积较大的复杂囊实性肿块,实性部分不均匀强化伴出血、坏死,肿块内可见散在分布的钙化灶,以及特征性的少许脂肪成分[13-14]。本组中2例MRI及1例CT检查未成熟畸胎瘤均诊断准确,主要是因为肿块巨大不均质,以强化的实性成分为主伴特征性的脂肪及钙化灶。
卵黄囊瘤与未成熟畸胎瘤的发病率相近,表现为复杂的囊实性肿块,多伴有不规则的囊性、出血或坏死区域,年轻女性卵巢实性肿瘤伴明显出血信号有助于诊断,此外,卵黄囊瘤血管丰富,在MRI T2WI像肿瘤内部可见明显信号流空征象[15-16]。
胚胎性癌临床少见,影像表现文献报道较少,表现为实性为主的囊实性复杂肿块,明显不均匀强化,缺乏特征性表现,单独依靠影像学表现做出特异性诊断有一定困难[17]。本组中胚胎性癌HCG明显升高,误诊为绒毛膜癌,AFP和HCG同时升高对胚胎性癌有诊断意义。
原发性非妊娠性绒毛膜癌是高度恶性的肿瘤,极为罕见[18-20],本组病例中未收集到该类病例。绒毛膜癌表现为较大的实性肿块伴坏死和出血区域,血供极为丰富,动脉期肿块周边可见明显增粗的不规则血管,病变易早期发生血行转移,可在原发性肿瘤不明显的情况下发生广泛性播散[21]。血清标志物HCG明显升高有助于诊断。
3.3 卵巢恶性生殖细胞肿瘤的诊断思路
首先定位,发现女性盆腔肿物,观察肿块与盆腔脏器(子宫、卵巢、膀胱等)的位置关系,若考虑为附件肿物,寻找双侧卵巢是否可见。年轻女性CT及MRI扫描双侧卵巢通常可见,若一侧卵巢未见明确显示或结构不完整,且相应卵巢血管明显增粗,与肿块关系密切,则提示可能为卵巢来源[22-23]。
定性诊断,评估卵巢肿瘤的良恶性征象,若肿块不均质,含实性成分,伴出血、坏死或囊变,密度/信号不均,增强扫描实性成分不均匀强化,DWI像实性成分为明显高信号,相应ADC值减低,则倾向为恶性肿瘤。
本文中7例患者仅5例诊断为生殖细胞来源,3例未成熟畸胎瘤及1例卵黄囊瘤有相对特征性表现故诊断准确。通过文献复习,总结误诊的原因主要是未能将恶性生殖细胞肿瘤与相应的肿瘤标志物相结合,AFP及HCG有一定的鉴别诊断价值;其次,生殖细胞肿瘤的患者发病年龄较小,多为青春期前或育龄期女性。卵巢肿瘤种类较多,不同病理类型的卵巢肿瘤可能会表现出相似的CT或MRI表现,在做出影像诊断之前,一定要结合患者的年龄及肿瘤标志物等临床相关信息,有助于提高诊断的准确性。
鉴别诊断:卵巢的恶性生殖细胞肿瘤少见,在诊断前一定要与常见的分化差的上皮细胞来源肿瘤相鉴别,后者发病年龄大,多为中老年妇女,血清CA125升高,AFP、HCG水平正常;通常是双侧卵巢受累而不是单侧;常呈现广泛性腹腔种植转移及腹水,极少出现血行转移。
3.4 本文的不足
本研究病例数较少,检查方法为CT及MRI常规扫描序列,以总结经验教训为主,需要在以后的工作中收集更多的病例进行总结,同时可以加入新的扫描方案进一步诊断及鉴别诊断卵巢恶性生殖细胞肿瘤。
3.5 结论
卵巢恶性生殖细胞肿瘤少见,既往工作中由于对此类肿瘤的认识不深刻,造成部分病例误诊,通过总结经验教训以及学习文献,认识到卵巢恶性生殖细胞肿瘤的CT及MRI有一定的特征性表现,结合临床患者年龄及肿瘤标志物可提高诊断准确性,为临床制定治疗方案及判断预后提供更全面的信息。
