黄体期使用黄体酮对高龄卵巢储备功能减退患者超促排卵的影响
2019-07-31汪佳张萍朱丹丹葛红山
汪佳,张萍,朱丹丹,葛红山
泰州市人民医院生殖科,江苏泰州 225300
卵巢是女性重要的生殖器官,其生殖功能的正常发挥对女性生殖健康具有重要意义[1]。由于各种原因导致卵巢功能提前下降而使女性提前进入与年龄不相符的绝经过渡期被称为卵巢储备功能减退,其临床主要表现为卵巢刺激周期发育卵泡少,获卵数少及临床妊娠率低,尤其是高龄(≥35岁)且6个月内未孕的女性是卵巢储备功能减退的高危人群[2-3]。因此,如何改善卵巢储备功能减退患者的卵巢功能成为临床关注的热点。黄体酮为一种孕激素,在体内对卵细胞的发育成熟、排卵、胚胎发育及维持妊娠等起着重要作用[4]。既往研究表明,黄体酮可改善辅助生殖技术中患者的卵巢功能,利于子宫内膜孕激素水平的提高[5],但对于高龄卵巢储备功能减退患者卵巢功能的改善报道较少。因此,该研究选取2015年5月—2018年6月在该院首次行体外受精-胚胎移植的80例高龄(年龄≥35岁)卵巢储备功能减退的不孕患者进行对比研究,现报道如下。
1 资料与方法
1.1 一般资料
选取在该院首次行体外受精-胚胎移植的卵巢储备功能减退的不孕患者80例。纳入标准:患者均为生理性卵巢储备功能减退且年龄均≥35岁,并同时满足以下任意两项:基础卵泡刺激素≥10 IU/L;双侧卵巢窦卵泡数≤5个;抗苗勒氏管激素≤1.1 ng/mL。排除标准:多囊卵巢综合征、子宫内膜息肉、宫腔粘连、内分泌疾病及男性一方患有重度少弱精症。按照随机数字表法将其分为实验组和对照组,每组各40例。研究通过伦理委员会的批准,患者及家属知情同意。两组年龄、体质数、不孕年限、基础卵泡刺激素及双侧卵巢窦卵泡数比较差异无统计学意义(P>0.05),见表 1。
表1 两组临床资料比较(±s)
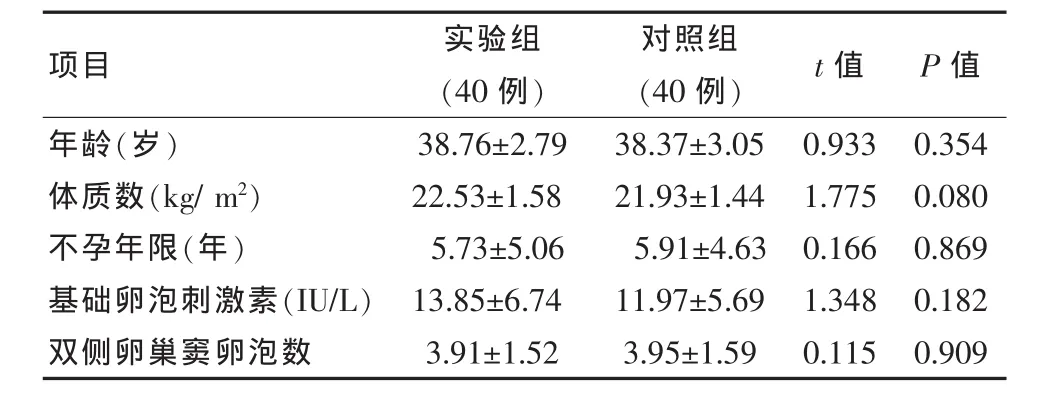
表1 两组临床资料比较(±s)
项目 实验组(4 0例)对照组(4 0例) t值 P值年龄(岁)体质数(k g/m 2)不孕年限(年)基础卵泡刺激素(I U/L)双侧卵巢窦卵泡数3 8.7 6±2.7 9 2 2.5 3±1.5 8 5.7 3±5.0 6 1 3.8 5±6.7 4 3.9 1±1.5 2 3 8.3 7±3.0 5 2 1.9 3±1.4 4 5.9 1±4.6 3 1 1.9 7±5.6 9 3.9 5±1.5 9 0.9 3 3 1.7 7 5 0.1 6 6 1.3 4 8 0.1 1 5 0.3 5 4 0.0 8 0 0.8 6 9 0.1 8 2 0.9 0 9
1.2 方法
对照组:于月经来潮后第2d给予抽血及B超检查,并于月经第3~5天开始口服克罗米芬 (国药准字H31021107,50 mg*15 粒/瓶)50~100 mg, 同时每日注射促性腺激素(商品名:丽申宝,国药准字H2005 2130,75 U/盒)75~150 U,直至人绒毛膜促性腺激素注射日。 在此期间,促性腺激素的使用剂量根据卵泡发育情况及血中雌激素水平进行合理调整。
实验组:在开始应用促性腺激素的前1个月经周期的黄体期(约排卵后1周),通过阴道应用黄体酮软胶囊(商品名:安琪坦,批准文号 H20090062)100 mg,2 次/d;同时口服地屈孕酮(进口药品注册证号:H20170221,10 mg*20片)200 mg,2次/d,直至人绒毛膜促性腺激素注射日。其余操作均与对照组相同。
1.3 观察指标
记录两组促性腺激素的使用总量及使用时间,分析两组获卵数、胚胎着床率、双原核受精率、优质胚胎率及临床妊娠率。胚胎着床率=着床胚胎总数/移植胚胎总数;双原核受精率=双原核受精数/获卵数;优质胚胎率=优质胚胎数/卵裂数;临床妊娠率=临床妊娠周期数/移植周期数(其中,妊娠周期涵盖宫内外妊娠)[6]。
1.4 统计方法
采用SPSS 19.0统计学软件进行操作分析,计量资料以(±s)表示,采用t检验;计数资料以(%)表示,采用 χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组实验室检测指标及治疗结局比较
两组患者促性腺激素使用时间及使用总量比较,差异有统计学意义(P<0.05),而两组人绒毛膜促性腺激素注射日E2、获卵数、双原核受精率和优质胚胎率比较均差异无统计学意义(P>0.05),见表 2。
2.2 两组妊娠结局比较
实验组胚胎着床率及临床妊娠率均高于对照组(26.79%vs 20.52%;30.00%vs 20.00%),但两组比较差异无统计学意义(P>0.05),见表 3。
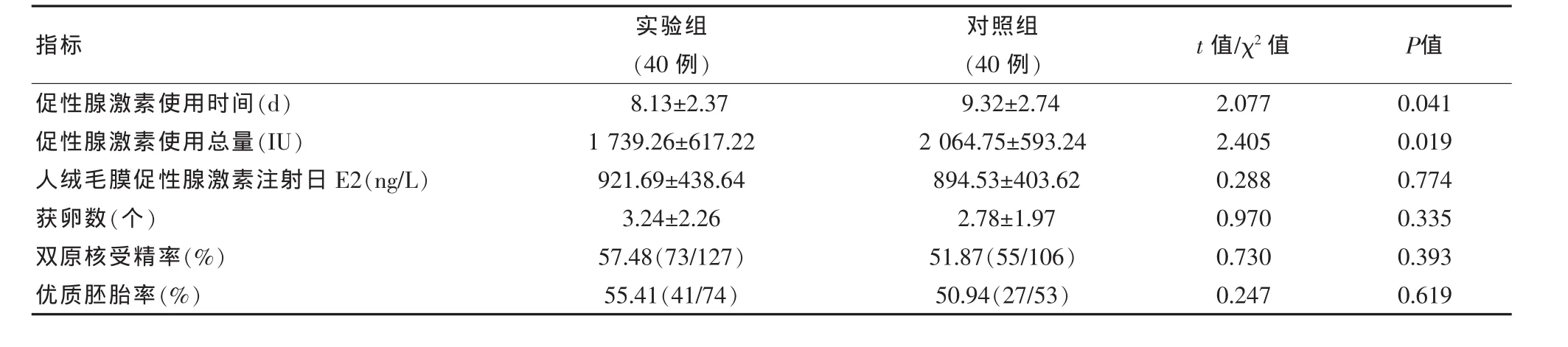
表2 两组实验室检测指标及治疗结局比较
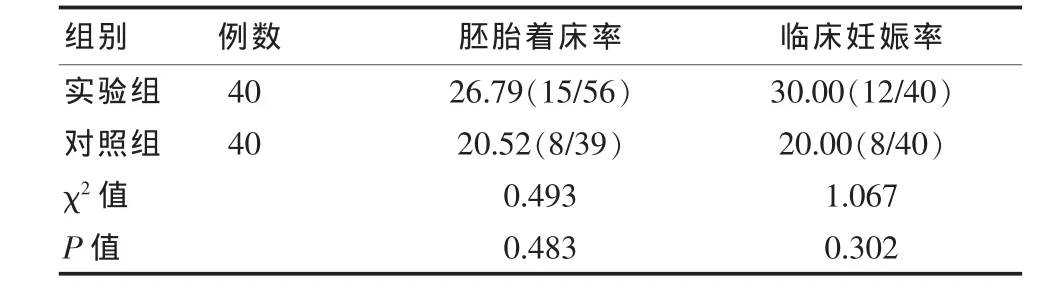
表3 两组妊娠比备孕较(%)
3 讨论
临床中,卵巢储备功能指的是女性卵巢内储留卵子的质量和数量,是卵巢功能的直接标记物,也是衡量女性生育能力的重要指标[7]。卵巢储备功能减退主要是由于年龄、遗传因素、疾病、医源性因素所导致的卵巢内存留卵子的质量和数量下降而造成的生育能力低下[8-9]。既往研究报道,因卵巢储备功能减退而行辅助生殖技术的患者,其活产率可降低40%~50%,这主要是由于卵母细胞的质量和数量下降[10]。因此,如何改善卵巢储备功能减退患者在辅助生殖技术中的结局成为临床关注的重点。江成龙等[11]学者对730例卵巢储备功能减退的患者在刺激促排卵期应用黄体酮,发现黄体酮可改善患者的卵巢功能,从而提高临床妊娠率。张娟娟等[12]学者对78例多囊卵巢综合征不孕症患者在促排卵治疗基础上同时服用黄体酮胶囊,发现黄体酮可有效改善患者的卵巢功能,利于临床妊娠率的提高。
该研究发现,两组患者促性腺激素使用时间[(8.13±2.37)d vs(9.32±2.74)d] 及使用总量[(1739.26±617.22)IU vs(2064.75±593.24)IU] 比较,差异有统计学意义(t=2.077,P=0.041;t=2.405,P=0.019); 实验组患者胚胎着床率及临床妊娠率均高于对照组 (26.79%vs 20.52%;30.00%vs 20.00%),但两组比较均差异无统计学意义(χ2=0.493,P=0.483;χ2=1.067,P=0.302)。 结果提示,在黄体期使用黄体酮可减少高龄卵巢储备功能减退患者促性腺激素使用时间及使用总量,增加子宫内膜厚度。顾建美等[13]学者研究发现,黄体酮可提高辅助生殖技术中胚胎的着床率,利于子宫内膜血流的改善及子宫内膜容受性的提高。葛红雨等[14]学者对60例排卵障碍性不孕症患者进行研究,结果显示观察组的妊娠率为33.33%,对照组的妊娠率为16.67%,观察组的妊娠率高于对照组,这与该研究结果一致。
综上所述,黄体期使用黄体酮可增加高龄卵巢储备功能减退患者的子宫内膜厚度,减少促性腺激素的使用时间及使用总量,利于患者临床妊娠率的提高。
