纵隔功能性副神经节瘤1例报告并文献复习
2018-12-26张宏都关洁芳艾小红韩军平
张宏都 方 莹 关洁芳 艾小红 韩军平
(兰州大学附属白银医院 甘肃省白银市第一人民医院胸外科,白银 730900)
副神经节瘤是一种罕见的神经内分泌肿瘤,起源于肾上腺外交感神经节内的嗜铬细胞。90%的嗜铬细胞瘤起源于肾上腺髓质,其余10%为肾上腺外肿瘤,称为副神经节瘤[1]。目前国内尚缺乏该病发病率或患病率的数据[2]。Stenström等[3]1986年报道1958~1981年瑞典国家癌症登记数据,每年每百万人中有2~8例副神经节瘤。由于尸检显示出更高的患病率,相当数量副神经节瘤患者生前并未能得到明确诊断[4]。副神经节瘤根据其产生和释放儿茶酚胺的能力分为功能性和非功能性。副神经节瘤可在腹部(80%~95%)、骨盆和头颈部(5%)、胸腔(10%)中发现[1,5],纵隔内发生的副神经节瘤极为罕见,仅占所有副神经节瘤的1%~2%[6,7]。2018年2月,我们收治1例后纵隔功能性副神经节瘤,术前未能诊断,胸腔镜术中发生剧烈血压波动,经有效降压、扩容治疗,行胸腔镜辅助小切口手术完整切除。现结合文献,对副神经节瘤的临床表现、诊断、治疗及预后进行总结。
1 临床资料
患者女,64岁。因“右胸背部隐痛5年,发现纵隔肿物20余天”入院。体检无阳性体征。胸部CT示胸10~11椎体右旁见4.9 cm×4.5 cm×3.6 cm软组织密度影,边界清晰,表面光滑,增强后明显强化(图1)。临床诊断“右后纵隔神经源性肿瘤”。既往有高血压病史5年,口服硝苯地平及阿司匹林治疗,血压140/90 mm Hg;糖尿病史3年,注射胰岛素控制血糖,空腹血糖10.2 mmol/L。入院后控制血压并使用胰岛素泵基础量14 U三餐前各加3 U治疗,2周后血压、血糖控制良好(血压<125/80 mm Hg,空腹血糖<6.5 mmol/L)。2018年3月5日在全麻下行胸腔镜纵隔肿瘤切除术。于第5肋间腋前线置胸腔镜,第7肋间腋中线、腋后线置腔内操作器械。术中见肿瘤位于右肋脊角平第11肋间,质硬,血供丰富(图2)。探查分离肿瘤时血压高达230/110 mm Hg,心率(HR)110次/min,脉搏氧饱和度(SpO2)96%,加深麻醉同时静脉推注地尔硫20 mg,血压恢复至140/86 mm Hg,HR 90次/min,再次分离肿瘤时血压骤升至256/115 mm Hg,HR 120次/min,暂停手术,排除监测系统及麻醉机故障后,考虑为纵隔副神经节瘤。另建一液体通路,泵入硝酸甘油0.5~5 μg/(kg·min),维持血压130~150/80~85 mm Hg,HR 75~90次/min,SpO292~96%,同时扩容。延长第7肋间切口长约6 cm,胸腔镜辅助下完整切除肿瘤,创面出血用氩气刀电凝止血。肿瘤切除前停硝酸甘油,并降低吸入麻醉药物浓度,七氟烷由7%降至3.5%。肿瘤切除后血压骤降至85/50 mm Hg,HR 74次/min,SpO292%。泵入去甲肾上腺素0.15~0.3 μg/(kg·h),维持血压100~110/60~70 mm Hg,调节输液速度。术毕血压120/70 mm Hg,HR 82次/min,SpO2100%,停去甲肾上腺素。术后第2天血压120/75 mm Hg,空腹血糖6.2 mmol/L(未使用降压、降糖药),术后3天拔出胸管,10天出院。术后病理示:(右纵隔)副神经节瘤(图3)。免疫组化:Ki67核阳性指数>3%,CgA(+)(图4),Syn(+),NSE(+),CD56(+),S-100(+),NapsinA(-)。出院后3个月门诊随访,胸部CT检查肿瘤无复发,血压120/80 mm Hg,空腹血糖5.5 mmol/L(未使用降压、降糖药)。
2 讨论
2.1 纵隔副神经节瘤的临床表现、检查及诊断
纵隔副神经节瘤可起源于前纵隔和后纵隔,分别来自主动脉旁和椎旁交感神经节[8,9]。50%~80%的副神经节瘤患者无症状,或临床症状与肿瘤引起的压迫有关[8,10,11],诊断通常是偶然的。随着胸部CT的广泛应用,这些“偶发瘤”显著增加。探讨肾上腺嗜铬细胞瘤有效的检查评估方法的文章很多[12~15],但有关肾上腺外副神经节瘤确诊的安全检查方法报道较少。纵隔副神经节瘤罕见,血清生化指标(去甲肾上腺素、肾上腺素和嗜铬粒蛋白A)的检测是可疑嗜铬细胞瘤或副神经节瘤的首选检查[13]。活检有潜在危险,会引起活检后血流动力学改变并可危及生命;副神经节瘤血液供应非常丰富,活检易导致肿瘤出血,并增加手术切除的难度[12~16]。Vanderveen等[12]报道嗜铬细胞瘤和副神经节瘤活检并发症的发生率高达70%。
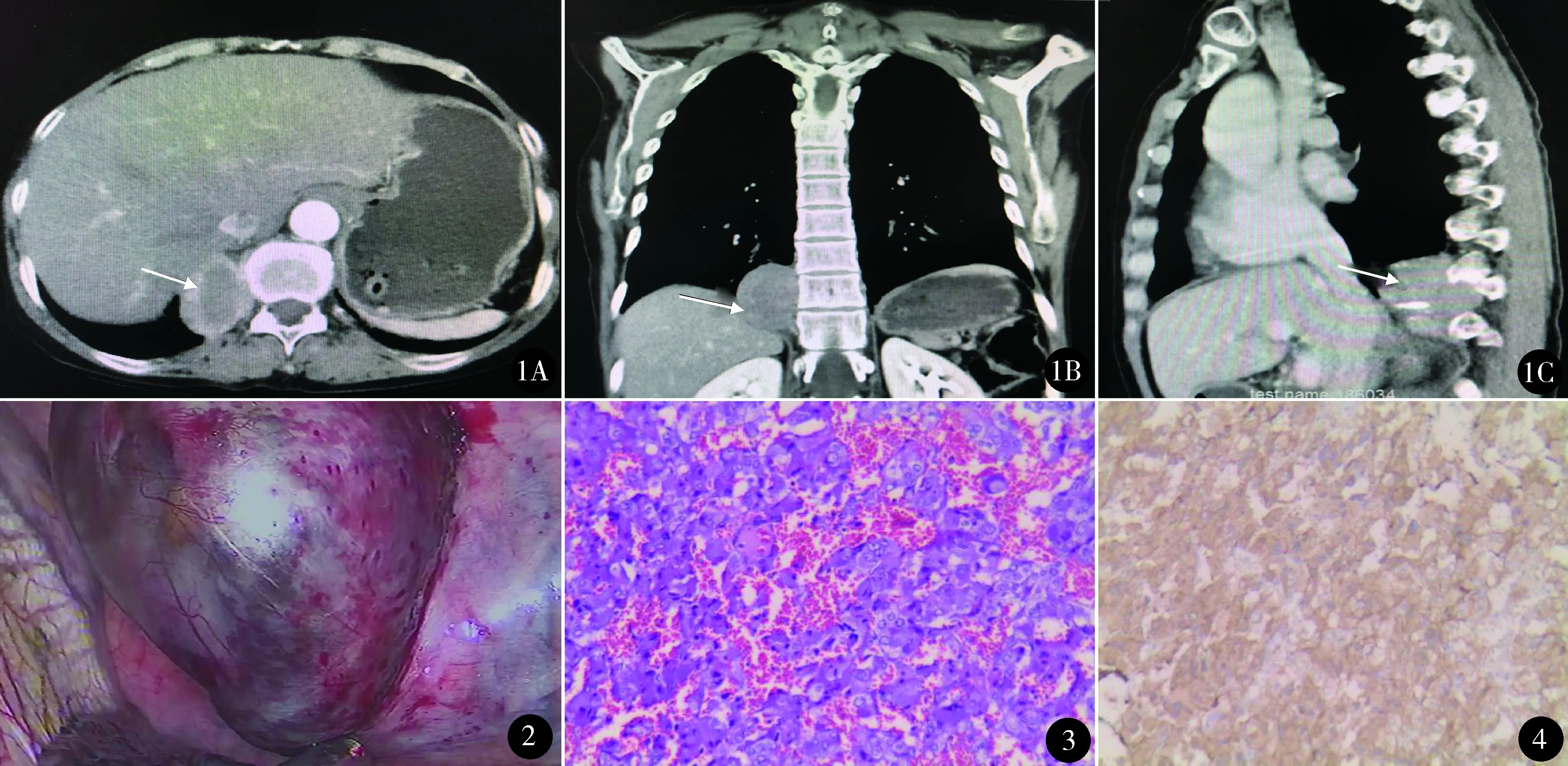
图1 胸部增强CT示肿物大小4.9 cm×4.5 cm×3.6 cm,增强后明显强化(A.横断位;B.冠状位;C.矢状位) 图2 胸腔镜术中见肿物质硬,血供丰富 图3 术后病理见瘤组织呈巣团状、条索状、腺样排列,细胞大小不一,胞浆丰富,间质血管密集。病理诊断:(纵隔)肾上腺外交感神经副神经节瘤(HE染色 ×100) 图4 免疫组化CgA(+)(EnVision法 ×100)
本例术前考虑为后纵隔神经纤维瘤,未能诊断副神经节瘤,原因在于纵隔副神经节瘤少见,患者虽然伴有高血压、高血糖,但由于对副神经节瘤缺乏认识,经验不足,常规辅助检查无特征性诊断价值,忽视了对罕见病的鉴别。如果术前考虑到纵隔副神经节瘤,应该做血去甲肾上腺素、肾上腺素和嗜铬粒蛋白A检测。预防误漏诊措施主要在于提高对本病的认识,在纵隔肿瘤合并高血压、高血糖时,鉴别诊断中应想到本症的可能性。所幸术前对高血压、高血糖给予了充分的治疗控制,避免术中高血压危象的发生。
2.2 纵隔副神经节瘤的治疗及预后
由于副神经节瘤有潜在恶性可能,同时其对化疗、放疗不敏感,外科切除仍然是治疗副神经节瘤最理想的方法[8]。对于肾上腺嗜铬细胞瘤或腹膜后副神经节瘤,腔镜微创手术作为一种可行、安全的手术方法越来越受到重视[17]。近20年来,胸腔镜已广泛应用于胸部疾病的治疗,包括纵隔神经源性肿瘤[18]。虽然胸腔镜手术在少数后纵隔功能性副神经节肿瘤中得到了成功的应用,但大多数功能性纵隔副神经节瘤均采用经后外侧开胸术切除。
本例虽然术前对高血压、高血糖给予了有效的控制,但术中探查分离肿瘤时血压骤升,我们及时考虑到副神经节瘤可能,立即停止探查分离,并进行有效降压处理,同时扩容。鉴于肿瘤血液供应丰富,及时延长手术切口,在胸腔镜辅助小切口下完整切除肿瘤。切除瘤体后血压降低,及时辅以去甲肾上腺素,血压平稳回升。术后恢复顺利,血压、血糖正常(未使用降压及降糖药)。术后病理证实后纵隔副神经节瘤的诊断。
2.3 小结
纵隔副神经节瘤非常罕见,术前确诊是一个挑战。因此,对于性质不明的纵隔肿瘤,尤其是后纵隔肿瘤合并高血压、高血糖者,应将副神经节瘤列为鉴别诊断,在任何活检或手术之前,先进行血去甲肾上腺素、肾上腺素和嗜铬粒蛋白A水平的生化筛查,以避免意外并发症。术前充分降压、扩容,选择经验丰富的手术团队和麻醉师,术中严密监测血流动力学改变,有效维持循环稳定。术中探查分离肿瘤时避免挤压肿瘤,以尽量减少血压变化。如肿瘤血供丰富,及时改变术式,行胸腔镜辅助小切口或后外侧开胸手术是明智的选择。由于功能性副神经节瘤都是潜在恶性肿瘤,术后需要定期随访。
