ASB及UTI患者尿液中分离的大肠埃希菌系统分群、毒力基因及耐药性分析*
2018-10-15区静怡朱雪莲
邓 聪,区静怡,朱雪莲,彭 亮
(广州医科大学附属第二医院检验科,广州 510260)
尿路感染是临床上最普遍的细菌感染之一。由于女性特殊的泌尿道解剖结构,女性尿路感染的发生率远高于男性。40%~50%的女性一生至少经历过一次尿路感染。同时,尿路感染也是老年人和儿童常见的感染性疾病[1],其致病机制至今仍不明确。根据有无临床表现,尿路感染可被分为无症状菌尿(ASB)及症状性尿路感染(UTI)。ASB表现在泌尿系统中存在着持续性细菌增殖,但在临床上无常见的“尿频、尿急、尿痛”等尿路感染的症状。ASB在临床很常见,尤其多见于妊娠女性、老年女性及糖尿病患者。健康女性ASB的发生率随着年龄的增长而增加,新生儿发病率为1%左右而80岁的老年女性可达10%~20%[2]。大肠埃希菌是尿路感染最常见的病原菌。绝大多数ASB和UTI均由尿路致病性大肠埃希菌(UPEC)引起。虽然由同一种菌株引起,但ASB和UTI临床表现却截然不同,其具体机制至今仍不明确。本文通过对ASB和UTI患者尿液中分离的UPEC进行系统分群、毒力基因和耐药性检测,以期发现决定尿路感染发生和发展的关键因素,进一步明确UPEC致病机制。现报道如下。
1 资料与方法
1.1一般资料 收集2014年5月至2016年3月本院检验科微生物室清洁中段尿细菌培养结果为大肠埃希菌,且同时满足1.2中诊断标准的菌株共145株。根据有无尿路感染的临床表现分为ASB组和UTI组,其中ASB组65株,UTI组80株。65例ASB患者中男15例,女50例,年龄26~75岁,中位年龄62岁。80例UTI患者中男21例,女59例,年龄28~72岁,中位年龄51岁。
1.2诊断标准 UTI:(1)清洁中段尿细菌培养,菌落计数≥105CFU/mL;(2)清洁中段尿沉渣镜检每高倍镜视野白细胞数≥5个。具备以上两项且同时具有典型尿路感染症状可确诊,如不符合(2),则再次行清洁中段尿细菌培养,如菌落计数仍≥105CFU/mL,且两次为同一细菌,可以确诊。ASB:连续两次或以上清洁中段尿细菌培养,菌落计数≥105CFU/mL,无全身及任何泌尿道感染症状,且在3个月内未接受针对尿路感染的抗菌药物治疗。
1.3仪器与试剂 Taq DNA聚合酶、DNA标记物均购自宝生物工程(大连)有限公司,聚合酶链反应(PCR)引物由生工生物工程(上海)有限公司合成,PCR扩增仪和电泳仪购于美国Bio-Rad公司,凝胶图像分析系统购于英国Syngene公司,药敏纸片购自英国OXOID公司。
1.4方法
1.4.1系统分群 采取煮沸裂解法提取菌株DNA。利用多重PCR检测大肠埃希菌分群基因ChuA、YjaA和特征性DNA片段TspE4C2.1,将大肠埃希菌分为A、B1、B2、D群。PCR引物序列见表1,反应体系及反应条件参见CLERMONT等[3]的报道。

表1 PCR检测分群基因引物序列
1.4.2毒力基因检测 采用多重PCR方法检测大肠埃希菌10种毒力基因表达,包括黏附相关基因afa、papA、sfa和fimH,细胞毒性相关基因sat、细胞毒性坏死因子1(cnf1)和溶血素(hlyA),铁摄取相关基因fyuA、irp2和iutA。PCR引物序列见表2,反应体系及反应条件参见JOHNSON等[4]的报道。

表2 PCR检测毒力基因引物序列
1.4.3药敏试验 采用纸片扩散(K-B)法检测ASB组和UTI组大肠埃希菌对18种抗菌药物的敏感性,根据2014年美国临床和实验室标准化协会(CLSI)M100-S22文件标准判断药物敏感或耐药。产超广谱β-内酰胺酶(ESBLs)检测按CLSI推荐的双纸片扩散法进行确证。
1.5统计学处理 采用SPSS19.0统计软件进行统计分析,计数资料以率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1系统分群 系统分群结果显示,ASB组中,B2群(43.07%)菌株最多,其次是B1群(38.47%)、A群(10.77%)和D群(7.69%)。而在UTI组中,B2群(62.50%)菌株占绝大多数,其余分别为D群(15.00%)、A群(12.50%)、B1群(10.00%)。两组系统分群结果差异有统计学意义(χ2=17.005,P<0.05)。见表3。

表3 ASB组和UTI组大肠埃希菌系统分群[n(%)]
2.2毒力基因表达检测 黏附相关基因中,fimH在两组中表达率最高,4种黏附相关基因在ASB组中的表达率均高于UTI组,其中afa、sfa基因表达率差异有统计学意义(P<0.05)。细胞毒性相关基因的表达率,UTI组高于ASB组,其中cnf1和hlyA基因的表达率差异有统计学意义(P<0.05)。铁摄取相关基因的表达,UTI组同样高于ASB组,其中fyuA和iutA基因的表达率差异有统计学意义(P<0.05)。见表4。

表4 ASB组和UTI组大肠埃希菌毒力基因表达检测[n(%)]
2.3药敏试验结果 ASB组和UTI组大肠埃希菌对除亚胺培南以外的17种抗菌药物均表现出不同程度耐药,其中对呋喃妥因耐药率较低,耐药率最高为氨苄西林。两组大肠埃希菌对抗菌药物的耐药率及产ESBLs株阳性率(50.76%vs.56.25%),差异无统计学意义(P>0.05)。见表5。
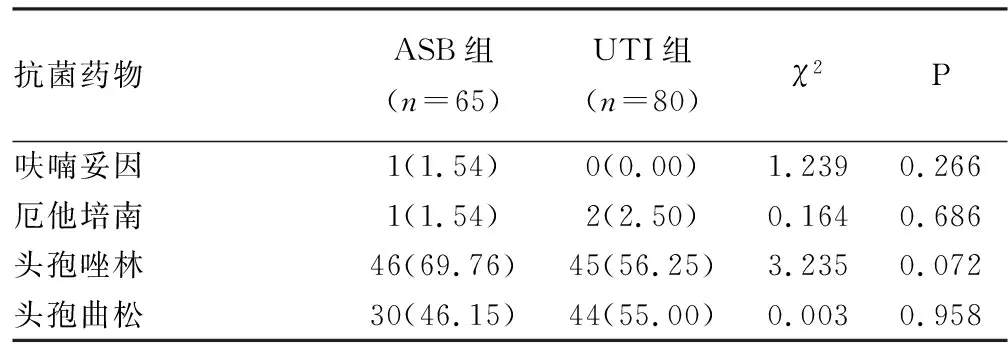
表5 ASB组和UTI组大肠埃希菌对18种抗菌药物的耐药率[n(%)]
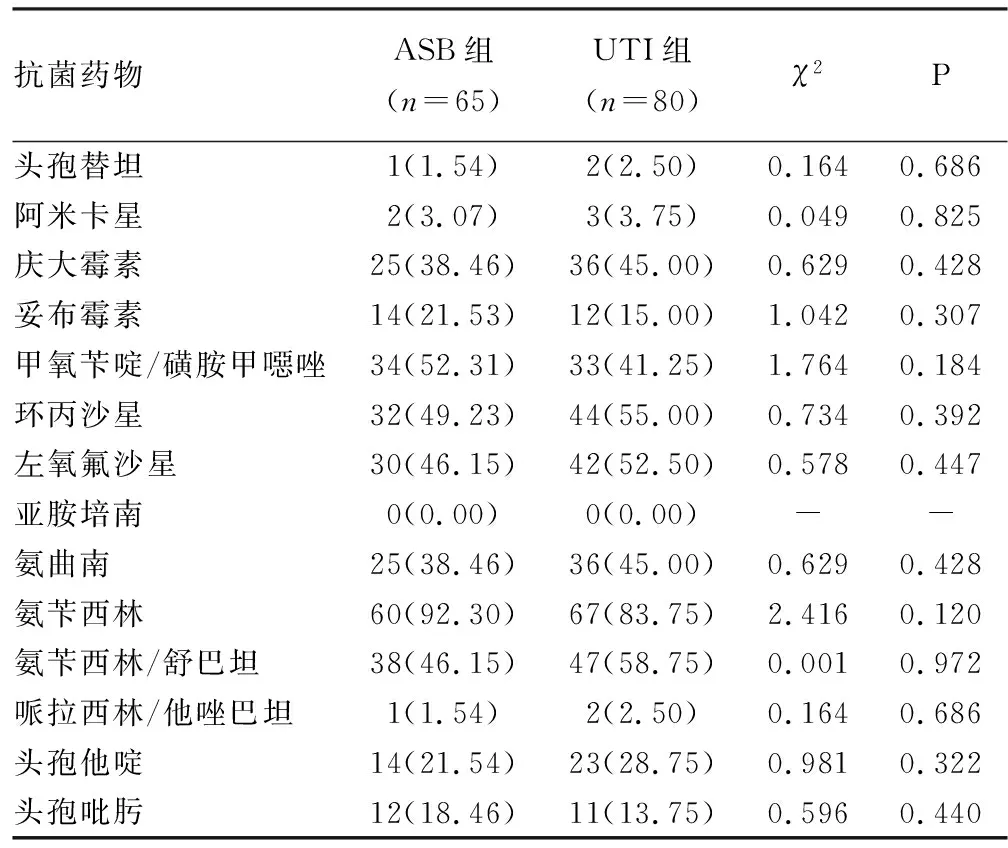
续表5 ASB组和UTI组大肠埃希菌对18种抗菌药物的耐药率[n(%)]
注:-表示无数据
3 讨 论
尿路感染是临床上最普遍的细菌感染之一,并由于其易复发和易再感染,以及较高的耐药率,一直是临床治疗的重点和难点问题。其致病机制目前仍不明确。绝大多数ASB和UTI均由UPEC引起。根据系统分群的结果,大肠埃希菌可以被分为A、B1、B2、D 4群。不同系统发育群根据其携带的毒力基因不同从而表现出不同的致病能力。既往研究显示,B2群和D群大肠埃希菌具有较高毒力,与尿路感染的持久性或复发性有关[5-6],而B1群菌株有黏附相关基因的高表达,这些基因与菌株定植在尿路上皮细胞有关[7]。本研究发现,ASB组和UTI组系统分群结果差异有统计学意义(P<0.05)。UTI组中B2群菌株的比例明显高于ASB组,提示具有较高毒力的B2群大肠埃希菌可能是造成典型尿路感染的主要原因。而ASB组中B1群菌株比例较高,因此其可能具有更强的黏附定植能力,但由于其B2群菌株比例较低,毒力较低,所以虽然能持续定植但未能造成典型尿路感染症状。
UPEC相关毒力因素包括:1型菌毛、P菌毛等黏附器官;α-溶血素、细胞毒坏死因子1等毒素;含铁产气杆菌素;荚膜;脂多糖和铁摄取系统等。黏附是细菌致病的第一步。黏附因子各亚基在细菌表面聚集并装配成单体、寡聚体或超分子纤维结构菌毛,介导UPEC的黏附和侵袭过程。UPEC主要黏附因子包括1型、P型、S型、F1C型菌毛及Afa/Dr黏附因子家族,尤以1型菌毛最常见。fimH基因编码1型菌毛顶端FimH蛋白,FimH蛋白直接介导UPEC与宿主细胞的黏附,是引发尿路感染的关键环节。本研究发现,4种黏附相关基因中,fimH在ASB组和UTI组中均有较高的表达率。papA基因编码的P菌毛亚单位A属于黏附素,P菌毛可与人泌尿道黏膜上皮细胞表面的特异性受体结合促使细胞黏附定植,是尿路感染的首要条件。sfa基因编码的S型菌毛属于甘露糖抵抗的黏附素,可黏附于人的膀胱和肾脏上皮细胞。afa基因编码产物则主要介导无菌毛黏附。本研究发现,ASB组4种黏附基因表达率均高于UTI组,其中afa、sfa基因表达率差异有统计学意义(P<0.05),提示ASB组UPEC可能具有更强的黏附定植能力。黏附因子被认为是UPEC最重要的毒力因子,它的存在一方面可以帮助细菌定植在宿主泌尿道上皮细胞表面,抵御尿液冲刷;另一方面,黏附因子可以直接参与UPEC信号转导,介导细菌产物对宿主细胞的作用。更重要的是,在黏附因子的介导下,UPEC可以侵袭宿主细胞,并持续繁殖,形成细胞内菌落群,从而逃避宿主细胞释放的炎症因子及免疫效应细胞的攻击。UPEC成为胞内寄生菌后,不仅对抗菌药物敏感性下降,同时免疫原性也大大降低[8]。这可能是ASB组中UPEC逃避宿主免疫系统攻击,在宿主体内持续增殖,形成ASB的机制之一。
除黏附外,细胞毒性相关基因和铁摄取相关基因同样在UPEC致病过程中起着不可或缺的作用。cnf1有助于细菌播散并持续存在于宿主上皮细胞中。hlyA则作用于宿主红细胞、肾脏上皮细胞、内皮细胞和免疫细胞,诱导细胞凋亡,帮助细菌突破尿路上皮细胞屏障。sat编码的自转运毒素对膀胱和肾脏来源的细胞具有毒性。铁是细菌生长发育不可或缺的必要元素,iutA、irp2和fyuA的基因编码产物主要介导铁利用和铁摄取,可以帮助细菌定植在泌尿道这一铁缺乏的环境中,与UPEC的毒力密切相关[9]。本研究发现,UTI组细胞毒性相关基因及铁摄取相关基因的表达率均高于ASB组,其中cnf1、hlyA,fyuA、iutA基因的表达率差异有统计学意义(P<0.05)。说明UTI组菌株毒力强于ASB组,ASB组菌株较低的毒力基因表达率可能降低了其急性致病能力,使其较少引起典型上尿路感染症状和肾盂肾炎等。也有部分学者提出一种假设,认为这可能是ASB组菌株为了适应宿主体内环境,选择性失活和不表达一些毒力基因,这样可以降低激活宿主固有免疫系统的概率,从而达到在宿主体内长期定植而不被消灭的目的。甚至有研究认为,ASB不一定需要治疗,因为这种毒性较低的UPEC菌株的持续定植状态有助于防御更容易耐药或更高毒力菌株的侵袭[10]。
本研究中,虽然ASB组和UTI组UPEC具有不同的系统分群特征及不同的毒力基因表达率,但其对18种抗菌药物的耐药率相近,差异无统计学意义(P>0.05)。近年来,随着广谱抗菌药物的广泛使用,产ESBLs大肠埃希菌的感染率不断上升,本研究中,产ESBLs大肠埃希菌在ASB组和UTI组中的比例均超过50%。目前临床上对尿路感染的经验治疗常选用氟喹诺酮类药物,但本研究发现UPEC对环丙沙星、左氧氟沙星耐药率均在50%左右。这都提示我国UPEC耐药情况处于十分严峻的状态,在临床上必须引起重视。
综上所述,UTI和ASB分离的大肠埃希菌,具有不同的系统分群特征,这可能与其表现出的不同致病能力相关。ASB菌株黏附相关基因的表达率更高,有助于细菌黏附在尿路上皮细胞,抵御尿液的冲刷,同时可能有助于菌株形成胞内寄生菌,逃避宿主免疫系统的攻击,从而实现持续定植状态。ASB菌株毒力较UTI低,这可能是其定植在宿主体内但未能引起典型尿路感染临床症状的原因。此外,ASB和UTI分离的大肠埃希菌存在严重耐药情况,在临床上必须注意谨慎选择抗菌药物,谨防滥用。
