恶性梗阻性黄疸PTCD术后常见并发症及护理对策分析
2018-08-17
恶性梗阻性黄疸(malignant obstructive jaundice,MOJ)是指因恶性肿瘤导致的梗阻性黄疸,原因包括胆管癌、胆囊癌、胰腺癌和淋巴结转移等。因原发病起病隐匿且进展迅速,MOJ早期诊断困难,确诊时常伴随严重肝功能损害,多数病人常常只能选择姑息性治疗。经皮肝穿刺胆管引流术(percutaneous transhepatic cholangial drainage,PTCD)可以有效解除胆道梗阻,是临床缓解黄疸症状的重要方法[1-2]。作为有创侵入性操作,MOJ病人术后带管时间较长,甚至终身带管,若护理不当则可导致严重并发症,影响其后续治疗及生存质量,因此正确、科学的护理对改善病人的生存质量,延长病人生存期具有重要作用[3]。通过对56例MOJ病人行PTCD治疗后并发症的临床观察,探讨PTCD术后常见并发症及护理要点。
1 资料与方法
1.1 一般资料
回顾性观察2015年8月—2016年12月至我院就诊的难以手术治疗的MOJ病人56例,其中胆管癌27例,胰腺癌20例,胃癌并肝门部淋巴结转移9例,中位年龄62岁(51岁~80岁),主要表现为梗阻性黄疸。所有病人经数字减影血管造影(DSA)引导下行PTCD术。病人一般资料见表1。

表1 病人一般资料(n=56)
1.2 治疗
手术材料包括超滑导丝、单弯导管、引流导管及穿刺导入系统。术前评估介入风险,了解病人血凝状况,给予保肝、抑酸、营养支持处理。根据术前影像资料制定手术方案。根据影像学资料,初步确定梗阻部位,局麻,并在DSA透视下用常规方法行PTCB并放置PTCD引流管,于体外固定。术后给予保肝、退黄、营养支持等处理。
1.3 随访与观察
所有病人术前、术后1周、术后2周、术后1个月复查肝功能,之后每3个月复查并随访记录病人出现的主要症状,每6个月复查上腹部CT扫描。
2 结果
2.1 PTCD术后病人胆红素变化情况
本组56例病人均成功植入胆道引流管,手术成功率为100%。大部分病人术后胆汁逐渐由深褐色、墨绿色转变为金黄色。病人皮肤巩膜黄染、皮肤瘙痒症状减轻,无手术相关死亡病例,所有病人在完成相关治疗后均带管出院,术后病人胆红素变化情况见表2。
表2 PTCD术后病人胆红素变化情况
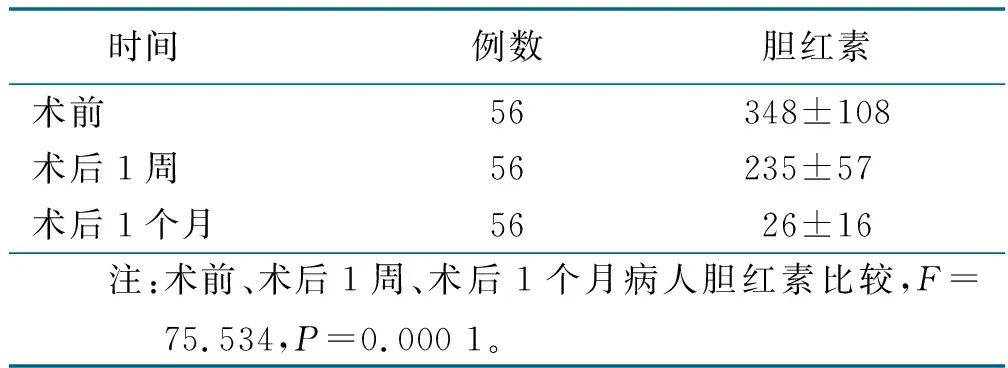
μmol/L
2.2 PTCD术后病人并发症发生情况
本组56例病人在6个月~21个月的随访期内引流管通畅时间为6.00个月±3.25个月,出现并发症15例,并发症发生率约为26.8%,其中引流管阻塞移位11例,发生率约为19.6%,其中移位8例,脱出3例;胆道出血2例,发生率为3.6%;胆道感染2例,发生率为3.6%,其中1例合并引流管阻塞移位;窦道感染1例,发生率为1.8%,此例合并引流管脱出;无严重胆汁漏、胆汁性腹膜炎病人。
3 护理对策
3.1 一般护理
嘱病人术后卧床2 h~24 h,监测生命体征,观察穿刺口有无渗出、病人疼痛和出血等异常情况,保持穿刺点周围皮肤干燥,准确观察和记录引流液颜色、性质和引流量。根据病情遵医嘱给予静脉营养和饮食指导。使用三通连接引流袋并保持开放,接三通的目的是便于管道的冲洗及术后经引流管胆道造影等必要的特殊操作[4]。
3.2 心理护理
MOJ病人已属于癌症中晚期,病人常伴有焦虑、烦躁、抑郁和厌世等情绪,一部分病人对于自己的病情不甚知晓,依从性在反复多次的治疗中逐渐变差。护理人员要及时与病人及家属沟通,了解病人的思想动向,及时予以耐心、细致地心理疏导,解除其恐惧、紧张、烦躁等心理,劝说其配合治疗,也可请同类疾病处于康复期的病人现身说法,增强他们战胜疾病的信心[5]。术前主动向病人及家属讲解PTCD相关知识,使其了解PTCD的过程、益处和风险,介绍引流管置入后相关护理注意事项,具体包括避免引流管脱落、日常清洁洗澡、引流袋的合理固定等,并提前提醒病人准备好相关的护理用物[6]。
3.3 并发症护理
3.3.1 引流管移位
由于呼吸运动的影响,引流管在肝内会随呼吸处于轻度的活动状态。意外的外力、暴力牵拉也有可能将引流管整个拉出或者导致引流管移位。因此,PTCD术后引流管应妥善固定于穿刺口,并标识体外引流管长度。引流袋应安置于床旁,并保持其低于引流位置至少30 cm。每班护士应仔细查看引流管固定情况,当固定胶布稳定性欠佳、穿刺窦道渗液过多等情况导致固定位置改变时,应立即更换敷贴,重新进行引流管固定。对于病人及家属,应做好健康教育,告知其引流管的重要性及如何预防引流管移位、脱出,必要时行引流管冲洗,保证引流通畅,防止引流管阻塞。加强床头交接班,做好防止管道脱出的标志安放工作。本组11例引流管移位的病人中,大部分为夜间翻身和起床活动时不慎牵拉引流管,造成皮下打折或者有效引流部分向外移动。在3例引流管脱出的病人中,1例为外力因素导致引流管脱出,1例为家属为其换药时不慎松解了引流管锁定装置,导致猪尾袢松解、消失,1例为引流管逐渐移位,最终完全脱出,考虑与病人消瘦、呼吸幅度较大有关。其中2例在引流管脱出后再次成功置入引流管,1例因肝内胆管扩张不明显,于半个月后再次成功置管。
3.3.2 胆道出血
PTCD操作导致的胆道出血的发生率为3%~8%[7-8]。主要原因为术中对胆管的损伤,这种出血常表现为引流出红色胆汁或胆汁内出现红色血丝,多可自行停止。出血也可能为穿刺过程中损伤肝内血管或形成血管—胆管瘘,此种出血若量大则较为凶险,需造影明确责任血管,再行栓塞止血。术后应密切监测病人腹部体征及血压,当发现病人血压下降或甲床、嘴唇变白时,应及时向医师报告,采取相应措施,必要时可行急诊血细胞分析监测血红蛋白变化。若存在胆道出血情况,可积极给予维生素K、酚磺乙胺(止血敏)、氨甲苯酸(止血芳酸)、凝血酶等对症处理[9-10]。本组2例胆道出血病人均发生于术后48 h内,给予止血药物后均未再发生出血。
3.3.3 胆道感染
术后胆道感染病人临床表现常有发热、寒战、表细胞升高等,文献报道,89%病人术后24 h内发现胆道细菌感染[11],主要原因为胆道高压或者胆汁逆行反流所致。可通过预防性使用抗生素、术中胆道减压后再造影等方法进行预防。同时,临床护理中使用抗反流引流袋,对病人及家属进行必要的健康教育及引流管护理指导,亦减少了因反流导致的外源性感染,同时要求在更换引流装置时必须严格无菌操作,以防止发生不必要的感染事件。本组2例胆道感染病人中,1例为带管出院后,未能继续更换抗反流引流袋且换药条件不甚理想,不慎发生反流所致,1例为引流管移位而未随诊处理,10 d后因发热入院,行引流管调整后胆汁培养证实为胆道感染。2例病人均给予抗生素对症治疗后症状好转。
3.3.4 窦道感染
PTCD术后发生的窦道感染多为出院后带管护理不佳所致。受医疗资源分布不均、病人经济条件、受教育水平等多因素影响,部分病人引流管口长期不换药或者换药条件较差、无菌操作不严格,都有可能导致窦道感染。窦道感染主要表现为发热,局部皮肤红、肿、热、痛,引流管口周围皮下脓肿形成,引流管口有脓性渗出、异味等。病人形成窦道感染时,首要目标是尽早控制感染灶,避免感染扩散。脓性渗出应积极取样行细菌培养鉴定及药物敏感实验,局部给予正确换药处理,同时配合敏感抗生素,必要时可行脓肿切开引流。对于带管出院病人,尤其是高龄病人,出院前健康宣教应包括与病人关系密切的所有家属,应该注重家庭护理的宣教和指导,有益于避免此类事件的发生。本组1例窦道感染为独居老人,既往因脑梗死行动不便,当地诊所条件有限,换药质量较差,导致窦道感染,分泌物培养为大肠埃希菌,给予敏感抗生素后感染局限,积极换药后局部脓肿消退。
3.3.5 胆汁漏、胆汁性腹膜炎
PTCD术后较严重的并发症为胆汁漏及胆汁性腹膜炎。术中操作造成胆管损伤或者引流管放置位置欠佳,侧孔暴露,或者术后引流管的脱落都是胆汁漏的常见原因。临床上表现为腹痛、寒战、高热以及腹膜刺激征,同时有可能出现胆汁引流量减少[12]。当病人出现类似症状时,护理人员应该立即警惕是否发生胆汁漏、胆汁性腹膜炎,此时需要通过造影明确引流管位置,并且需要保持引流管通畅,应加强必要的警示教育,避免大幅度的翻身及活动,及时进行局部换药及更换敷贴和引流装置,密切关注病人腹部体征变化,第一时间采取必要处理措施[13]。本组未发生严重胆漏、胆汁性腹膜炎。
3.4 出院健康教育
3.4.1 饮食指导
病人行PTCD术后,胆汁经引流管向体外排出,病人消化脂肪的能力减弱,应给予低脂肪、清淡、易消化饮食。长期留置引流管的病人容易出现电解质紊乱,可指导病人多进食香蕉、橘子、蔬菜等含钾高的食物,必要时给予口服氯化钾缓释片或其他剂型补钾药物。此外,应给予病人优质蛋白质及富含各种微量元素的食物,如豆类、蛋、奶等,食用新鲜蔬菜、水果,以补充胆盐。嘱病人多饮水,以利于沉积胆盐的排除[14]。
3.4.2 出院指导
出院时向病人派发宣教资料,向其宣传指导用药、活动、管道护理相关知识及并发症的观察,向病人及家属现场演示引流管维护和引流管换药的方法和注意事项,并教会其自己进行正确地引流管护理,告知保持引流管通畅和预防脱管的注意事项[15]。
3.4.3 随访和随诊
对于PTCD带管出院病人,1周进行1次电话随访并记录其穿刺口清洁程度、换药情况、胆汁引流量及引流液性状等信息。告知病人出院后如有任何不适症状,或有引流管脱出、引流量减少、穿刺口周围皮肤明显异常等情况及时入院就诊。术后3个月应复查并更换引流管。
4 讨论
MOJ治疗困难,预后差,1年生存率仅为20%~35%[16]。大多数病人确诊较晚,多数病人临床表现为上腹部不适、发热、厌食、疼痛、瘙痒、黄疸以及全身不适。早期解除胆道梗阻、减轻黄疸是治疗的主要目的,以此来达到减轻疼痛、瘙痒等相关不适症状。治疗的关键在于解除胆道高压状态,降低血清中胆红素水平。对于难以行ERCP的MOJ病人早期选择PTCD具有重要意义。PTCD对梗阻性黄疸的治疗具有确切的疗效,短期内退黄效果明显,可有效改善病人生存质量。PTCD作为姑息性治疗方法,大多数MOJ病人需要终身带管。受经济条件、医疗资源分布不均、病情进展等多种因素影响,大多数病人未能规律更换引流管,使得PTCD术后引流管护理在预防术后并发症的发生中显得更加重要[17-18]。PTCD术后有发生引流管移位、胆道出血、胆道感染、窦道感染、胆汁漏、胆汁性腹膜炎等并发症的风险。术前积极准备、术中精细操作以及术后悉心护理能有效减少并发症发生[19]。PTCD术后护理的重点是引流管的科学护理,加强引流管护理宣教在有效减少引流管相关并发症发生的同时,能改善病人带管生存的舒适度,提高病人的生活满意度。
总之,PTCD是治疗MOJ的有效方法,正确的护理方法能有效减少术后并发症的发生。掌握PTCD术后常见并发症及围术期的护理,是作为介入病房护士的基本技能要求。恶性黄疸的介入治疗是一个漫长的治疗过程,需要医生、护士、病人3方有效的配合,方能减少病人不必要的痛苦,避免增加病人的心理和生理负担。对于术后出现的各类并发症能进行及时、有效、全面的护理,是PTCD病人护理工作中的一大重要环节,本组病人在配合医师正确处理并采取有效的护理干预后,获得了较为满意的治疗效果。由此可见,切实做好PTCD术后并发症的监测与防控,是MOJ病人得益于此项技术、有效缓解病情的重要保证。