COOK宫颈扩张球囊用于足月妊娠分娩480例临床分析
2018-03-12丁秀丽
丁秀丽
(湖州市妇幼保健院,浙江 湖州313000)
目前,提早终止妊娠的方式主要有引产和剖宫产两种。相对于剖宫产,阴道引产可明显减少母婴并发症及其他风险[1]。宫颈成熟是引产取得成功的先决条件。本文中COOK宫颈扩张球囊(以下简称“COOK球囊”)采用机械性增加压力的方式促进宫颈成熟、增加宫颈评分,从而提高引产的成功率,报道如下。
1 资料与方法
1.1 一般资料 选择2015年10月-2016年10月在本院因妊娠期糖尿病(GDM)、妊娠期高血压疾病、过期妊娠、胎儿生长受限(FGR)、羊水过少、妊娠期肝内胆汁淤积综合征(ICP)等不适合继续待产且未临产的孕妇,使用COOK球囊促宫颈成熟并引产的480例为COOK组。孕妇入选标准:(1)初产妇;(2)胎位正常(单胎、头位);(3)足月妊娠(37~41+6孕周);(4) 宫颈Bishop评分<6分;非胎膜早破、非瘢痕子宫、非胎儿畸形引产者。排除标准:(1)排除头盆不称、骨软产道异常、前置胎盘、胎儿窘迫等阴道分娩禁忌证;(2)引产前查白带常规,排除阴道炎性疾病。另外,选取同期自愿采用缩宫素静脉滴注引产的孕妇268例作为对照组。两组孕妇年龄、孕龄、宫颈Bishop评分及引产指征差异上均无统计学意义(均P>0.05),详见表 1。
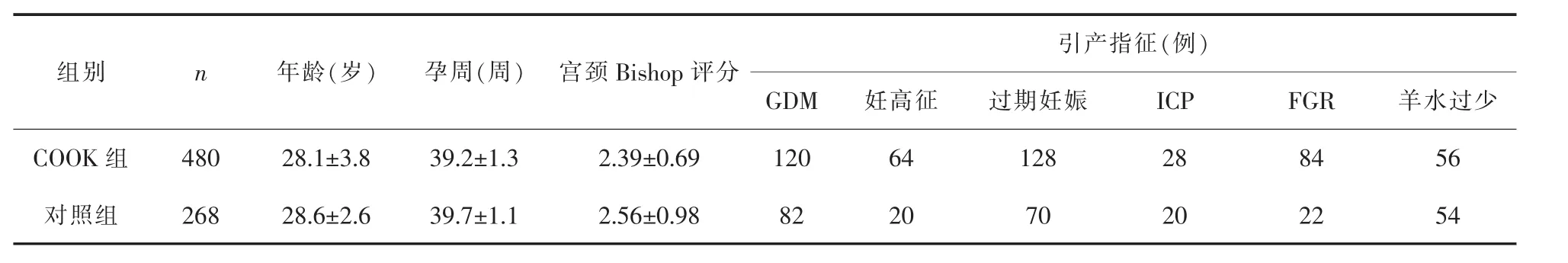
表1 两组一般资料及引产指征比较
1.2 方法 促宫颈成熟双球囊导管 (美国库克公司,COOK,产品型号 J-CRB-184000),红色端为子宫球囊导管,标有“U”,绿色端为阴道球囊导管,标有“V”。COOK组:前一晚8点按球囊放置操作常规,分别依次经U、V端注入生理盐水80mL,固定导管。孕妇活动不受影响。放置后如有球囊自行脱落、规律宫缩、胎膜早破、胎儿窘迫、阴道流血多等自觉症状,则随时取出。放置后如无自觉症状,则放置12小时取出,进行宫颈Bishop评分并人工破膜,观察宫缩、羊水、胎心等情况,半小时未临产者联合使用缩宫素,人工破膜超过48小时仍无规则宫缩则诊断引产失败行剖宫产终止妊娠。对照组:宫颈Bishop评分后行缩宫素引产,引产12小时再行宫颈Bishop评分,引产48小时如无规则宫缩,则第三天结合人工破膜,引产72小时仍未临产者诊断引产失败行剖宫产终止妊娠。在引产过程中如果出现胎心监护异常、胎儿宫内窘迫等情况则随时停止静脉滴注缩宫素并积极处理[2]。
1.3 观察指标 比较两组宫颈Bishop评分及阴道分娩情况,以及在引产过程中出现的并发症如绒毛膜羊膜炎、产后出血、新生儿窒息、产道裂伤等,并发症诊断依据为《妇产科学》[3]。
1.4 统计学处理 采用SPSS 19.0数据软件进行统计学处理。计量资料用(±s)表示,两组间比较采用t检验,计数资料采用χ2检验。
2 结果
2.1 宫颈Bishop评分及阴道分娩情况 引产前,两组宫颈Bishop评分差异无统计学意义(P>0.05),引产后COOK组明显高于对照组,差异具有统计学意义(P<0.05)。阴道分娩率COOK组显著高于对照组(P<0.05)。 详见表 2。
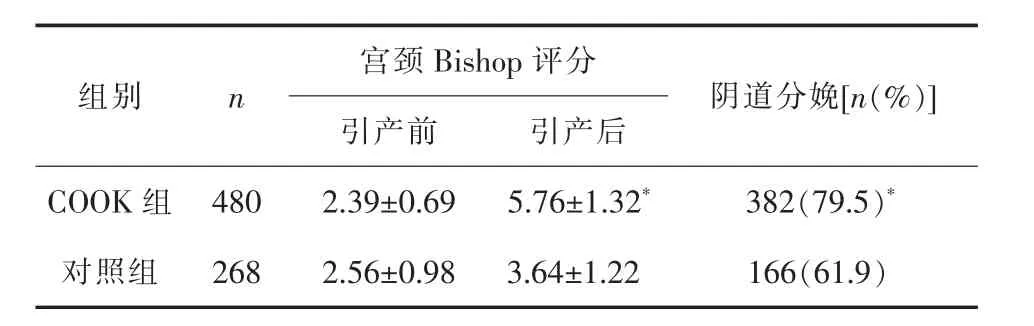
表2 两组宫颈Bishop评分
2.2 引产并发症 COOK组1例COOK宫颈扩张球囊放置3小时后突然出现阴道出血80mL,孕妇出现持续性下腹胀痛,胎心监护有减速,考虑为胎盘早剥,急诊行剖宫产术,术中见胎盘早剥面积约1/6,新生儿预后良好。两组引产并发症比较,仅绒毛膜羊膜炎发生率COOK组高于对照组,差异具有统计学意义(P<0.05)。 详见表 3。
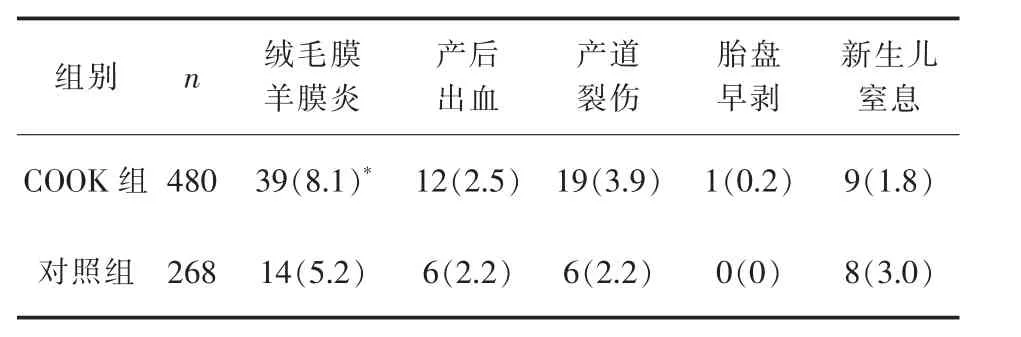
表3 两组引产并发症比较 [n(%)]
3 讨论
近年来,剖宫产率一直居高不下。据统计,浙江省2014年的剖宫产率为55%,远高于世界卫生组织推荐的15%。WHO对亚洲的调查显示,我国的剖宫产率高达46.2%,为世界之最[2]。改善宫颈成熟条件、提高引产成功率是降低剖宫产率、减少母婴危害有效且必需的手段。
美国医生Atad在1996年发明了宫颈扩张球囊,后经美国COOK公司改进后投入临床使用。目前,美国妇产医师学会(ACOG)已正式将其纳入引产指南加以推广[4],在美国已得到广泛应用。COOK宫颈扩张球囊的原理[3]是采用机械系的压力,持续稳定温和地扩张宫颈,使宫颈管缩短、变软,同时远端球囊贴近宫颈内口导致蜕膜分离,从而促进内源性前列腺素分泌,诱发宫缩,达到引产目的[5]。宫颈成熟是引产取得成功的先决条件,目前最常用的为Bishop评分,具体的评价指标为宫颈长度、质地、位置、扩张程度、先露高低评分。评分≥6分视为成熟,宫颈评分越高,引产的成功率越大,宫颈评分7~9分,引产成功率可以达到80%,4~6分引产成功率仅为50%。小剂量缩宫素静脉滴注促进宫颈成熟虽然是最常用的引产方法,但缩宫素受体在未成熟宫颈中的分布很少,对宫颈的直接作用小,促进子宫颈成熟的效果不理想[6-7],缩宫素引产失败行剖宫产较多。
本文COOK组COOK球囊取出时宫颈Bishop评分高于对照组催产素引产12小时 (P<0.05),说明COOK组宫颈成熟度改善明显;阴道分娩率COOK组 (79.5%)显著高于对照组 (61.9%)(P<0.05)。据文献报道[8-9],国外应用机械性原理扩张宫颈改善宫颈成熟度用于足月妊娠已有很多年,并且积累了丰富的经验,安全有效。在国内这几年也已经广泛推广使用。不良反应方面,两组间产后出血率、新生儿窒息率、产道裂伤率、胎盘早剥率差异均无统计学意义 (P>0.05)。COOK组有 1例孕妇COOK宫颈扩张球囊放置后3小时突然阴道出血约80mL,孕妇有持续性下腹胀痛,胎心监护提示有减速,最低至90次/min,B超提示胎盘边缘可见液性暗区,考虑为胎盘早剥行紧急手术,术中见早剥面积约1/6,因手术及时,新生儿预后好,术中出血少。但是COOK组绒毛膜羊膜炎发生率为8.1%,高于对照组 5.2%(P<0.05)。COOK组产后出血率、新生儿窒息率、产道裂伤率与对照组比较均无明显差异(P>0.05)。
目前,药物性引产主要有缩宫素引产及阴道穹窿放置控释地诺前列酮栓两种。控释地诺前列酮栓放置后能有效改善宫颈评分,自然临产率高,但子宫过度刺激、新生儿窒息率、产道裂伤率的风险性相对较高,难产率增加。单纯缩宫素引产,宫颈成熟度改善不明显,产程时间长,不易被产妇接受,从而增加了剖宫产率。本文入选孕妇均为需要通过引产提早终止妊娠的患者,常伴有妊娠期糖尿病、妊娠期高血压疾病、过期妊娠、妊娠期肝内胆汁淤积综合征、羊水过少等合并症,无论胎儿及孕妇都不易耐受过强过久的宫缩[10],崔金晖等[11]研究显示,宫颈扩张球囊与控释地诺前列酮栓促宫颈成熟效果相似。宫颈扩张球囊作为机械性促宫颈成熟方法,较少引起子宫过度刺激或强直宫缩,减少胎儿窘迫发生,从而降低难产率。张颖等[12]研究证实宫颈扩张球囊是一种温和的、较为安全的引产方法。杨霄等[13]报道COOK宫颈扩张球囊促宫颈成熟引产与单独使用缩宫素引产相比,产妇宫颈裂伤及阴道血肿发生率及围生儿不良结局差异均无统计学意义(P>0.05)。
本文放置COOK球囊者明显改善了其宫颈成熟度,提高了阴道分娩成功率。COOK组有39例发生了绒毛膜羊膜炎,明显高于对照组,感染发生的原因与经阴道放置COOK球囊时无菌操作的规范性、放置前阴道清洁度及人工破膜时间长短等均有关,所以在推广运用COOK球囊同时应加强人员培训,严格无菌操作,注意彻底消毒阴道和宫颈,完善白带常规检查,如有阴道炎应先进行治疗,人工破膜时间长的孕妇及时给予抗菌药物以预防感染。
