经剑突下胸腔镜技术在胸腺瘤切除术中的应用
2018-03-09童继春吴奇勇
张 科 童继春 吴奇勇
(南京医科大学附属常州第二人民医院心胸外科,常州 213003)
标准的胸腺瘤切除手术路径是经正中胸骨途径,随着胸腔镜技术的发展,胸腔镜胸腺瘤切除术已广泛开展[1],最常见的路径是经右侧胸腔或双侧胸腔。对于胸腺瘤合并重症肌无力,完整彻底切除胸腺、胸腺瘤体组织和前纵隔脂肪组织才能达到更好的治疗效果,因此,良好的术野暴露是达到彻底切除的基础。我们体会经剑突下途径比右侧胸腔途径可以更好地显露前纵隔区域。本研究回顾性分析2015年6月~2017年5月经剑突下途径行胸腔镜胸腺瘤切除手术15例资料,报道如下。
1 临床资料与方法
1.1 一般资料
本组15例,男6例,女9例。年龄41~55岁,(48.5±5.4)岁。胸闷3例,无症状体检发现纵隔占位6例,合并重症肌无力6例(眼肌型5例,轻度全身型1例)。病程1~3年,(1.5±1.6)年。合并重症肌无力者术前口服泼尼松15~20 mg/d,溴吡斯的明60 mg,每日3次。15例术前均行胸部增强CT检查,提示胸腺瘤均位于前纵隔,直径1.0~3.0 cm,(1.8±1.6)cm,与心脏大血管有明显的界限。合并重症肌无力者术前继续口服泼尼松、溴吡斯的明控制肌无力症状。
入组标准:Masaoka分期Ⅰ~Ⅱ期,肿瘤直径<5 cm且与周围脏器关系清楚无广泛粘连,既往无胸腔或者纵隔手术史。排除身高>180 cm及有胸膜炎病史者。
1.2 方法
平卧位,全身麻醉,单腔气管插管。取剑突下纵行切口长约2 cm,钝性分离皮下组织至剑突,充分游离剑突后方的结缔组织至前纵隔胸骨后方形成“胸骨后隧道”。取双侧锁骨中线第6肋间切口置入5 mm trocar作为操作孔,剑突下切口置入10 mm trocar作为胸腔镜观察孔,CO2压力约7~8 cm H2O(1 cm H2O=0.098 kPa),形成人工气胸。右侧操作孔置入抓钳,左侧置入超声刀(也可交替使用)。用超声刀切开左、右纵隔胸膜,清除右侧心包膈脂肪,沿右侧肺门旁识别右侧膈神经,离开膈神经约0.5 cm分离胸腺右叶。仔细分离暴露出无名静脉,沿无名静脉用超声刀离断胸腺动、静脉,分离胸腺上极,最高分离位置可达胸骨上窝上方。相同方法清除左侧心包膈脂肪,分离左叶胸腺,完整切除胸腺以及胸腺瘤体组织。通过剑突下切口将标本袋放至右侧胸腔,将胸腺、胸腺瘤体组织及前纵隔清扫的脂肪组织放入标本袋取出。左、右胸腔放置引流管,连接引流瓶(图1)。
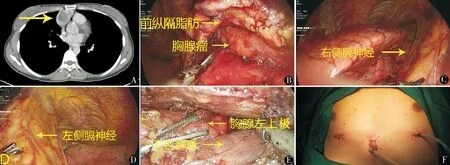
图1 术中所见胸腺瘤及与周围组织的解剖关系 A.术前胸部CT示胸腺瘤,3.5 cm×3.0 cm;B.术中所见胸腺瘤组织;C.右侧膈神经;D.左侧膈神经;E.无名静脉和胸腺组织左上极;F.手术切口
2 结果
15例均经剑突下途径顺利完成手术,无中转开胸。手术时间75~120 min,(95±15)min;术中出血量25~70 ml,(50±10)ml;术后住院时间3~6 d,(4.2±1.5)d;胸腔引流管留置时间1~3 d,(1.5±1.0)d。无术后出血二次开胸手术,无手术并发症。6例合并重症肌无力者术后均无肌无力危象发生,未使用呼吸机辅助呼吸。术后病理均证实为胸腺瘤,A型8例,AB型5例,B1型1例,B2型1例。术后常规随访,15例随访时间3~9个月,(6.5±2.5)月,无胸腺瘤复发。6例合并重症肌无力者术后1个月均停用泼尼松和溴吡斯的明,按照Monden标准[2],肌无力症状消失5例,肌无力改善1例。
3 讨论
我们从2003年开展经右胸途径胸腺切除治疗重症肌无力,但是由于右胸路径很难显露左侧胸腺,尤其是左侧胸腺上叶和左侧心包膈脂肪,未能达到完全彻底切除的手术要求,对于重症肌无力,残留胸腺会导致肌无力症状不可缓解,甚至进展为危重型。
2015年我们通过剑突下路径成功实施1例胸腔镜右肺中叶切除术,体会该路径可以更好地显露整个前纵隔区域,包括两侧膈神经前方的脂肪组织,因此决定采用该路径实施胸腺瘤切除手术。体会如下:①平卧位,不需要变换体位,操作简便;②麻醉仅需单腔气管插管,避免右胸入路需要双腔气管插管单侧肺通气;③该路径在显示无名静脉左侧路径和清扫双侧心包前脂肪方面具有独特优势;④由于能更好地显露两侧膈神经,可避免膈神经损伤;⑤能充分显露胸腺上极,切除范围可达胸骨上窝;⑥超声刀的使用在处理胸腺静脉时更加简便安全;⑦建立前纵隔胸骨后隧道很关键,采用手指和卵圆钳经剑突下切口钝性分离胸骨后间隙,形成胸骨后隧道,然后在手指或胸腔镜的引导下,在左、右肋弓下缘的切口斜行插入5 mm trocar至前纵隔,连接气腹机,形成人工气胸,前纵隔的视野更清晰;⑧该入路不对肋间神经产生压榨或损伤,减少术后急性和慢性疼痛[3~6]。
在手术适应证选择方面,我们还是延续了传统胸腔镜手术的适应证[7~9],一般为肿瘤直径<5 cm且与周围脏器关系清楚无广泛粘连者。术前应仔细阅读胸部CT。对于肿瘤与周围组织呈浸润性改变或肿瘤>5 cm的实性肿块,建议采用常规开胸手术。
综上所述,经剑突下入路胸腔镜手术在胸腺瘤切除(尤其合并重症肌无力)手术中具有创伤小、恢复快、术后并发症少等优点[10~14],有效,可行。
1 Teng H,Wang SM,Qu JQ,et al.Video-assisted thoracoscopic sections in the treatment of anterior mediastinal tumors and cysts:report of 103 cases.Clin J Med Offic,2011,39(5):827-829.
2 Monden Y,Nakahara K,Fujii Y,et al.Myasthenia gravis in elderly patients.Ann Thorac Surg,1985,39(5):433-436.
3 Suda T,Sugimura H,Tochii D,et al.Single-port thymectomy through an infrasternal approach.Ann Thorac Surg,2012,93(1):334-336.
4 Suda T,Ashikari S,Tochii D,et al.Dual-port thymectomy using subxiphoid approach.Gen Thorac Cardiovasc Surg,2014,62(9):570-572.
5 Suda T.Single-port thymectomy using a subxiphoid approach:surgical technique.Ann Cardiothorac Surg,2016,5(1):56-58.
6 Gonzalez-Rivas D,Paradela M,Fieira E.Single incision video-assisted thoracoscopic lobectomy:initial results.J Thorac Cardiovasc Surg,2012,143(3):745-747.
7 王贵刚,陈 椿,郑 炜,等.电视胸腔镜手术治疗胸腺瘤75例.中国微创外科杂志,2013,13(7): 581-583.
8 李 晓,惠本刚,肖蓉心,等.胸腔镜治疗胸腺瘤的安全性及中长期疗效分析.中国微创外科杂志,2017,17(3):193-196.
9 沈明敬,徐忠恒.外科手术为主的胸腺瘤诊治进展.中华胸心血管外科杂志,2015,31(5):317-320.
10 Chen YT,Wang J,Liu J,et al.Video thoracoscopic treatment of mediastinal masses.Chin J Min Inv Surg,2012,2(5):283-285.
11 Kimura T,Inoue M,Kadota Y,et al.The oncological feasibility and limitations of video-assisted thoracoscopic thymectomy for early-stage thymomas.Eur J Cardiothorac Surg,2013,44:e214-e218.
12 Caronia F,Fiorelli A,Santini M,et al.Uniportal bilateral video-assisted thoracoscopic extended thymectomy for myasthenia gravis:a case report.J Thorac Cardiovasc Surg,2015,150(1):e1-3.
13 Wu L,Lin L,Liu M,et al.Subxifoid uniportal thoracoscopic extended thymectomy.J Thorac Dis,2015,7(9):1658-1660.
14 Wu CF,Gonzales-Rivas D,Wen CT,et al.Single-port video-assisted thoracoscopic mediastinal tumor resection.Interact Cardiovasc Thorac Surg,2015,21(5):644-649.
