认知行为干预对缺血性脑卒中失眠患者的影响
2018-01-04单丹丹
单丹丹
郑州大学附属郑州中心医院,河南 郑州 450007
·论著护理园地·
认知行为干预对缺血性脑卒中失眠患者的影响
单丹丹
郑州大学附属郑州中心医院,河南 郑州 450007
目的探讨认知行为干预对缺血性脑卒中失眠患者心理健康及睡眠质量的影响。方法选择于2015-02—2017-02在我院接受治疗的88例缺血性脑卒中失眠患者,根据随机数字表法分为2组。给予对照组44例患者常规治疗措施和护理,在此基础上给予试验组44例患者认知行为干预。比较2组护理后睡眠质量、心理健康状况以及生活质量。结果试验组和对照组睡眠状况自评量表(Self-Rating Scale of Sleep,SRSS)评分分别为(23.62±6.49)分、(34.65±5.84)分,匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI)评分分别为(7.23±4.19)分、(9.36±4.91)分,差异具有统计学意义(P<0.05);试验组和对照组焦虑自评量表(Seif-Rating Anxiety Scale,SAS)评分分别为(31.82±7.89)分、(38.21±9.74)分,抑郁自评量表(Self-rating depression scale,SDS)评分分别为(35.91±9.65)分、(40.43±10.67)分,差异具有统计学意义(P<0.05);试验组简明健康测量量表(The Short-Form 36 Health Survey Scale,SF-36)评分高于对照组,差异具有统计学意义(P<0.05)。结论对缺血性脑卒中失眠患者实施行为认知干预能有效改善患者睡眠质量和心理健康状况,提高生活质量。
缺血性脑卒中;失眠;认知行为干预;睡眠质量;心理健康
脑卒中为临床常见的神经系统疾病,常并发睡眠障碍,发生率20%~40%,在脑卒中后3~4个月内普遍存在[1]。缺血性脑卒中并发睡眠障碍比例更高,约56.7%患者主诉存在失眠,明确符合失眠诊断的约占37.5%。睡眠是一种机体周期性静息的现象,能使疲劳的神经细胞恢复至正常功能,体力和精神也会得到相应的恢复[2]。若睡眠质量差,将会对运动功能康复和机体修复造成影响,使其预后更差,甚至会引起一系列严重的认知损伤、精神症状等,甚至可能引发二次卒中[3]。认知行为干预是一种有短程、结构、认知取向的心理疗法,其能控制患者行为认知和情绪,在原发性失眠症的治疗方面取得了明显疗效[4]。本研究选择在我院接受治疗的88例缺血性脑卒中失眠患者为观察对象,分析认知行为干预对缺血性脑卒中失眠患者心理健康及睡眠质量的影响,旨在为临床治疗缺血性脑卒中失眠提供指导。
1 资料与方法
1.1诊断标准符合《中国急性缺血性脑卒中诊治指南》[5]中缺血性脑卒中的相关诊断标准;参考《中国成人失眠诊断与治疗指南》[6]中失眠的诊断标准:(1)伴有早醒、入睡困难、睡眠晨醒后无恢复感或睡眠质量下降、睡眠维持障碍;(2)在适合睡眠的环境下且有睡眠条件,上述症状仍会出现;(3)患者主诉存在以下与睡眠相关的日间功能损害≥1项:①日间思睡;②精力、兴趣减退;③工作、学习或(和)社交能力下降;④全身不适或疲劳;⑤驾驶或工作过程中错误倾向增加;⑥易激惹或情绪波动;⑦记忆力或注意维持能力、注意力减退;⑧过度关注睡眠;⑨头晕、头痛、紧张或存在与睡眠缺失相关的其他躯体症状。符合上述三项即可确诊为失眠。
1.2入选标准(1)纳入标准:符合上述相关诊断标准;自愿参与本次研究,并签署知情同意书者;全身状况稳定,神志清楚,无智能和听力障碍。(2)排除标准:精神障碍;合并心、肾等重要器官不全者;认知功能障碍者;完全偏瘫;其他疾病所致的失眠或继发性失眠;伴有安眠药等药物依赖史和酒精依赖史者。
1.3临床资料选择2015-02—2017-06在我院接受治疗的缺血性脑卒中失眠患者88例,根据随机数字表法分为2组。对照组44例,其中男24例,女20例;年龄26~74(54.23±8.42)岁;病程0.17~3.00(1.32±0.63)a;脑出血12例,脑梗死32例。试验组44例,其中男26例,女18例;年龄26~73(54.22±8.39)岁;病程0.17~3.00(1.36±0.60)a;脑出血14例,脑梗死30例。2组基本资料比较差异无统计学意义(P>0.05),具有可对比性。本研究经我院伦理委员会审核批准。
1.4方法
1.4.1 对照组:实施常规治疗措施和护理:给予患者口服辛伐他汀片调脂使斑块稳定、口服阿司匹林肠溶片抗血小板聚集、口服胞磷胆碱钠胶囊改善脑循环、静脉注射依达拉奉氧自由基。根据患者病情对其进行运动、语言、心理等方面的康复训练,以促进患者日常生活自理能力早期恢复。对患者进行常规睡眠护理,减轻患者心理压力;满足其身体舒适需求;合理使用药物;控制噪声、保持病房温湿度适宜、空气流通等,创造良好的睡眠环境;建立良好的睡眠习惯;告知患者避免饮食过饱、情志刺激,睡前排尽尿液,避免睡前过度兴奋等。
1.4.2 试验组:在对照组基础上实施认知行为干预:①刺激控制疗法:切断失眠时间、失眠和床之间的联系,重新建立睡眠地点、时间与良好睡眠之间的联系。仅在感到困倦时才上床,如上床20 min后仍未入睡,则可进行适量肌肉放松训练,困倦时再上床休息,以控制入睡习惯。尽量减少白天睡眠,使夜间睡眠时间逐渐延长。②睡眠限制治疗:缩短患者卧床时间,剥夺轻度睡眠状态,提高睡眠效率,但一般卧床时间需≥4.5 h。③认知治疗:告知患者睡眠质量的重要性,纠正其对睡眠的不合理态度及信念,告知患者每个人对睡眠的需求存在一定的差异,无需刻意达到每晚8 h的睡眠时间。使患者以良好的心理状态面对睡眠疗法。④睡眠健康教育:了解患者生活习惯,如锻炼、饮食、药物,以及噪声、光、温度等环境因素对睡眠质量的影响,对患者进行睡眠知识宣教,告知其午后不要吸烟、喝咖啡及茶;避免晚上饮酒等,纠正不利于睡眠的不良习惯。为避免沾染问题的发生,将对照组安排在神经1科,试验组安排在神经2科。2组患者在护理4周后进行效果评价。
1.5评价指标以睡眠状况自评量表(SRSS)[7]和匹兹堡睡眠质量指数量表(PSQI)[8]评估2组患者睡眠质量。SRSS总分为50分,分值越高则睡眠质量越差。PSQI共包括7个维度,分别为入睡时间、睡眠质量、睡眠效率、睡眠时间、安眠药物的应用、睡眠障碍以及日间功能等,每个维度0~3分,总分≤7分则表明睡眠质量较好,>7分则避免存在一定的睡眠问题,分数越高则睡眠质量越差。以焦虑自评量表(SAS)和抑郁自评量表(SDS)[9]对2组患者心理健康状况进行评估。SAS及SDS总分均为100分,分值高低与焦虑、抑郁程度呈正比。以简明健康测量量表(SF-36)[10]评分标准评估2组患者生活质量,总分为100分。分值高低与生活质量呈正比。
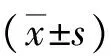
2 结果
2.1睡眠质量护理前2组SRSS、PSQI评分比较,差异无统计学意义(P>0.05);护理后2组SRSS、PSQI评分较护理前均有明显降低,试验组SRSS、PSQI评分均低于对照组,差异具有统计学意义(P<0.05)。见表1。
2.2心理健康状况护理前2组SAS评分、SDS评分比较,差异无统计学意义(P>0.05);护理后2组SAS评分、SDS评分较护理前均有明显降低,试验组SAS评分、SDS评分均低于对照组,差异具有统计学意义(P<0.05)。见表2。
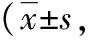
表1 2组SRSS、PSQI评分比较分)
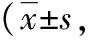
表2 2组SAS、SDS评分比较分)
2.3 2组生活质量评分护理前2组SF-36评分比较,差异无统计学意义(P>0.05);护理后2组SF-36评分较护理前均有明显提高,试验组SF-36评分高于对照组,差异具有统计学意义(P<0.05)。见表3。
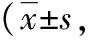
表3 2组SF-36评分比较分)
3 讨论
失眠是指睡眠维持障碍和入睡障碍,脑卒中患者因情感障碍、偏瘫等功能障碍,易引起心理及躯体不适,而发生失眠[11]。睡眠是人类最重要、最基本的生理需求之一,是其生命活动的复杂且主动的生理状态。失眠将会对患者预后康复造成直接的影响,可能加重卒中危险因素程度,如高血压、糖尿病等,甚至可诱发二次卒中。缺血性脑卒中失眠患者多存在非理性思维,对失眠的态度偏差,使其对失眠产生恐惧,会减弱其心因性因素的承受与调节能力以及自身心理素质。会夸大失眠对日间生理、身体健康和心理功能的影响,把白天的不良情绪如易怒、焦虑等归咎于失眠[12]。不良情绪的长期积累会致使患者精神紧张,害怕失眠,夜间愈加难以入睡,进而陷入恶性循环之中[13]。
患者过度的夸大失眠的后果和担心能否入睡,引起的心理和生理的觉醒,会加重失眠问题。药物治疗虽能促进患者睡眠,但无法改变患者对睡眠的态度和错误观念[14]。认知行为干预对患者的期望进行关注,其主要目的是将患者对睡眠的错误认知改变,帮助其建立能自主应对失眠问题的信心。本研究结果显示,试验组SRSS、PSQI、SAS、SDS评分均低于对照组,说明采用认知行为干预能有效改善缺血性脑卒中失眠患者的心理健康,提高其睡眠质量。试验组SF-36评分高于对照组,说明对缺血性脑卒中失眠患者实施认知行为干预能提高生活质量。认知行为干预为综合疗法,其包括睡眠限制治疗、认知治疗、刺激控制疗法和睡眠健康教育等,可联合进行,也可单独进行治疗[15]。认知行为干预能纠正患者的非理性思维,使患者以轻松的姿态正视睡眠,纠正患者的认知模式和非理性信念,提高睡眠质量。行为方面,认知行为干预能经行为训练和认知重建,使患者认知唤醒降低,能减少睡眠中的觉醒,促进入睡;生理方面,认知行为干预能使患者整个交感神经系统的活动降低,并降低自主神经节律,促进入睡。缺血性脑卒中失眠患者会改变其睡眠习惯,试图增加卧床时间使实际睡眠时间增加,患者在床上花费较长时间却难以入睡,易出现焦虑情绪,而更加难以入睡。此外,床上花费时间过多,易出现片段性睡眠,易醒且睡眠浅。认知行为干预中的睡眠限制疗法能经减少患者床上的非睡眠时间,限制卧床时间,增加患者睡眠压力,缩短入睡时间,增加实际睡眠时间,进而使睡眠效率提高。此外,临床采用认知行为干预治疗缺血性脑卒中失眠,能减少长期服药对脑组织的损伤,患者对治疗的接受度更高,依从性更好。
综上所述,对缺血性脑卒中失眠患者实施行为认知干预能有效改善患者睡眠质量和心理健康状况,提高生活质量。
[1] 余玲萍,谢灵敏,王卫珍,等.综合护理干预对脑卒中后患者失眠伴焦虑的影响研究[J].中华全科医学,2017,15(6):1 075-1 078.
[2] 沈虹,陈如南.睡眠健康教育对脑卒中失眠患者睡眠质量和生存质量的影响[J].浙江医学,2016,38(12):1 040-1 042.
[3] 尹春月,任毅,张勇.耳穴贴压改善脑卒中后失眠患者睡眠状况的临床观察[J].现代中西医结合杂志,2015,24(7):774-775.
[4] 卢海霞,李霞,韩樱,等.认知行为疗法对中国失眠患者睡眠质量影响的Meta分析[J].中国老年学杂志,2017,37(3):685-688.
[5] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2014[J].中华神经科杂志,2015,48(4):246-257.
[6] 中华医学会神经病学分会睡眠障碍学组.中国成人失眠诊断与治疗指南[J].中华神经科杂志,2012,45(7):534-540.
[7] Yamaguchi N,Matsubara S,Momonoi F,et al.An atte-mpt of radar chart expression of a self-rating scale for sleep disturbance[J].Psychiatry Clin Neurosci,1998,52(2):165-167.
[8] Akman T,Yavuzsen T,Sevgen Z,et al.Evaluation of sleep disorders in cancer patients based on Pittsburgh Sleep Quality Index[J].Eur J Cancer Care (Engl),2015,24(4):553-559.
[9] 段泉泉,胜利.焦虑及抑郁自评量表的临床效度[J].中国心理卫生杂志,2012,26(9):676-679.
[10] Su CT,Ng HS,Yang AL,et al.Psychometric evalua-tion of the Short Form 36 Health Survey (SF-36) and the World Health Organization Quality of Life Scale Brief Version (WHOQOL-BREF) for patients with schizophrenia[J].Psychol Assess,2014,26(3):980-989.
[11] 王鸿涛,祁爱英,孙婷婷.护理干预对老年脑卒中患者睡眠障碍的影响[J].西南国防医药,2014,24(5):548-549.
[12] 黄庆玲,高东,乐发国,等.百乐眠胶囊联合自助认知行为疗法对慢性失眠症的疗效[J].中华医学杂志,2016,96(36):2 893-2 897.
[13] 刘红侠,马萍,刘军华,等.认知行为治疗对失眠症患者睡眠质量的影响[J].哈尔滨医科大学学报,2016,50(6):545-547.
[14] 刘红侠,刘世军,王小年,等.认知行为治疗对失眠症患者心理健康状况的影响[J].中国健康心理学杂志,2014,22(9):1 390-1 391.
[15] 李丽,吴海燕,王丽国.心理干预对脑卒中继发抑郁失眠患者的效果[J].医学临床研究,2014,31(1):178-180.
Effectofcognitivebehaviorinterventioninischemicstrokepatientswithinsomnia
SHANDandan
ZhengzhouCentralHospitalAffiliatedtoZhengzhouUniversity,Zhengzhou450007,China
ObjectiveTo investigate the effect of cognitive behavior intervention on mental health and sleep quality in ischemic stroke patients with insomnia.Methods88 ischemic stroke patients with insomnia treated in our hospital from February 2015 to June 2017 were selected,and they were divided into two groups by random number table,44 cases in each group.Control group was given routine treatment and nursing,while experimental group was given cognitive behavior intervention based on control group.The sleep quality,mental health status and living quality after nursing were compared between the two groups.ResultsThe scores of self-rating scale of sleep (SRSS) and Pittsburgh sleep quality index (PSQI) in experimental group [(23.62±6.49)points,(7.23±4.19)points] and control group [(34.65±5.84)points,(9.36±4.91)points] were compared,there was no statistical difference (P<0.05);The scores of self-rating anxiety scale (SAS) and self-rating depression scale (SDS) in experimental group [(31.82±7.89)points,(35.91±9.65)points] and control group [(38.21±9.74)points,(40.43±10.67)points] were compared,there was no statistical difference (P<0.05);The score of short-form 36 health survey scale (SF-36) in experimental group was higher than that in control group (P<0.05).ConclusionCognitive behavior intervention for ischemic stroke patients with insomnia can improve sleep quality and mental health status,increase quality of life.
Ischemic stroke;Insomnia;Cognitive behavior intervention;Sleep quality;Mental health
10.3969/j.issn.1673-5110.2017.22.026
单丹丹(1978-),女,本科,主管护师。研究方向:内科护理学。Email:hxksdd@126.com
R473.74
A
1673-5110(2017)22-0097-04
(收稿2017-06-11)
王喜梅
