胰十二指肠切除术中序贯式胰肠端侧吻合的临床研究
2016-08-15杜成旭李冬瑞刘三光王文斌刘建华
边 伟,杜成旭,李冬瑞,刘三光,王文斌,刘建华
(河北医科大学第二医院肝胆外科,河北 石家庄 050000)
胰十二指肠切除术中序贯式胰肠端侧吻合的临床研究
边伟,杜成旭,李冬瑞,刘三光,王文斌,刘建华
(河北医科大学第二医院肝胆外科,河北 石家庄 050000)
[摘要]目的比较在胰十二指肠切除术中,序贯式胰肠端侧吻合与传统套入式胰肠端端吻合2种胰肠吻合方式术后胰漏发生率。方法回顾分析95例接受胰十二指肠切除术患者的临床资料,其中传统组实施套入式胰肠端端吻合65例,改良组实施序贯式胰肠端侧吻合30例,比较2组术后胰漏发生率。结果95例术后共发生胰漏14例,其中传统组发生胰漏13例,改良组发生胰漏1例。结论在胰十二指肠切除术中实施序贯式胰肠端侧吻合能够降低胰漏发生率,值得在临床上推广。
[关键词]胰十二指肠切除术;治疗结果;疗效比较研究
doi:10.3969/j.issn.1007-3205.2016.05.012
胰十二指肠切除术是一项操作难度大、对患者创伤大、风险较高的手术,其操作的关键环节为胰肠吻合,胰肠吻合口漏尤其是严重的胰漏发生后,常常可导致其他严重并发症。胆汁和胰液进入腹腔,胰酶被激活,可以腐蚀血管,发生致命性的腹腔大出血。胰肠吻合口漏是施行胰十二指肠切除术患者术后死亡的最主要原因之一[1]。有效减少术后胰漏是成功实施胰十二指肠切除术的技术关键。胰肠吻合口漏的发生受多方面因素影响,其中胰肠吻合方式的选择是术中重要的可控因素[2],文献报道过的胰肠吻合方式有50多种[3]。本研究对95例胰十二指肠切除术患者临床资料进行回顾性分析,旨在比较套入式胰肠端端吻合与序贯式胰肠端侧吻合2种方式在胰腺十二指肠切除术中的胰漏等并发症的发生率。
1 资料与方法
1.1一般资料选择2013年1月—2014年10月于我科收治的准备接受胰十二指肠切除术治疗的患者95例。临床表现均以皮肤、巩膜黄染和上腹部胀疼不适为主。病理类型:胰头癌31例,胆管癌22例,十二指肠乳头癌24例,壶腹周围癌7例,慢性胰腺炎2例,十二指肠乳头间质瘤2例,炎症性肌纤维母细胞瘤2例,胰头部淋巴浆细胞硬化性胰腺炎1例,胰腺粘液性囊腺癌2例,胆管远端腺瘤样增生1例,胰腺实性假乳头状瘤1例。将接受套入式胰肠端端吻合术者65例列为传统组,接受序贯胰肠端侧吻合术者30例列为改良组。2组性别、年龄、血红蛋白(hemoglobin,Hb)和白蛋白水平差异均无统计学意义(P>0.05),见表1。
表12组术前一般资料比较


组别例数性别(例数)男女年龄(岁)Hb(g/L)ALB(g/L)传统组65333255.61±9.96107.94±11.9637.05±4.64改良组30181256.93±10.42106.80±10.5737.43±4.74χ2/t2.1542.3450.4470.375P>0.05>0.05>0.05>0.05
1.2方法本研究中传统组术式和改良组术式均由同一组医生完成。全部病例均按胰十二指肠切除术child顺序,采用胰、胆、胃、空肠Roux-en-Y型吻合术重建消化道。套入式胰肠端端吻合采用胰十二指肠切除术传统胰肠吻合方式。序贯式胰肠端侧吻合为胰管插入1根硅胶引流管,用4-0可吸收缝线将外露的胰管绑扎到引流管上,妥善固定,沿胰管行荷包缝合,适度收紧缝线,使胰管和外引流管间无缝隙,以保证术后胰液可以完全引流出而无渗漏;切断空肠后,从空肠残端插入血管钳,顶起距离残端约10 cm左右的空肠系膜对侧缘并用电刀戳1个小孔,将胰管内置好的引流管穿过肠管,并且自空肠盲袢引出;间断缝合胰管与空肠小孔处黏膜,视胰管直径不同,缝合6~8针;间断缝合胰腺与空肠,使胰腺断面与空肠侧壁紧密相贴;引流管就近引出体外,封闭空肠残端,并将空肠的残端与腹壁做妥善固定,防止空肠残端活动导致引流管打折或胰肠吻合口撕裂等风险。2组术式患者腹腔均放置2根引流管,1根置于胰肠吻合口附近,另1根置于胆肠吻合口附近。
1.3胰漏判断标准胰肠吻合口引流液中淀粉酶的含量升高,且大于血清淀粉酶的3倍以上,通常含量>1 000 U/L,且每天引流量在50 mL以上,持续存在3 d以上者为胰漏。
1.4统计学方法应用PEMS 3.1版统计软件进行数据分析。计量资料比较采用t检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.12组术中出血量、输血量、手术时间比较改良组术中出血量、输血量和手术时间均少于传统组,差异有统计学意义(P<0.05),见表2。
表22组术中情况比较


组别例数术中出血量(mL)术中输血量(mL)手术时间(min)传统组65950.00±102.671161.92±127.74407.31±68.94改良组30668.33±448.46851.67±570.31361.67±45.96t3.2991.2913.299P0.0230.4330.023
2.22组并发症比较改良组胰漏发生率低于传统组(P<0.05),2组胆漏、术后死亡和胃排空迟缓发生率差异均无统计学意义(P>0.05),见表3。
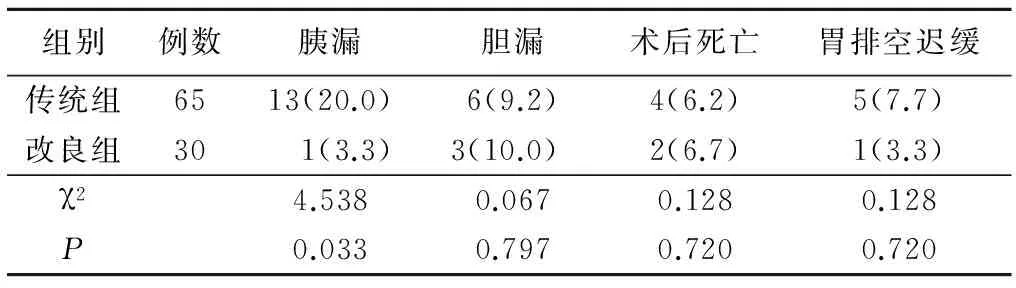
表3 2组术后情况比较
3 讨 论
胰十二指肠切除术是普通外科最复杂、创伤最大的手术之一,虽然胰十二指肠切除术的围手术期病死率在大的医疗中心已经降至5%左右[4],但其术后并发症的发生率仍可高达40%~50%,而其中胰漏的发生率可达到25%。胰漏是目前胰十二指肠切除术最常见、后果最严重的并发症之一[5-6],一旦发生胰肠吻合口漏,被激活的胰液往往可以腐蚀、消化周围的脏器、血管等,常导致腹腔感染或致命性大出血,病死率可高达40%以上[5]。胰漏发生最重要的因素之一是术中胰腺和空肠吻合口愈合程度,杜绝胰漏发生的根本就是要提高胰腺空肠吻合的可靠性,主要表现为吻合口无张力,缝合针距紧密均匀,吻合口血运良好及吻合口周围引流通畅等。
胰漏发生患者年龄、体质量等方面的因素在临床上很难改善,但手术操作性因素可通过外科手术医师的努力,将其危险尽量降低。除了外科手术医师的操作技巧和熟练程度外,良好的胰肠吻合方式是预防术后胰瘘的一个关键因素。目前胰肠吻合的方式很多,在其选择上存在较多争议。具体方法有早期的胰管结扎法、栓塞胰管法、缝扎胰腺残端等方法,以及后来出现的胰腺胃吻合、胰管空肠吻合、胰肠套入式吻合和胰肠捆绑式吻合等方法[7]。利用不同手术方法使胰肠吻合口内压力降低,从而降低胰漏的发生率[8-9]。目前,许多外科医师更倾向于采用胰腺空肠套入吻合法,但其胰漏的发生率仍有5%~10%[10]。理想的胰肠吻合应能有效降低并发症的发生,且操作简单方便。
本研究结果显示,序贯式胰肠端侧吻合术与传统术式比较,胰漏发生率降低,此种胰腺空肠吻合可能对胰漏具有一定的预防作用;改良组术中出血量及输血量亦较传统组减少;改良组手术时间短于传统组。故此方法既降低了手术难度、节省了手术时间,又减少了胰漏的发生,是更为理想的手术方式。
传统组胰肠吻合的操作将胰腺的断端套入至空肠断端内,缝合后尽量保证吻合口没有过大的张力。此方法适用于横断面较小、胰管无明显扩张、胰管空肠吻合技术上有困难的胰腺。其不足之处是:在行胰肠套入的过程中,特别是当胰腺残端过于宽大时,可能会造成空肠受挤压而缺血,导致吻合口愈合不佳,甚至造成类似“功能性肠梗阻”的表现[11]。当在处理胰腺断端过大的时候一般会采用去除部分胰腺组织,使其可以套入到肠腔内的方法,但这样又增加了胰腺的创面,容易造成胰腺断面渗漏胰液或小胰管渗漏胰液的可能,最终使胰漏的可能性增加。术者在进行缝合和结扎时极易发生胰腺组织的撕裂,从而增加术后并发症的风险。由于胰腺断端直接暴露于肠腔中,胰液被胆汁、肠液等消化液激活,消化腐蚀胰肠吻合口,导致胰肠吻合口漏。消化液进而消化腐蚀周围组织,常常会导致严重的腹腔感染,甚至发生致命性的大出血。
改良组的序贯式胰肠端侧吻合方式具有以下优点:可以通过调整空肠浆肌层打开的长度,使其与胰腺断端的大小相匹配,从而避免了因胰腺断端过于宽大而强行套入导致的吻合口缺血、愈合不良的风险;同时也降低了因胰腺残端直接暴露于肠腔内,受到肠液腐蚀而发生的胰漏等机会。此方法不用充分游离胰腺断端,减少了挫裂和挤压胰腺的机会,因其胰管与空肠进行吻合显露较好,降低了手术的难度,节省了手术时间。胰管与空肠小孔处黏膜吻合,可以使胰管和小肠黏膜直接接触,吻合口张力低,容易愈合。胰管外引流可将胰液引流出体外,大大减少了胰液渗出的机会,避免了胰液胰酶接触胆汁和肠液后被激活,以及激活后对胰肠及胆肠吻合口的消化,有利于吻合口的愈合;同时便于术后观察胰液引流性状、数量的变化,在胰液引流不畅时可进行冲洗和疏通等。此种手术方式必须将胰管外引流管妥善固定,术后如果短时间内脱落,可能会引起胰漏的发生。有研究显示胰十二指肠切除术中胰肠吻合口胰管置管,内引流和外引流疗效比较无差异,均有效、安全[12]。
总之,序贯式胰肠端侧吻合术能有效降低术后胰漏的发生率,具有设计合理、操作相对简单,胰肠吻合严密等优点,是一种较为理想、安全可靠的胰腺空肠吻合方式,适合推广。当然,还需要更大样本、前瞻、随机对照的研究来进一步评估本结论。在序贯式胰肠端侧吻合术式的应用中,应严格掌握其操作规范及手术适应证,使其产生更好的临床效果。
[参考文献]
[1]Whipple AO,Parsons WB,Mullins CR. Treatment ofcarcinoma of the ampulla of vater[J]. Ann Surg,1935,102(4):763-779.
[2]陈一帆,刘巍,花荣,等.根据胰管直径等因素选择不同胰肠吻合方式对患者术后恢复的影响[J].肝胆胰外科杂志,2014,26(3):181-184.
[3]朱学锋,陈益君.胰十二指肠切除术中胰肠吻合的历史与研究现状[J].肝胆外科杂志,2012,20(4):66-71.
[4]秦锡虎,朱峰.胰十二指肠切除术不同胰肠吻合方式胰漏分析[J/CD].中华普通外科杂志:电子版,2008,12(3):23-34.
[5]Zhang JL,Xiao ZY,Lai DM,et al. Comparison of duct-to-mucosa and end-to-side pancreaticojejunostomy reconstruction following pancreaticoduodenectomy[J]. Hepatogastroenterology,2013,60(121):176-179.
[6]向颖,徐明清,严律南,等.胰十二指肠切除术中胰肠吻合方式与术后胰漏及吻合口出血的相关性研究[J].中国普外基础与临床杂志,2013,20(5):503-507.
[7]陈燕凌,黄长玉,等.胰十二指肠切除术的技术改进[J].福建医科大学学报,2000,34(4):366-368 .
[8]Wellner UF,Sick O,Olschewski M,et al. Randomized controlled single-center trial comparing pancreatogastrostomy versus pancreaticojejunostomy after partial pancreatoduodenectomy[J]. J Gastrointest Surg,2012,16(9):1686-1695.
[9]彭淑牖,彭承宏,吴育连.减压营养组合导管在胃癌术后的应用[J].中国实用外科杂志,1998,18(8):462-464.
[10]薛玉龙,刘建洛,杨征宇.胰十二指肠切除术并发胰瘘的原因及预防[J].山东医药,2010,50(30):85.
[11]袁涛,邓少丽,顾红光,等.156例胰十二指肠切除术临床分析[J].中国现代医学杂志,2009,19(19):3035-3037.
[12]梅永,彭慈军,舒德军,等.胰十二指肠切除术中胰管内置管内引流与外引流的疗效比较[J].中国普通外科杂志,2014,23(9):1268-1271.
(本文编辑:刘斯静)
[收稿日期]2015-04-15;[修回日期]2015-06-28
[作者简介]边伟(1975-),男,河北安平人,河北医科大学第二医院副主任医师,医学硕士,从事肝胆外科疾病诊治研究。
[中图分类号]R657.5
[文献标志码]A
[文章编号]1007-3205(2016)05-0544-03
Clinical study of sequential end-to-side pancreatojejunostomy in patients with pancreatic and duodenal resection
BIAN Wei, DU Cheng-xu, LI Dong-rui,LIU San-guang, WANG Wen-bin, LIU Jian-hua
(Depatment of Hepatobiliary Surgery, the Second Hospital of Hebei Medical University,Shijiazhuang 050000, China)
【Abstract】ObjectiveTo compare the pancreatic leakage rates of two pancreatojejunostomy methods applied in pancreatoduodenectomy, which are traditional end-to-end pancreatojejunostomy and end-to-side pancreatojejunostomy with external drainage of the pancreatic duct. MethodsThe clinical data of 95 patients who were admitted in our department and had pancreatoduodenectomy were retrospectively analysed. The 95 patients were divided into 2 groups according to the types of anastomosis, including 65 patients in the traditional group(end-to-end pancreatojejunostomy) and 30 in the modified group(end-to-side pancreatojejunostomy with external drainage of the pancreatic duct). The pancreatic leakage rates of these two groups were compared. ResultsFourteen out of 95 patients had pancreatic leakage, including 13 cases in traditional group and 1 cases in modified group. ConclusionThe pancrearic leakage rate can be reduced in pancreatoduodenectomy by applying end-to-side pancreatojejunostomy with external drainage of the pancreatic duct.
[Key words]pancreaticoduodenectomy; treatment outcome; comparative effectiveness research
