腹腔镜手术对直肠癌患者腹腔及肠腔癌细胞脱落和生存期的影响
2016-06-27唐晓军
赵 耀,唐晓军,张 逖
南京医科大学附属淮安第一医院胃肠外科,江苏淮安223300
腹腔镜手术对直肠癌患者腹腔及肠腔癌细胞脱落和生存期的影响
赵 耀,唐晓军,张 逖
南京医科大学附属淮安第一医院胃肠外科,江苏淮安223300
目的 探讨腹腔镜手术对直肠癌患者腹腔及肠腔癌细胞脱落和生存期的影响。方法 收集2013年1月-2015年6月南京医科大学附属淮安第一医院收治的136例手术治疗的直肠癌患者,其中腹腔镜手术(腹腔镜组)74例,开腹手术(开腹组)62例。比较两组患者肿瘤切除前后脱落癌细胞阳性率、术后复发率和总生存率。结果 两组患者肿瘤切除前腹腔、肠腔脱落癌细胞阳性率比较,差异无统计学意义(P均>0.05)。两组患者肿瘤切除后的腹腔、肠腔脱落癌细胞阳性率较肿瘤切除前均升高,但只有开腹组肠腔脱落癌细胞阳性率差异有统计学意义(30.65%vs 11.29%,P<0.05)。腹腔镜组肿瘤切除后的腹腔、肠腔脱落癌细胞阳性率均低于开腹组,其中肠腔脱落癌细胞阳性率差异有统计学意义(16.22%vs 30.65%,P<0.05)。术后随访8.5~47.9个月,随访率为88.2%。腹腔镜组1年、3年总生存率分别为93.2%、77.5%,开腹组1年、3年总生存率分别为92.7%、71.3%,差异无统计学意义(P>0.05)。两组患者的局部复发率和远处转移率比较,差异也无统计学意义(P均>0.05)。结论 腹腔镜技术并没有增加腹腔、肠腔癌细胞脱落和复发转移的可能性,术后近期生存率与开腹手术相当。
腹腔镜;直肠癌;脱落癌细胞;生存期
直肠癌是消化系统最常见的恶性肿瘤之一,发病率随着年龄的增加而升高,其死亡率也较高,严重地威胁着人类的健康[1]。腹腔镜直肠癌根治术已在临床上得到了广泛应用,具有创伤小、术后恢复快、住院时间短等微创优势[2⁃3],但术后局部复发、盆腔种植转移仍是困扰胃肠外科医师的一大难题。有文献报道[4⁃5],结直肠癌患者术中腹腔和肠腔脱落癌细胞是术后复发的一大主要原因。腹腔镜直肠癌根治术的主要操作是依靠器械完成的,术中器械反复地钳夹肠管是否会造成癌细胞的脱落而增加术后复发转移的机会仍没有定论。本研究将腹腔镜和开腹直肠癌手术的腹腔和肠腔脱落癌细胞进行比较,探讨腹腔镜手术是否会增加癌细胞的脱落和术后复发的几率。
1 资料与方法
1.1 一般资料 收集2013年1月-2015年6月我院收治的136例手术治疗的直肠癌患者。纳入标准:行直肠癌根治术;术后病理证实为直肠腺癌;术前未进行新辅助放化疗。排除标准:TNM分期[6]Ⅳ期患者;急诊手术;合并严重内科疾病;合并其他系统肿瘤;术中发现肿瘤破溃。手术方式由管床医生建议,再根据患者及家属的意愿选择,其中腹腔镜手术(腹腔镜组)74例,开腹手术(开腹组)62例。腹腔镜组中男39例,女35例;年龄38~69岁,平均年龄(55.2±6.5)岁;TNM分期Ⅰ期20例,Ⅱ期26例,Ⅲ期28例;直肠低位前切除术(Dixon)58例,腹经腹会阴联合直肠癌根治术(Miles)16例。开腹组中男29例,女33例;年龄37~73岁,平均年龄(54.9±7.4)岁;TNM分期Ⅰ期16例,Ⅱ期24例,Ⅲ期22例;Dixon术50例,Miles术12例。两组患者的一般资料比较差异无统计学意义(P均>0.05),具有可比性。
1.2 腹腔脱落癌细胞的收集和检测 在肿瘤切除前、后用500 ml生理盐水冲洗腹腔,收集冲洗液后置入无菌瓶,同样方法分别进行第2、3次。将腹腔冲洗液以2 000 r/min离心10 min后(离心半径=3 cm)。取沉淀物转入中号试管中,再离心10 min后取沉淀物进行细胞涂片。采用瑞氏-姬姆纱复合染色,干片后镜下检查。发现具有癌细胞特征的细胞即为阳性,统计肿瘤切除前后腹腔脱落癌细胞的阳性率。
1.3 直肠脱落癌细胞的收集和检测 在手术前1 d,充分扩肛至能放入3指后,经肛门置入肛管灌注500 ml冲洗肠腔,同时扩肛收集灌洗液。重复数次行清洁灌肠,收集前3次的灌洗液。术中游离直肠系膜至肿瘤下缘4~5 cm,套扎普理灵线,结扎封闭近端肠管。术中灌洗远端肠管3次,方法同术前。在肠腔冲洗液中加入10%甲醛200 ml,过滤去除粪渣,以2 000 r/ min离心15 min(离心半径=3 cm)。取沉淀物转入中号试管中,再离心15 min后取沉淀物进行细胞涂片。其余步骤同腹腔脱落癌细胞的检测。
1.4 随访方法 术后2年内每3个月随访1次,术后第3年开始每6个月随访1次,术后第5年后每年随访1次。采用门诊、电话相结合的方式进行随访,内容包括:体格检查、血CEA和CA⁃199检查、胸部X线、肝脏B超及肠镜等。随访终点为发现复发、转移或因肿瘤死亡的时间,随访截止时间为2015年1月31日。
1.5 统计学方法 采用SPSS 17.0统计软件进行统计学处理,计量资料以x ±s表示,组内比较采用t检验,计数资料采用χ2检验。采用Kaplan⁃Meier法计算累计生存率,生存曲线的比较采用Log⁃rank检验,P<0.05为差异有统计学意义。
2 结果
2.1 腹腔和肠腔脱落癌细胞检测 两组患者肿瘤切除前腹腔、肠腔脱落癌细胞阳性率比较,差异无统计学意义(P均>0.05)。两组患者肿瘤切除后的腹腔、肠腔脱落癌细胞阳性率较肿瘤切除前均升高,但只有开腹组肠腔脱落癌细胞阳性率差异有统计学意义(P<0.05)。腹腔镜组肿瘤切除后的腹腔、肠腔脱落癌细胞阳性率均低于开腹组,其中肠腔脱落癌细胞阳性率差异有统计学意义(P<0.05,见表1)。
2.2 随访结果 随访8.5~47.9个月,平均(27.8±6.5)个月,随访率为88.2%(120/136)。腹腔镜组术后随访65例,1年、3年总生存率分别为93.2%、77.5%;开腹组术后随访55例,1年、3年总生存率分别为92.7%、71.3%。通过Log⁃rank检验,两组患者总生存率比较,差异无统计学意义(χ2=0.468,P=0.494,见图1)。腹腔镜组术后吻合口复发3例,腹盆腔腹膜复发4例,肝转移3例,肺转移3例;开腹组术后吻合口复发5例,腹盆腔腹膜复发3例,肝转移5例,肺转移2例。两组患者术后局部复发率和远处转移率比较,差异无统计学意义(P均>0.05,见表1)。
3 讨论
尽管腹腔镜直肠癌根治术有明显的微创优势,但腹腔镜操作是否会造成肿瘤的复发和转移,仍是临床上备受关注的问题。腹腔镜手术对术者的操作要求较高,术者失去了手的触觉,对直肠肿瘤的定位,只能在结合术前影像学检查的基础上,反复用肠钳钳夹肠管和观察肠管的形态学改变来判断。反复的钳夹肠管,是否会引起癌细胞脱落至腹腔或肠腔内,引起术后的复发,尚存在疑问。
本研究中两组患者术前均存在一定比例的腹腔或肠腔脱落癌细胞检测阳性,这与肿瘤自身的生物学行为有关,一般肿瘤越大、侵袭性越强、分期越晚,癌细胞脱落的可能性越大。腹腔脱落癌细胞可引起腹盆腔腹膜种植性转移,肠腔内癌细胞可以通过进入吻合口内进行定植,引起术后复发,降低患者远期预后[7]。通过比较肿瘤切除前后腹腔、肠腔内的脱落癌细胞发现,开腹手术和腹腔镜手术均可能引起癌细胞脱落至腹腔和肠腔内,但只有开腹组肿瘤切除前后肠腔内脱落癌细胞阳性率差异有统计学意义。开腹手术由于盆腔空间狭小、解剖层次不易把握、组织结构精细等原因导致术中需要反复拨动肠管,增加了挤压肠管的几率,可能引起癌细胞脱落。开腹手术肿瘤切除后腹腔脱落癌细胞的阳性率较肿瘤切除前增加,但差异并无统计学意义,可能与腹腔癌细胞脱落一般发生在T3或T4期肿瘤有关,而这些患者在本研究中所占的比例不高,所以导致统计学分析上结果无意义。如前所述,腹腔镜的操作要求较高,术中反复的钳夹肠管也可能导致癌细胞脱落,尤其是对于初学者。此外,CO2气腹会影响癌细胞的生物学行为,对癌细胞的游离、迁移也有一定的影响[8⁃9]。
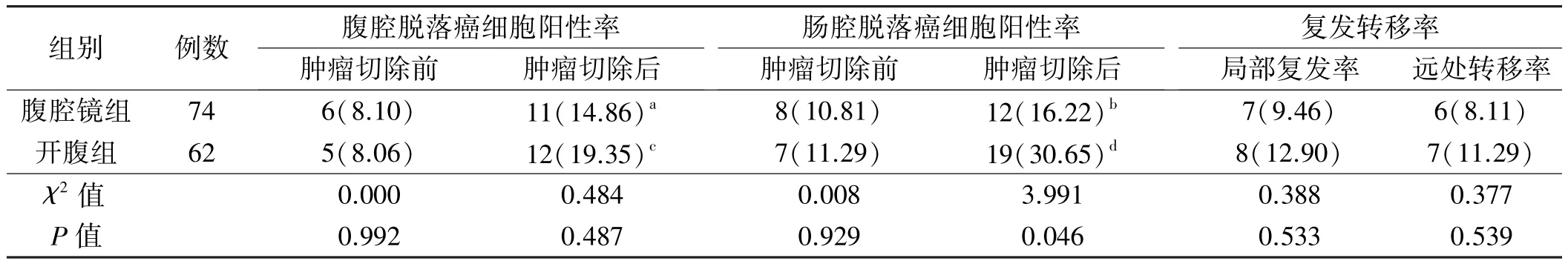
表1 两组患者腹腔、肠腔脱落癌细胞检测和术后复发的比较[例(%)]Tab 1 Comparison of positive rate of intraperitoneal and intraluminal exfoliated cancer cells and rate of recurrence and metastasis between the two groups[n(%)]

图1 两组患者总生存率的比较Fig 1 Comparison of the overall survival rate between the two groups
本研究结果还显示腹腔镜组肿瘤切除后的腹腔、肠腔脱落癌细胞阳性率均高于开腹组,其中肠腔脱落癌细胞阳性率差异有统计学意义。宗华等[10]对60例直肠癌患者进行多因素分析显示TNM分期、手术时间、手术方式是影响肠腔癌细胞脱落的决定性因素,其中腹腔镜直肠癌手术中癌细胞脱落的几率低于开腹手术,研究结果与本研究结果类似。这可能与以下几个因素有关:在熟练手术操作的前提下,腹腔镜手术借助手术器械,较开腹手术直接用手操作,更加轻柔,减少挤压肿瘤的机会;腹腔镜借助影像技术,放大手术视野,使手术视野变的更加清楚,有利于手术的精细操作,减少了术中出血等并发症的发生,避免反复结扎、缝扎而触碰肿瘤,甚至可以缩短手术时间。虽然CO2可能影响癌细胞脱落,但目前并没有定论,有待于进一步的临床研究。随访结果显示,两组患者的局部复发率、远处转移率和近期总生存率差异并无统计学意义,这与文献报道的结果一致[11⁃12]。尽管手术方式影响了直肠腔内癌细胞的脱落,但癌细胞脱落与复发转移相关性的大小并不确定,再加上两组患者术后均行化疗,故两组患者的术后复发和生存率分析并不无差异。
综上所述,腹腔镜技术并没有增加腹腔、肠腔癌细胞脱落和复发转移的可能性,术后近期生存率与开腹手术相当。但术中也应注意无瘤操作,对于一些高危患者,有必要行肠腔灌洗和腹腔热灌注治疗,以便提高术后生存[13⁃14]。
[1]Torre LA,Bray F,Siegel RL,et al.Global cancer statistics,2012[J].CA Cancer J Clin,2015,65(2):87⁃108.
[2]Zhang FW,Zhou ZY,Wang HL,et al.Laparoscopic versus open sur⁃gery for rectal cancer:a systematic review and meta⁃analysis of ran⁃domized controlled trials[J].Asian Pac J Cancer Prev,2014,15(22):9985⁃9996.
[3]Zhao JK,Chen NZ,Zheng JB,et al.Laparoscopic versus open surgery for rectal cancer:Results of a systematic review and meta⁃analysis on clinical efficacy[J].Mol Clin Oncol,2014,2(6):1097⁃1102.
[4]BruchHP,EsnaashariH,SchwandnerO.Currentstatusof laparoscopic therapy of colorectal cancer[J].Dig Dis,2005,23(2):127⁃134.
[5]Bosch B,Guller U,Schnider A,et al.Perioperative detection of dis⁃seminated tumour cells is an independent prognostic factor in patients with colorectal cancer[J].Br J Surg,2003,90(7):882⁃888.
[6]姚宏伟,刘荫华.第7版结直肠癌TNM分期(2010)更新内容解读[J].中华外科杂志,2010,48(21):1601⁃1604.Yao HW,Liu YH.Interpretation of the seventh edition of colorectal cancer TNM staging(2010)update[J].Chin J Surg,2010,48(21):1601⁃1604.
[7]王文斌,常家聪.大肠癌脱落细胞肠腔内种植性转移研究进展[J].山东医药,2011,51(14):112⁃113.Wang WB,Chang JC.Advance of intraluminal implantation metastasis caused by exfoliated cancer cells in colorectal cancer[J].Shandong Medical Journal,2011,51(14):112⁃113.
[8]AreC,TalaminiMA.Laparoscopyandmalignancy[J].J Laparoendosc Adv Surg Tech A,2005,15(1):38⁃47.
[9]ParaskevaPA,RidgwayPF,JonesT,etal.Laparoscopic environmental changes during surgery enhance the invasive potential of tumours[J].Tumour Biol,2005,26(2):94⁃102.
[10]宗华,潘凯,夏利刚,等.直肠癌根治术中影响肠腔肿瘤细胞脱落的多因素分析[J].中国普通外科与临床杂志,2009,16(4):304⁃307.Zong H,Pan K,Xia LG,et al.Multivariate statistical analysis of sig⁃nificant factors causing free malignant cells in rectum during radical resection of rectal cancer[J].Chin J Bases Clin General Surg,2009,16(4):304⁃307.
[11]Wang CL,Qu G,Xu HW.The short⁃and long⁃term outcomes of lapa⁃roscopic versus open surgery for colorectal cancer:a meta⁃analysis[J].Int J Colorectal Dis,2014,29(3):309⁃320.
[12]Ohtani H,Tamamori Y,Arimoto Y,et al.A meta⁃analysis of the short⁃and long⁃term results of randomized controlled trials that com⁃pared laparoscopy⁃assisted and conventional open surgery for colorectal cancer[J].J Cancer,2011,2:425⁃434.
[13]毕建军,周志祥,白晓枫,等.直肠癌前切除术中直肠冲洗对预后的影响分析[J].中华普通外科杂志,2013,28(6):417⁃420.Bi JJ,Zhou ZX,Bai XF,et al.Evaluation of intra⁃operative rectal washout in patients with rectal cancer during anterior resection[J].Chin J Gen Surg,2013,28(6):417⁃420.
[14]赵亮,王永鹏,刘放.直肠癌保肛手术中影响肠腔肿瘤细胞脱落的相关因素分析[J].中华临床医师杂志(电子版),2012,6(18):167⁃169.Zhao L,Wang YP,Liu F.Risk factors of exfoliated cancer cells in rectum during anus preserving operation of rectal cancer[J].Chin J Clinicians(Electronic Edition),2012,6(18):167⁃169.
(责任编辑:王豪勋)
Effect of laparoscopy on the intraperitoneal and intraluminal exfoliated cancer cells and survival time in patients with rectal cancer
ZHAO Yao,TANG Xiaojun,ZHANG Di
Department of Gastrointestinal Surgery,Huai’an No.1 Hospital Affiliated to Nanjing Medical University,Huai’an 223300,China
Objective To investigate the effect of laparoscopy on the intraperitoneal and intraluminal exfoliated canc⁃er cells and survival time in patients with rectal cancer.Methods One hundred and thirty⁃six cases of rectal cancer pa⁃tients who underwent radical surgery from Jan.2013 to Jun.2015 were included.They were divided into laparoscopic group(n=74)and open surgery group(n=62).The positive rate of exfoliated cancer cells,recurrence and overall sur⁃vival rate between the two groups were compared.Results There was no difference in the positive rate of intraperitoneal and intraluminal exfoliated cancer cells before cancer resection between the two groups(P>0.05).The positive rate of intraperitoneal and intraluminal exfoliated cancer cells after cancer resection in the two groups was higher than before cancer resection,but the difference of intraluminal exfoliated cancer cells between before and after cancer resection in the laparoscopic group was statistical(30.65%vs 11.29%,P<0.05).The positive rate of intraperitoneal and intralumi⁃nal exfoliated cancer cells after cancer resection in the laparoscopic group was higher than those in the open surgery group,but the difference of intraluminal exfoliated cancer cells between the two groups was statistical(16.22%vs 30.65%,P<0.05).The follow⁃up ranged from 8.5 to 47.9 months and follow⁃up rate was 88.2%.The 1⁃and 3⁃year overall survival rate in the laparoscopic group were 93.2%,77.5%,and those in the open surgery group were 92.7%,71.3%.No difference was found in the survival time between the two groups(P>0.05).There was no statistical difference in the lo⁃cal recurrence and distant metastasis between the two groups(P>0.05).Conclusion Laparoscopy does not increase the positive rate of intraperitoneal and intraluminal disseminated cancer cells,the recurrence,metastasis,and results in similar survival in patients with rectal cancer as compared with open surgery.
Laparoscopy;Rectal cancer;Exfoliated cancer cells;Survival time
R735.3+7
A
1006-5709(2016)12-1459-04
2016⁃03⁃03
10.3969/j.issn.1006⁃5709.2016.12.046
赵耀,本科,副主任医师,研究方向:胃肠外科及胃肠道肿瘤治疗。E⁃mail:1163785088@qq.com
张逖,本科,主任医师,研究方向:胃肠外科,尤其擅长胃肠道肿瘤治疗。E⁃mail:9zhao99@sina.com
