开腹手术在卵巢癌分期手术中的临床应用价值及预后相关因素分析
2016-06-18杨华琴
胡 霞 杨华琴
620010 四川省眉山市中医医院
开腹手术在卵巢癌分期手术中的临床应用价值及预后相关因素分析
胡霞杨华琴
620010 四川省眉山市中医医院
【摘要】目的探讨开腹手术在早期卵巢癌分期手术中的临床应用的有效性和安全性。方法选取手术治疗的早期卵巢癌患者76例,其中42例行开腹手术,34例行腹腔镜手术,比较2组手术时间、子宫切除率、术中出血率、术中输血率、淋巴结切除率、盆腔淋巴结数、腹主动脉旁淋巴结数、术后住院时间、术后排气时间、术后并发症发生率、分期上升率、术后化疗、随访时间、复发率等临床有效性和安全性相关指标。结果与腹腔镜组相比,开腹组术中出血显著增加(P<0.05),术后肛门排气时间显著增加(P<0.05)。2组在手术时间、子宫切除率、术中输血率、淋巴结切除率、盆腔淋巴结数、腹主动脉旁淋巴结数、术后住院时间、术后并发症发生率、分期上升率、术后化疗、随访时间、复发率等方面均无统计学差异(P>0.05)。结论EOC开腹分期手术与腹腔镜分期手术除术中出血量大和术后排气时间长等在安全性和有效性上差异不大,而开腹手术对于设备和费用的要求低,所以开腹分期手术还是可以作为治疗EOC的有效选择,但2种术式远期效果差异仍待探索。
【关键词】卵巢癌;开腹手术;腹腔镜手术
(ThePracticalJournalofCancer,2016,31:823~826)
卵巢癌发病率在女性生殖系统恶性肿瘤中位于第3位,而死亡率高居首位[1-2]。根据国际妇产科联盟(FIGO)的相关规定,EOC的标准治疗是施行全面分期手术,其中包括对腹腔冲洗液进行检查,腹膜多点活检,大网膜的切除,伴或不伴阑尾切除术,腹主动脉旁淋巴结和盆腔的切除,全子宫和双附件的切除。目前关于EOC分期手术的术式选用的国内外报道不多,但其中对于选用开腹手术还是腹腔镜手术还是存在争议。本次研究通过分析我院EOC分期手术的临床资料,探讨开腹手术在EOC治疗中的价值。
1资料与方法
1.1一般资料
回顾性分析2008年5月至2014年5月在我院接受手术治疗的76例卵巢癌患者,其中42例行开腹分期手术,34例行腹腔镜分期手术。所有患者经石蜡病理检查均为卵巢癌。如表1和表2所示,2组患者仅肿瘤直径大小存在显著性差异(P<0.05),其他一般资料与肿瘤参数构成比的比较中,具可比性。

表1 2组一般资料情况和肿瘤构成比比较(例,%)
*合并症:开腹组心律失常2例,高血压4例,冠心病2例,糖尿病2例,高血压合并糖尿病2例,高血压合并心律失常、肺气肿 2例;腹腔镜组结核病3例,心律失常3例。
1.2手术方法
1.2.1开腹手术开腹手术组患者通过气管插管联合静脉进行全身麻醉,取截石位,常规消毒铺单,取腹部正中向左绕脐纵切口,长度为25~30 cm;在进入腹腔后,开始进行常规的探查,取腹腔积液或腹腔冲洗液进行流式细胞学检测,然后依次子宫、双侧结肠旁沟、双侧附件、脾、肝、胃、小肠及其系膜、大网膜和膈顶等部位的探查,对全腹膜表面进行检查,对怀疑有转移灶的腹膜的表面或者粘连处进行选择性地活检或切除;对非常疑似卵巢恶性肿瘤的患者,术中先进行肿瘤血流的阻断,把肿瘤完整切除并取出,在手术过程中对患者进行快速冰冻病理学检查,如果为阳性,那么继续施行全面分期手术,即腹主动脉旁淋巴结切除术(肠系膜动脉水平)、双侧附件+全子宫+大网膜切除术、盆腹腔腹膜多点活检术以及盆腔淋巴结切除术和(或)阑尾切除术,并且将切除的组织进行装袋后经阴道取出,随后用大量蒸馏水对盆腹腔冲洗后,经阴道进行引流管放置,以可吸收线对阴道残端进行缝合[3]。
1.2.2腹腔镜手术腹腔镜手术组患者接受气管插管联合静脉全身麻醉;于脐孔上4 cm处穿刺建立气腹,双侧下腹部各置入2个5 mm套管针;进入腹腔后,进行常规探查;具体手术方法与开腹手术组基本相同。
1.3术后处理
术后对患者施行常规的抗感染处理和根据病症进行相应的技术支持。根据手术一病理分期和术后的病理结果,根据患者需求,在患者的血象正常、体温、泌尿以及胃肠系统功能完全恢复至正常状态后施以化疗。
1.4各观察指标定义
从切皮到手术完成总共所用的时间指手术时间;在术后麻醉师实际测量的出血体积指术中出血量;输血标准为:在术中出血≥800 ml、术中监测血压或脉搏有不稳定现象,进行输血,当然主要根据麻醉记录单。淋巴结的清扫情况统计主要根据术后病理回报结果。其余常规观察指标按照病历记录进行。
1.5统计学方法
2结果
2.1开腹组与腹腔镜组手术参数比较
2组在手术时间、子宫切除、术中输血率、盆腔和腹主动脉旁淋巴结切除率和数量等指标的差异均无统计学意义。开腹组术中出血量显著多于腹腔镜组(P<0.05),而腹腔镜组术中输血病例数为0,开腹组术中输血7例,输血量分别为 400 ml(1例)、800 ml(2例)、800 ml(3例)、1 000 ml(1例),见表2。
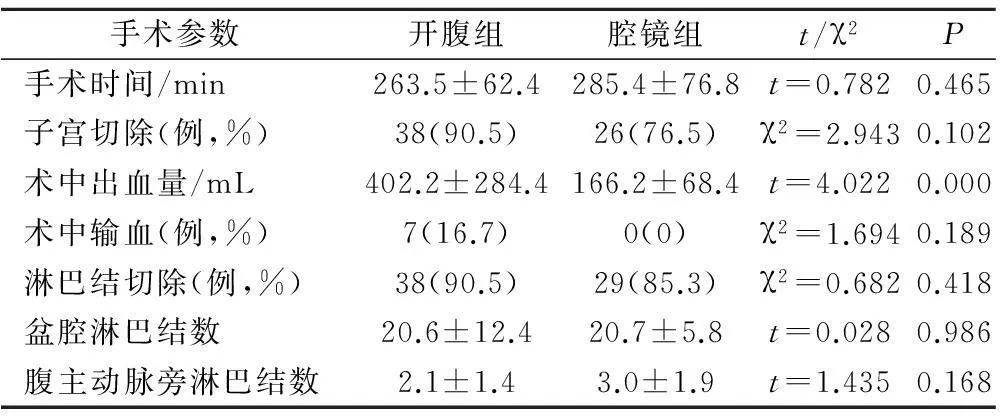
表2 2组患者手术一般参数和术中淋巴结指标比较
2.2开腹组与腹腔镜组患者术后情况比较
开腹手术组和腹腔镜组患者术后住院时间、并发症、肿瘤分期上升率、术后化疗以及复发比率的差异均无统计学意义,见表3。行开腹手术患者的术后肛门排气时间显著比腹腔镜组晚(P<0.05)。随访4~36个月后,在2组患者中各自出现了1例浆液性低分化腺癌复发的情况,在术中均诊断为Ⅰ期,在术后手术-病理分期分别为Ⅱ期 (开腹组)和Ⅲ(腹腔镜组),而且分别在手术后24个月和20个月出现阴道顶端孤立性复发的情况,再次施行肿瘤细胞减灭术并化疗后进行随访4个月(腹腔镜组)和3个月(开腹组),均无瘤存活。
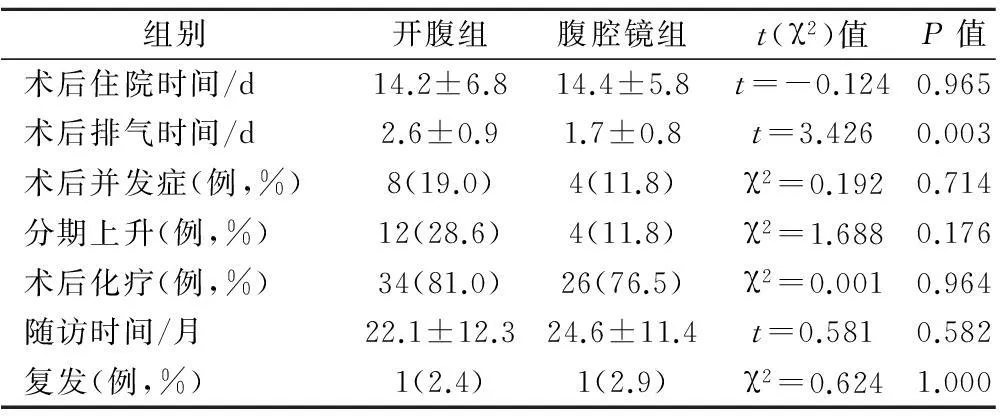
表3 2组患者术后情况比较
*术后并发症包括:开腹组中呼吸衰竭2例,淋巴囊肿3例,深静脉血栓1 例,肺栓塞2例;腹腔镜组中菌血症2例,小肠不全梗阻2例。
3讨论
卵巢癌作为三大妇科恶性肿瘤中死亡率最高的一种,因为卵巢癌的发病特点,很难在早期被发现,在就诊时70%的患者已经进入晚期。很多研究结果显示卵巢癌患者的5 年生存率还是保持在30%左右[4],通过手术尽可能去除病灶是治疗卵巢癌的主要方法。作为卵巢癌非常重要的预后评价因素,手术病理分期也是对治疗方案的确定起决定作用的重要因素。关于卵巢癌的治疗,绝大多数学者主张对患者施行全面的分期手术。
在本研究中,2组患者除肿瘤直径大小外,其他相关一般资料、肿瘤参数构成比均无统计学差异,与Lecuru等[5]研究情况一致。按照适应证要求进行严格的术前评估,卵巢肿瘤体积较大可能造成腹腔镜手术操作上的困难,也可能会导致肿瘤的破裂,而使肿瘤分期的上升,从而导致患者预后不良。
对于开腹手术和腹腔镜手术的手术时间的比较,在以往学者的研究中,有开腹手术时间较腹腔镜手术短的报道[6-7],也有报道称2种手术时间上无差异[8-9]或者腹腔镜手术的时间相较于开腹手术更短的报道[10]。对于手术的时间长短问题主要受多种因素影响,包括与术者的熟练程度、参与手术的团队人员数量、病例的选择方法以及术中冰冻病理结果的等待时间等多种因素有关。本次研究结果表明,开腹手术的手术时间略短于腹腔镜组手术,但并无统计学意义。根据文献报道提示[5-9],术中出血量是考察手术安全性的重要指标,开腹手术术中出血量明显高于腹腔镜组(P<0.05),与我们的结果一致。对于开腹手术出血量偏多的问题,分析原因可能是,首先开腹手术的操作过程较为困难、且其病例本身存在较大的肿瘤体积,而且腹腔镜的放大作用和加入的能量器械的辅助作用有助于减少血液流出。而子宫的切除与否跟术中出血量也存在相关关系,在本次研究中子宫切除率在2组间无显著差异。
在本次研究中,患者进食时间统一为次日早上,开腹组的术后肛门排气时间跟腹腔镜组相比较,明显增加(P<0.05),表明开腹组相对于腹腔镜组胃肠功能受到较大的影响,患者恢复时间较长。全面分期手术的意义在于指导术后治疗、正确评估患者预后以及提高存活率。共有67例进行了盆腔淋巴切除和腹主动脉旁淋巴结活检术,就开腹手术的有效性而言,2组患者的淋巴结切除数量和盆腔淋巴结切除率不存在显著性差异(P>0.05)。对于术后肿瘤分期上升率2组之间也没有显著性差异。在安全性上,本次研究的所有患者76例中,仅开腹组出现7例因术中失血量过多(≥800 ml)需术中输血,但术中输血率2组间无显著性差异(P>0.05)。
据文献报道[11],开腹手术和腹腔镜手术在卵巢癌患者术后淋巴囊肿形成等手术相关并发症方面无显著性差异,与本研究结果保持一致。由此可得出,早期卵巢癌开腹分期手术和腹腔镜手术的效果相差不大,并且不会增加术后并发症。在评价手术安全性和有效性时,复发率和死亡率当然是最直接和最重要的指标。在本次研究中,2组患者在随访过程中,复发率和死亡率无显著性差异(P>0.05)。但是由于5年生存率在早期卵巢癌病例中本身就较高,而加上本次研究的样本量有一定的局限性,且2组中出现的复发病例都是在手术后FIGO上升至Ⅱ~Ⅲ期的卵巢癌患者,所以关于对EOC的远期疗效仍待进一步研究。
同腹腔镜手术的结果相比较,虽然开腹手术在深部血管和组织的暴露上表现较差,但其具触感,一旦发生出血能够较快地进行处理。而且开腹手术对于手术设备及人员的要求较腹腔镜术低,而且对于某些特殊病例来说(如肿瘤较大、多脏器扩散等晚期卵巢癌),腹腔镜手术目前难以实施。所以,在对卵巢癌患者进行分期手术方式的选择时应该考虑到患者自身的情况,切勿盲目追求微创。
参考文献
[1]朱皓嗥,于晓红.卵巢癌预后评估相关因素的研究进展〔J〕.实用癌症杂志,2011,26(4):429-431.
[2]郝婷,李萌,熊光武,等.早期卵巢癌腹腔镜与开腹分期手术的对比分析〔J〕.中国微创外科杂志,2010,10(3):208-211.
[3]张正茂,刘洋,李佳,等.腹腔镜下卵巢癌全面分期手术的可行性和临床意义〔J〕.肿瘤,2014,34(1):55-59.
[4]Jemal A,Sicgel R,Ward T,et al.Cancer statistics,2009〔J〕.CA Cancer J Clin,2009,59(4):225-249.
[5]Lecuru F,Desfeux P,Camatte S,et al.Impact of initial surgical access on staging and survival of patients with stage Ⅰ ovarian cancer〔J〕.Int J Gynecol Cancer,2006,16(1):87-94.
[6]Chi DS,Abu-Rustum NR,Sonoda Y,et al.The safety and efficacy of laparoscopic surgical staging of apparent stage Ⅰ ovarian and fallopian tube cancers〔J〕.Am J Obstet Gyneeol,2005,192(5):1614-l6l9.
[7]Ghezzi F,Cromi A,Uecella S,et al.Laparoscopy Yersus laparotomy for the surgical management of apparent early stage ovarian cancer〔J〕.Gynecol Oncol,2007,105(2):9-13.
[8]Park JY,Bae J,Lim MC,et al.Laparoscopic and laparotomic staging in stage Ⅰ epithelial ovarian cancer:a comparison of feasibility and safety〔J〕.Int J Gynecol Cancer,2008,18(6):1202-1209.
[9]Spirtos NM,Eisekop SM,Boike G,et al.Laparoscopic staging in patients with incompletely staged cancers of the uterus,ovary,fall opian tube,and primary peritoneum:a Gynecologic Oneology Group(GOG)study〔J〕.Am J Obstet Gynecol,2005,193(5):1645-1649.
[10]Park JY,Kim DY,Sub DS,et al.Comparison of laparoscopy and laparotomy insurgical staging of early-stage ovarian and fallopian tubal cancer〔J〕.Ann Surg Oncol,2008,15(7):2012-2019.
[11]刘永珠,胡庆兰,陈日利,等.腹腔镜与开腹手术治疗早期卵巢癌的比较〔J〕.中国微创外科杂志,2014,14(7):597-600.
(编辑:甘艳)
Clinical Application Value and Prognostic Factors of Laparotomy in Stage Operation of Ovarian Cancer
HUXia,YANGHuaqin.
MeishanChineseMedicineHospital,Meishan,620010
【Abstract】ObjectiveTo explore the clinical efficacy and safety of laparotomy for early stage ovarian cancer.Methods
76 cases of early stage ovarian cancer were divided into the laparotomy group (42 cases) and the laparoscopic group (34 cases),clinically effective and safety indexes such as operation time,uterus resection rate,intraoperative bleeding rate,intraoperative blood transfusion rate,lymph node excision rate,pelvic lymph node number and paraaortic lymph node number,postoperative hospitalization time,postoperative exhaust time,postoperative complications rate,staging rate of rise,postoperative chemotherapy,duration of follow-up and the recurrence rate were compared between the 2 groups.ResultsCompared with the laparoscopic group,bleeding and the postoperative anal exhaust time of laparotomy group significantly increased (P<0.05).There was no significant difference in operation time,uterus resection rate,intraoperative blood transfusion rate,lymph node excision rate,pelvic lymph node number and paraaortic lymph node number,postoperative hospitalization time,postoperative complication rate,staging rate of rise,postoperative chemotherapy,follow-up time,recurrence rate (P>0.05) between the 2 groups.ConclusionLaparotomy and laparoscopic staging surgery for early ovarian cancer have no significant difference in safety and effectiveness beside intraoperative hemorrhage volume and postoperative exhaust time.Laparotomy has low requirements for equipment and costs,it can be an effective choice of treatment for early ovarian cancer,but the long-term results of the 2 surgical methods need further study.
【Key words】Ovarian cancer;Laparotom;Laparoscopy
DOI:10.3969/j.issn.1001-5930.2016.05.039
中图分类号:R737.31
文献标识码:A
文章编号:1001-5930(2016)05-0823-04
(收稿日期2015-08-07修回日期 2015-12-10)
