颅脑损伤患者术后迟发性颅内血肿的影响因素研究
2016-05-09马一鸣
马一鸣
641000四川省内江市第二人民医院神经外科
·论著·
颅脑损伤患者术后迟发性颅内血肿的影响因素研究
马一鸣
641000四川省内江市第二人民医院神经外科
【摘要】目的 探究颅脑损伤患者术后迟发性颅内血肿的影响因素。方法选取2010年6月—2015年6月内江市第二人民医院收治的颅脑损伤患者264例,均行急诊颅内血肿清除术,其中37例患者术后发生迟发性颅内血肿(观察组),227例未发生迟发性颅内血肿(对照组)。自制EXCEL表格收集患者临床资料,内容包括性别、年龄、受伤机制(加速性损伤和减速性损伤)、首次CT检查时间、颅脑损伤程度、开放性损伤情况、脑挫裂伤情况、颅骨骨折情况、血肿位置(硬膜外血肿、硬膜下血肿、脑内血肿)、血肿量、血压(收缩压和舒张压)、血糖、凝血指标〔凝血酶原时间(PT)、凝血酶时间(TT)、活化部分凝血酶时间(APTT)、纤维蛋白原(FIB)、血小板计数(PLT)〕、入院至手术时间及去骨瓣减压术情况,采用非条件多因素logistic回归分析筛选颅脑损伤患者术后迟发性颅内血肿的影响因素。结果单因素分析结果显示,两组患者性别、年龄、受伤机制、首次CT检查时间、开放性损伤发生率、脑内血肿发生率、血肿量、收缩压及PT、FIB、PLT比较,差异无统计学意义(P>0.05);观察组患者颅脑损伤程度重于对照组,脑挫裂伤、颅骨骨折、硬膜外血肿、硬膜下血肿发生率及舒张压、血糖、行去骨瓣减压术者所占比例高于对照组,TT、APTT长于对照组,入院至手术时间短于对照组(P<0.05)。非条件多因素logistic回归分析结果显示,重度颅脑损伤〔OR=3.757,95%CI(2.475,5.797)〕、脑挫裂伤〔OR=2.874,95%CI(1.574,4.264)〕、颅骨骨折〔OR=1.864,95%CI(1.162,3.465)〕及TT延长〔OR=1.964,95%CI(1.254,4.038)〕是颅脑损伤患者术后迟发性颅内血肿的独立危险因素(P<0.05)。结论重度颅脑损伤、脑挫裂伤、颅骨骨折及TT延长是颅脑损伤患者术后迟发性颅内血肿的危险因素。
【关键词】颅脑损伤;迟发性颅内血肿;影响因素分析
马一鸣.颅脑损伤患者术后迟发性颅内血肿的影响因素研究[J].实用心脑肺血管病杂志,2016,24(3):27-30,34.[www.syxnf.net]
Ma YM.Influencing factors of delayed traumatic intracranial hematoma in postoperative traumatic brain injury patients[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2016,24(3):27-30,34.
随着我国社会经济不断发展,颅脑损伤发生率逐年上升,已成为神经外科的主要疾病之一[1]。临床研究发现,颅脑损伤后颅内血肿是一种动态发展过程[2]。1977年French首次提出了“外伤性迟发性颅内血肿”的概念[3],其发病率及病死率较高,已成为影响颅脑损伤患者预后的主要危险因素之一。本研究回顾性分析了264例行急诊颅内血肿清除术的颅脑损伤患者的临床资料,总结迟发性颅内血肿的影响因素,旨在为防治迟发性颅内血肿、改善患者预后提供参考。
1资料与方法
1.1一般资料选取2010年6月—2015年6月内江市第二人民医院收治的颅脑损伤患者264例,均行急诊颅内血肿清除术,其中男180例,女84例;年龄5~78岁;受伤原因:车祸伤191例,暴力打击伤31例,坠落伤30例,其他12例。纳入标准:(1)有明确头部创伤史,且经颅脑CT或MRI证实为颅脑损伤;(2)因颅内血肿或脑挫裂伤等原因行开颅血肿清除术和/或大骨瓣减压术;(3)病历资料完整。排除标准:(1)因脑血管和脑肿瘤等行开颅手术后发生颅内血肿患者;(2)颅脑损伤未行开颅手术而出现迟发性颅内血肿或开颅术后同部位出现颅内血肿患者。根据术后迟发性颅内血肿发生情况将所有患者分为术后发生迟发性颅内血肿患者37例(观察组),术后未发生迟发性颅内血肿患者227例(对照组)。
1.2方法自制EXCEL表格收集临床资料,内容包括:性别、年龄、受伤机制(加速性损伤和减速性损伤)、首次CT检查时间、颅脑损伤程度〔入院时格拉斯哥昏迷量表(GCS)评分13~15分为轻度,9~12分为中度,3~8分为重度〕、开放性损伤情况、脑挫裂伤情况、颅骨骨折情况、血肿位置(硬膜外血肿、硬膜下血肿、脑内血肿)、血肿量、血压(收缩压和舒张压)、血糖、凝血指标〔凝血酶原时间(PT)、凝血酶时间(TT)、活化部分凝血酶时间(APTT)、纤维蛋白原(FIB)、血小板计数(PLT)〕、入院至手术时间及去骨瓣减压术情况。
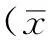
2结果
2.1单因素分析两组患者性别、年龄、受伤机制、首次CT检查时间、开放性损伤发生率、脑内血肿发生率、血肿量、收缩压及PT、FIB、PLT比较,差异无统计学意义(P>0.05);观察组患者颅脑损伤程度重于对照组,脑挫裂伤、颅骨骨折、硬膜外血肿、硬膜下血肿发生率及舒张压、血糖、行去骨瓣减压术者所占比例高于对照组,TT、APTT长于对照组,入院至手术时间短于对照组,差异有统计学意义(P<0.05,见表1)。
2.2多因素分析将重度颅脑损伤、脑挫裂伤、颅骨骨折、硬膜外血肿、硬膜下血肿、舒张压、TT、APTT、手术时机及去骨瓣减压术作为自变量(赋值见表2),将术后迟发性颅内血肿(否=0,是=1)作为因变量进行非条件多因素logistic回归分析,结果显示,重度颅脑损伤、脑挫裂伤、颅骨骨折及TT延长是颅脑损伤患者术后迟发性颅内血肿的独立危险因素(P<0.05,见表3)。

表2 变量赋值

表1 颅脑损伤患者术后迟发性颅内血肿影响因素的单因素分析
注:a为t值;PT=凝血酶原时间,TT=凝血酶时间,APTT=活化部分凝血酶时间,FIB=纤维蛋白原,PLT=血小板计数;1 mm Hg=0.133 kPa
表3颅脑损伤患者术后迟发性颅内血肿影响因素的非条件多因素logistic回归分析
Table 3Unconditional multivariate logistic regression analysis on influencing factors of delayed traumatic intracranial hematoma in postoperative traumatic brain injury patients

变量βSEWaldχ2值P值OR(95%CI)重度颅脑损伤0.7640.23722.3080.0013.757(2.475,5.797)脑挫裂伤0.8630.3545.8670.0182.874(1.574,4.264)颅骨骨折0.5620.2764.7640.0211.864(1.162,3.465)硬膜外血肿1.4630.9123.1930.1830.536(0.284,1.032)硬膜下血肿1.2890.7832.7650.2180.584(0.134,1.084)舒张压1.5320.9212.6540.0890.624(0.183,0.974)TT0.4630.3275.2630.0151.964(1.254,4.038)APTT1.1640.8642.3750.0970.723(0.173,1.094)入院至手术时间1.1820.6833.2830.3720.798(0.276,1.164)去骨瓣减压术1.7530.7723.1740.2840.526(0.212,1.037)
3讨论
迟发性颅内血肿是常见的继发性颅脑损伤,具有较高的发病率及病死率,是影响颅脑损伤患者预后的主要危险因素之一。本研究结果显示,颅脑损伤患者术后迟发性颅内血肿发生率为14.0%,与其他文献报道的10.4%~18.5%基本一致[3]。本研究进一步探讨了颅脑损伤患者术后迟发性颅内血肿的影响因素,希望能为迟发性颅内血肿的防治提供一定帮助,现对其影响因素分析如下。
3.1颅脑损伤程度与迟发性颅内血肿的关系本研究结果显示,观察组患者重度颅脑损伤者所占比例高于对照组,且非条件多因素logistic回归分析结果显示,重度颅脑损伤是颅脑损伤患者术后迟发性颅内血肿的独立危险因素,提示重度颅脑损伤患者术后更易发生迟发性颅内血肿。刘企源[4]研究显示,重度颅脑损伤患者术后迟发性颅内血肿发生率为32.1%,略高于本研究的27.3%(18/66),分析原因可能与重度颅脑损伤患者需要行去大骨瓣减压术有关。
3.2颅脑损伤类型与迟发性颅内血肿的关系本研究结果显示,观察组患者脑挫裂伤和颅骨骨折发生率高于对照组,且非条件多因素logistic回归分析结果显示,脑挫裂伤和颅骨骨折是颅脑损伤患者术后迟发性颅内血肿的独立危险因素,提示脑挫裂伤和颅骨骨折患者术后更易发生迟发性颅内血肿。柏鲁宁等[5]研究显示,脑挫裂伤患者术后迟发性颅内血肿发生率为24.3%,与本研究的26.4%(24/91)基本一致,分析脑挫裂伤对血管壁及其周围结缔组织的机械性破坏可能是造成迟发性颅内血肿的主要原因。沈佳等[6]认为,脑挫裂伤是迟发性颅内血肿的重要病变基础。杨明飞[7]研究显示,复查颅脑CT时36%的迟发性颅内血肿发生于脑挫裂伤部位。黄海能等[8]对563例颅脑损伤患者的临床资料进行回顾性分析,发现颅骨骨折是颅脑损伤患者术后迟发性硬膜外血肿的独立危险因素。由于颅脑平片诊断颅骨骨折的效果优于颅脑CT,因此对中重度颅脑损伤患者应在行常规颅脑CT检查的同时拍摄颅脑平片,以提高颅骨骨折检出率,尤其是对于线性骨折更有意义,同时对预测术后迟发性颅内血肿的发生具有一定意义。
3.3血肿位置与迟发性颅内血肿的关系本研究结果显示,观察组患者硬膜外血肿和硬膜下血肿发生率高于对照组,与于新华等[9]报道相一致。荣效国等[10]研究显示,重型颅脑损伤患者多首发硬膜外血肿和硬膜下血肿,在手术清除血肿后易发生迟发性颅内血肿,尤其是以迟发性硬膜外血肿最常见。张海波[11]认为,硬膜下血肿由较大的创伤、暴力所致,创伤导致大静脉窦破裂的同时易造成颅骨骨折及脑挫裂伤等其他损伤,因此硬膜下血肿患者术后易发生迟发性硬膜外血肿或迟发性颅内血肿。
3.4血压、血糖与迟发性颅内血肿的关系本研究结果显示,观察组患者舒张压高于对照组。有文献报道,高血压在迟发性颅内血肿发生过程中具有一定作用,但其影响程度及机制目前尚未被证实,部分学者认为其可能与高血压导致的血管变性有关[12]。Miller等[13]对创伤性颅脑损伤患者手术前后血流动力学指标进行监测发现,患者术后动脉压降低,认为术后血压下降与血管阻力降低有关。舒张压可以反映血管阻力变化情况,因此降低舒张压可降低病灶出血风险,但术后舒张压升高、病灶渗血会导致迟发性颅内血肿。本研究进行的非条件多因素logistic回归分析显示,舒张压与迟发性颅内血肿无明显相关,因此舒张压对颅脑损伤患者术后迟发性颅内血肿的影响还有待进一步研究证实。
高血糖在颅脑损伤患者中较常见,其发生机制可能与创伤导致应激性胰岛素抵抗有关。本研究结果显示,观察组患者血糖高于对照组,提示血糖与术后迟发性颅内血肿有关。有研究发现,高血糖与脑组织酸中毒关系密切,血糖每升高1 mmol/L,脑组织pH值下降0.011。且脑组织酸中毒可损伤血管内皮细胞,导致血管调节功能麻痹,血管扩张淤血,毛细血管内压力增高,术前由于血肿占位效应及脑肿胀导致毛细血管内外压力差变小,因此渗血不明显;但开颅血肿清除术及去骨瓣减压术后颅内压明显降低,毛细血管外压力明显降低,血管内外压力差明显升高,造成血液由不稳定的血管壁渗漏而导致迟发性颅内血肿[14]。
3.5凝血指标与迟发性颅内血肿的关系凝血功能和纤溶功能异常在术后迟发性颅内血肿中的作用已获得广泛认同。Hsu等[15]研究显示,与无迟发性颅内血肿患者相比,迟发性颅内血肿患者PT和APTT明显延长。PT和APTT为内源性和外源性凝血系统的敏感指标,但本研究结果显示,仅TT延长为颅脑损伤患者术后迟发性颅内血肿的独立危险因素。TT可反映内源性和外源性凝血系统共同的终末通路节段,是反映体内纤溶活性的主要指标,TT延长提示体内纤溶系统激活。Chung等[16]认为,迟发性颅内血肿患者存在继发性纤溶过程,建议对颅脑损伤患者进行常规凝血功能监测,在纠正失血时不仅要静脉滴注浓缩红细胞,同时应补充血浆,并应用抗纤溶药物以纠正继发性纤溶亢进,从而降低迟发性颅内血肿发生率。
3.6入院至手术时间和手术方式与迟发性颅内血肿的关系本研究结果显示,观察组患者入院至手术时间短于对照组,提示入院至手术时间可能影响颅脑损伤患者术后发生迟发性颅内血肿的发生。文世宏等[17]报道称,入院至手术时间是颅脑损伤患者术后迟发性颅内血肿的影响因素,但迟发性颅内血肿的发生是一系列因素综合作用的结果。本研究结果显示,入院至手术时间与颅脑损伤患者术后迟发性颅内血肿无相关关系。本研究中颅脑损伤患者术后迟发性血肿多发生于术后2 h内,因此建议对重度颅脑损伤,尤其是伴颅骨骨折及脑挫裂伤的患者应在术后6 h和24 h常规复查颅脑CT。
去骨瓣减压术被认为是导致迟发性颅内血肿的重要因素[18]。本研究结果显示,观察组患者行去骨瓣减压术者所占比例高于对照组,提示行去骨瓣减压术患者可能更易发生迟发性颅内血肿。Chen等[19]报道,去骨瓣减压术是迟发性颅内血肿的危险因素,认为其机制可能与“压力填塞”效应消失有关。颅脑损伤患者多存在颅内压升高,高颅内压状态可以起到对骨折、脑挫伤渗血及破裂小血管出血压迫止血的效果,形成一种自我保护,即“压力填塞”效应,去骨瓣减压术后这种保护作用消失而易发生迟发性颅内血肿。
综上所述,颅脑损伤患者术后迟发性颅内血肿的发生与颅脑损伤程度、颅脑损伤类型、血肿位置、血压、血糖、凝血指标及入院至手术时间、手术方式等多种因素相关,但排除混杂因素后发现仅重度颅脑损伤、脑挫裂伤、颅骨骨折及TT延长是颅脑损伤患者术后迟发性颅内血肿的独立危险因素。因条件所限,本研究纳入样本量有限,可能会对研究结果产生一定影响,需扩大样本量进一步研究证实。
本文无利益冲突。
参考文献
[1]Eicker S,Etminan N,Turowski B,et al.Intracranial carotid artery stent placement causes delayed severe intracranial hemorrhage in a patient with moyamoya disease[J].J Neurointerv Surg,2011,3 (2):160-162.
[2]徐中,刘惠祥,沈鸟松,等.急性颅脑损伤术中窦汇区迟发性硬脑膜外血肿的诊治体会[J].江苏医药,2014,40(16):1941-1942.
[3]朱锡德,衡雪源,庞琦.快速细孔钻颅血肿穿刺引流治疗小儿外伤性迟发性脑内血肿(附八例报道)[J].中华神经医学杂志,2014,13(11):1162-1164.
[4]刘企源.颅脑创伤患者开颅术后颅内再出血的相关因素分析[J].中华神经外科杂志,2013,29(2):134-137.
[5]柏鲁宁,柯尊华,张毅,等.去大骨瓣减压术后并发迟发性颅内血肿的预后分析[J].中华创伤杂志,2014,30(4):311-312.
[6]沈佳,杨渭林,裘申忠,等.重型颅脑损伤患者行开颅手术后发生迟发性颅内血肿的危险因素分析[J].中国全科医学,2014,17(33):3997-3999.
[7]杨明飞.外伤性迟发性脑内血肿97例临床分析[J].中国老年学杂志,2012,32(3):616-617.
[8]黄海能,黄华东,邓元央.颅脑损伤患者早期凝血纤溶功能变化与迟发性颅内出血的关系[J].重庆医学,2011,40(21):2144-2146.
[9]于新华,由春玲,李华建.颅脑损伤术后继发血肿37例原因分析及处理[J].山东医药,2010,50(9):94-95.
[10]荣效国,乔振才,徐文俊,等.颅脑外伤伴迟发性颅内血肿32例临床分析[J].解放军医学杂志,2010,35(1):35.
[11]张海波.反复CT检查早期诊断颅脑创伤性迟发性硬膜外血肿[J].中国实验诊断学,2009,13(7):939-940.
[12]Reddy S,Sharma R,Grotts J.Prophylactic Fresh Frozen Plasma Infusion is Ineffective in Reversing Warfarin Anticoagulation and Preventing Delayed IntracranialHemorrhage After Falls[J].Neurohospitalist,2015,5(4):191-196.
[13]Miller J,Lieberman L,Nahab B.Delayed intracranialhemorrhage in the anticoagulated patient:A systematic review[J].J Trauma Acute Care Surg,2015,79(2):310-313.
[14]周昌龙,贺学农,夏小辉,等.乳酸水平与颅脑损伤后迟发性颅内血肿的相关性研究[J].中华创伤杂志,2014,30(9):883-885.
[15]Hsu PJ,Lee CW,Tang SC.Pearls & Oy-sters:Delayed traumatic intracerebral hemorrhage caused by cerebral venous sinus thrombosis[J].Neurology,2014,83(14):e135-e137.
[16]Chung P,Khan F.Mild traumatic brain injury presenting with delayed intracranialhemorrhage in warfarin therapy:a case report[J].J Med Case Rep,2015(9):173.doi: 10.1186/s13256-015-0652-2.
[17]文世宏,黄武.颅脑损伤术后迟发性颅内血肿94例临床分析[J].重庆医学,2009,38(14):1814-1815.
[18]Nomura S,Iwata Y,Baba M.Delayed Traumatic IntracerebralHematoma during Antiplatelet Therapy after Operations for Ruptured Left ICPC Aneurysm and Right Traumatic Epidural Hematoma:A Case Report[J].No Shinkei Geka,2015,43 (7):649-655.
[19]Chen HF,Xu LP,Luo ZY.Valproic acid-associated low fibrinogen and delayed intracranialhemorrhage: case report and mini literature review[J].Drug Des Devel Ther,2013(7):767-770.
(本文编辑:谢武英)
Influencing Factors of Delayed Traumatic Intracranial Hematoma in Postoperative Traumatic Brain Injury Patients
MAYi-ming.DepartmentofNeurosurgery,theSecondPeople′sHospitalofNeijiang,Neijiang641000,China
【Abstract】ObjectiveTo analyze the influencing factors of delayed traumatic intracranial hematoma in postoperative traumatic brain injury patients.MethodsA total of 264 traumatic brain injury patients were selected in the Second People′s Hospital of Neijiang from June 2010 to June 2015,all of them received emergency evacuation of intracranial hematoma,thereinto 37 patients complicated with delayed traumatic intracranial hematoma were served as observation group,other 227 patients did not complicated with delayed traumatic intracranial hematoma were served as control group.Self-made EXCEL table was used to collect related clinical data,including gender,age,injury mechanism(including accelerated injury and decelerated injury),the first examination time of CT,severity of traumatic brain injury,incidence of patulous injury,incidence of contusion and laceration of brain,incidence of skull fracture,hematoma locations(including epidural hematoma,subdural hematoma and intracerebral hematoma),hematoma volume,blood pressure(including SBP and DBP),FBG,coagulation markers(including PT,TT,APTT,FIB and PLT),duration between admission and operation,and the proportion of decompressive craniectomy,unconditional multivariate logistic regression analysis was used to analyze the influencing factors of delayed traumatic intracranial hematoma in postoperative traumatic brain injury patients.ResultsUnivariate analysis showed that,no statistically significant differences of gender,age,injury mechanism,the first examination time of CT,incidence of patulous injury,incidence of intracerebral hematoma,hematoma volume,SBP,PT,FIB or PLT was found between the two groups;severity of traumatic brain injury of observation group was statistically significantly more severe than that of control group,incidence of contusion and laceration of brain,of skull fracture,of epidural hematoma,of subdural hematoma,DBP,FBG andthe proportion of decompressive craniectomy of observation group were statistically significantly higher than those of control group,TT and APTT of observation group were statistically significantly longer than those of control group,duration between admission and operation of observation group was statistically significantly shorter than that of control group(P<0.05).Unconditional multivariate logistic regression analysis showed that,severe traumatic brain injury〔OR=3.757,95%CI(2.475,5.797)〕,contusion and laceration of brain〔OR=2.874,95%CI(1.574,4.264)〕,skull fracture〔OR=1.864,95%CI(1.162,3.465)〕 and TT〔OR=1.964,95%CI(1.254,4.038)〕were independent risk factors of delayed traumatic intracranial hematoma in postoperative traumatic brain injury patients(P<0.05).Conclusion Severe traumatic brain injury,contusion and laceration of brain,skull fracture and TT are independent risk factors of delayed traumatic intracranial hematoma in postoperative traumatic brain injury patients.
【Key words】Craniocerebral trauma;Delayed traumatic intracranial hematoma;Root cause analysis
(收稿日期:2015-11-04;修回日期:2016-02-16)
【中图分类号】R 651
【文献标识码】A
doi:10.3969/j.issn.1008-5971.2016.03.008
