异氟烷对人精子运动功能和顶体反应影响研究
2016-03-15刘庆德王志丰虞利民
刘庆德++王志丰++虞利民

【摘要】目的:观察异氟烷对人精子运动功能、体外获能以及精子顶体反应的影响,对有生育要求的男性提供临床用药依据。方法:收集我院男科门诊就诊的男性精子标本,从中筛选出18份活力正常精子的精液作为标本,每例精液均分成3份,分别放置于3个试管中,分别给予11%异氟烷(ISO1组)、22%异氟烷(ISO2组)和空气作为对照组,把所有的有机玻璃箱放置于孵箱培养5h,对精子的运动、获能、顶体反应进行评价。结果:11%和22%浓度的异氟烷作用于精子5h以后,与对照组相比,精子的运动活力、直线速度、曲线速度、平均速度均明显下降,P<005,差异有统计学意义,ISO1组和ISO2组比较,ISO2组的下降更为明显,呈现剂量依赖关系,即随着浓度的升高,精子的运动功能抑制越明显。对于精子获能的影响,与对照组比较,两种浓度的异氟烷均明显地抑制精子的体外获能,P均<005,差异均有统计学意义,ISO1组和ISO2组比较无明显差异,P>005。两组精子发生顶体反应的百分率均较处理前明显增加,P<005,差异有统计学意义。但是处理后两组间比较无明显差异。结论:异氟烷能够抑制精子的运动和获能,并且随着浓度的增加,抑制作用增强;异氟烷对精子顶体反应影响不明显。
【关键词】麻醉;异氟烷;精子运动;精子获能;顶体反应
【中图分类号】R917+.2【文献标志码】A
近些年来,随着各种科技的发展,麻醉学也迅猛发展起来,全身麻醉药在临床治疗中的应用范围也越来越广,由于麻醉药物副作用较多,社会和学术界目前对其安全性普遍关注。对于全身麻醉药物的研究,多集中在神经毒理学方面,已经较为深入,但是其生殖毒性的研究尚有不足,其机制也尚不能完全阐释清楚。目前临床上吸入麻醉药的应用相当广泛,异氟烷是临床非常常见的一种吸入性全身麻醉药,相关报道认为,异氟烷在细胞水平上不但可以影响细胞的分化,还会破坏染色体DNA结构[1]。本研究观察异氟烷对人精子运动功能、体外获能以及精子顶体反应的影响,对有生育要求男性提供临床用药依据。1材料与方法
11仪器与试剂
计算机辅助的精液分析仪(CASA)应用由北京中科恒业科技有限公司生产的彩色精子自动分析仪(型号:ZKPACS-E型),精子培养液HTF液应用美国Irvine公司生产的产品,异氟烷(商品名活宁,国药准字H20059911,上海雅培制药有限公司生产,规格100mL)。
12精子悬液制备
精子标本来源于我院男科门诊就诊的男性,从中筛选出18份活力正常精子的精液作为标本,本研究中,精子标本精子活力均>80%,活率在90%以上,精子密度>50×106/mL,异常精子形态不足15%,其余指标均符合WHO诊断标准。18份实验标本提供者年龄在25~39岁,平均年龄(3119±405)岁,排除心、肾等系统严重疾病,禁欲3~ 5 d,取样本前48h未服用可能会对精子产生影响的药物或食物,如酒、咖啡等。取精的方式为手淫取精,在精液液化后,采用上游法进行优化,然后用HTF培养液把精子密度调节到(40~80)×106/mL。
13实验方法及分组
将18例正常活力的精液标本,每例精液均分成3份,分别放置于3个试管中,分别给予11%异氟烷(ISO1组)、22%异氟烷(ISO2组)和空气作为对照组。将培养皿分别放在不同的有机玻璃箱内,密闭玻璃箱,把含5%CO2、95%空气的混合气体作为载气,调节挥发罐的刻度,异氟烷暴露浓度分别为11%、22%,把所有的有机玻璃箱放置于37℃的孵箱中,保持恒定温度,培养5h[2]。
14精子运动功能的评价
对所有精子的活动状态进行密切观察,计算分析精子的各项运动参数,包括曲线速度(VCL)、精子运动活力(a+b)%、平均速度(VAP)、头部侧向运动平均振幅(ALH)、直线速度(VSL)。根据WHO(1999)的标准可以把精子的活力分成a、b、c、d 4个级别:a级代表精子的活动非常好,能够快速向前呈直线运动;b级代表精子活动尚可,能够向前直线运动;c级代表精子活动力比较一般,不能向前直线运动,只能曲线运动;d级代表精子活动能力比较差,不能做任何向前运动,只可以在原地蠕动。临床上一般以(a+b)%作为精子活动力大小的指标。
15精子获能以及顶体反应的评价
评价方法是根据精子和金霉素(CTC)荧光结合类型而定,共有三种结果,分为三型[3]:精子未能获能,顶体仍然完整,为F型;精子虽然获能,但是顶体后区无荧光或者仅仅有微弱的荧光,为B型;精子获能,发生顶体反应,顶体已经不完整,为AR型。精子的获能程度以B型和AR型合计数所占的比例来计算。
16统计学处理
采用SPSS160软件对所有数据进行分析,计量资料比较用t检验,计数资料比较用卡方检验,P<005认为差异有统计学意义。
2结果
21异氟烷对精子运动功能的影响
11%和22%浓度的异氟烷作用于精子5h以后,与对照组相比,精子的运动活力、直线速度、曲线速度、平均速度均明显下降,P<005,差异有统计学意义;ISO1组和ISO2组比较,ISO2组的下降更为明显,呈现剂量依赖关系,即随着浓度的升高,精子的运动功能抑制越明显。和对照组相比,头部侧向运动平均振幅无明显差异,P>005。见表1。
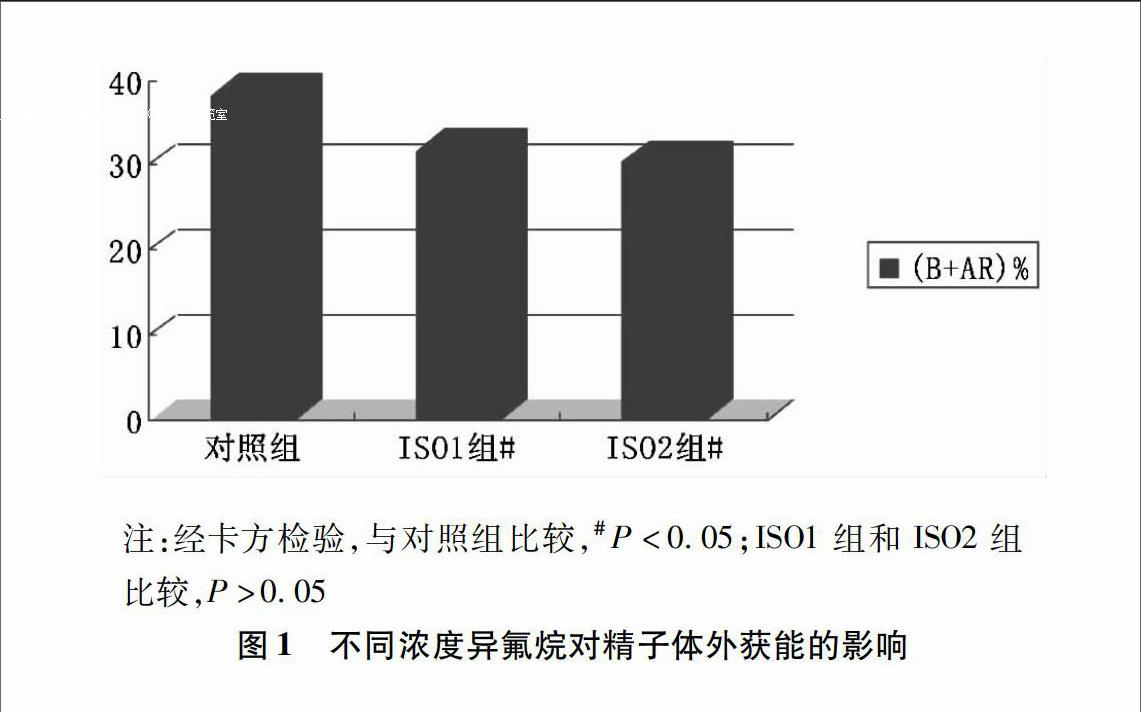
22异氟烷对精子体外获能的影响
与对照组比较,两种浓度的异氟烷均明显地抑制精子的体外获能,P均<005,差异均有统计学意义;ISO1组和ISO2组比较无明显差异,P>005。见图1。
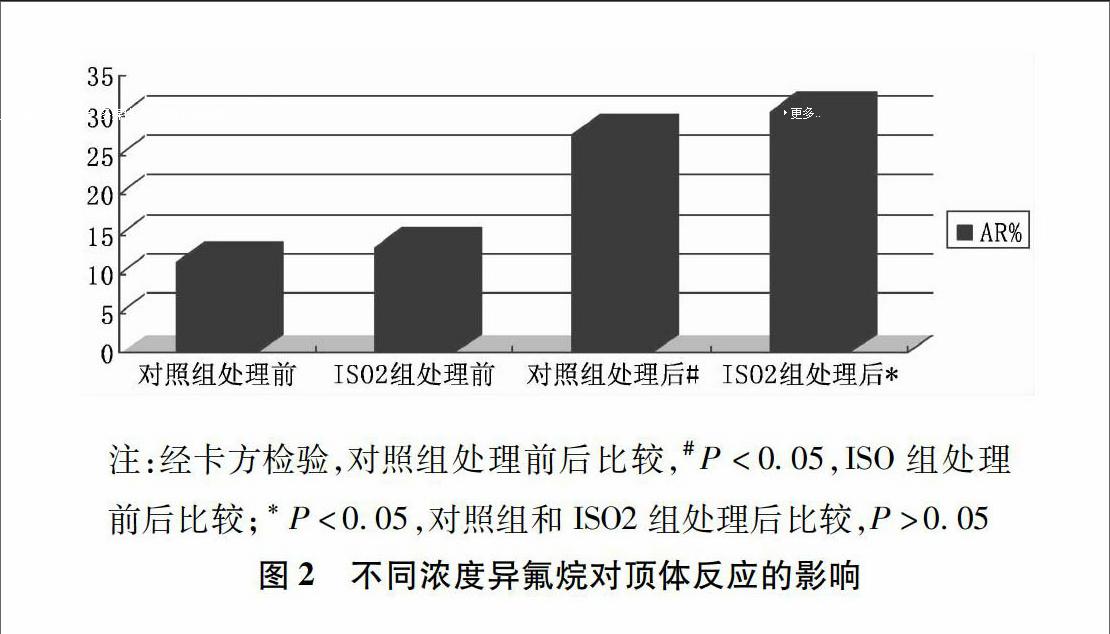
23异氟烷对顶体反应的影响
对22%的异氟烷和对照组已经完全获能的精子标本急性暴露l个小时,应用考马斯亮蓝染色法对精子顶体反应进行评价。结果显示,两组精子发生顶体反应的百分率均较处理前明显增加,P<005,差异有统计学意义。但是处理后两组间比较无明显差异,P>005。见图2。endprint
3讨论
全身性麻醉药物对生殖的毒性目前在国内外都有部分的初步的研究,尤其是对吸入麻醉药的研究更多更深入,但是结果仍然存在争议,病理机制也未能完全阐释,目前普遍认为,吸入性麻醉药发挥作用的一个主要靶点就是A型γ-氨基丁酸受体,能够使其对的敏感性增加,导致钙离子通道开放,细胞膜发生超级化,进而抑制中枢发挥麻醉效果[4,5]。
相关动物实验结果显示[6,7],雄性小鼠反复地吸入氟烷能够导致精子的畸形率明显增多。精子的运动功能是精子功能的一种直观的、综合性的表现,是研究很多药物的药理学性质的重要的指标之一[8,9]。在正常生理状态下,受精过程顺利完全的基础就是精子的正常运动,只有精子运动正常,才能使精子和卵细胞成功结合,从而完成受精。本文研究结果表明,11%和22%浓度的异氟烷作用于精子5h以后,与对照组相比,精子的运动活力、直线速度、曲线速度、平均速度均明显下降,P<005;ISO1组和ISO2组比较,ISO2组的下降更为明显,呈现剂量依赖关系,即随着浓度的升高,精子的运动功能抑制越明显。说明异氟烷能够显著地降低精子的运动功能,其对男性的生殖功能有负面的影响,这与大多数报道的实验结果是一致的。
哺乳动物以及人的精子在离开雄性生殖道时,并不是立即就可以和卵子相互结合,而是必须在雌性的生殖道内经过一段成熟的过程,解除去获能因子的作用,才可以获得受精的能力,整个过程就是精子获能[10,11]。精子获能后,耗氧量会增加,运动的速度增快,当获能的精子进入到卵子卵丘细胞以及细胞外基质,或者是和透明带结合的时候,精子的头部就会发生顶体反应[12,13]。顶体反应的发生前提条件就是精子获能,因此,精子获能的比例决定着受精成功率的高低[14-16]。对于精子获能的影响,与对照组比较,两种浓度的异氟烷均明显地抑制精子的体外获能,P均<005,ISO1组和ISO2组比较无明显差异,P>005。
关于麻醉药物对精子顶体反应的影响方面的研究不多,本研究对22%的异氟烷和对照组已经完全获能的精子标本急性暴露1h,结果显示,两组精子发生顶体反应的百分率均较处理前明显增加,P<005,差异有统计学意义。但是处理后两组间比较无明显差异,说明异氟烷对精子顶体反应影响不明显,原因可能是与麻醉药物的暴露方式以及时间长短等有一定的关系。相关研究[17,18]指出γ-氨基丁酸能够调节精子的顶体反应。
综上所述,异氟烷能够抑制精子的运动和获能,并且随着浓度的增加,抑制作用增强;异氟烷对精子项体反应影响不明显,本研究结果对有生育要求的男性患者临床应用麻醉药物有一定的指导意义。
参考文献
[1]王丽君,汪小海,孙慧谨,等.吸入麻醉剂对人精子运动功能影响的体外研究.中华男科学杂志,2008,14(4):338-342.
[2]许波,汪小海,王丽君.吸入麻醉药对男(雄)性生殖的影响.药学与临床研究,2008,16(3):202-203.
[3]黄美琼, 李北坤, 陈赞钢.精子形态学分析在诊断男性不育症的应用.检验医学与临床, 2011, 8(4):422-423.
[4]张士琴,许波,汪小海.氯胺酮对体外人精子运动功能的影响.中华临床医师杂志(电子版), 2012,6(8):177-178.
[5]王兰兰,郭晶晶,林函,等.不同吸入麻醉药对人精子运动功能和体外获能的影响.中华麻醉学杂志,2010,30(9):1065-1068.
[6]王兰兰.吸入麻醉药急性暴露对人精子运动、体外获能和顶体反应的影响.温州:温州医学院,2011.
[7]蔡放. 全身麻醉药对人精子运动功能和顶体反应的影响.武汉:华中科技大学, 2012.
[8]宋翼升,周国亮,由振强,等.戊巴比妥钠处理后SD大鼠体内外精子运动功能分析.中国药理学与毒理学杂志,2013,27(5):101-103.
[9]邹乾兴,陈雯,翁诗琦,等.丙烯酰胺对离体人成熟精子功能的影响.中国细胞生物学学报,2014, 36(11):1478-1483.
[10]陈志林,冯美莹,陈预明,等.精子功能相关的蛋白质调控受精过程的研究进展.遗传,2014,36(8):747-755.
[11]谷翊群, 陈振文, 于和鸣, 等译. WHO 人类精液及精子-宫颈粘液相互作用实验室检验手册. 第6 版. 北京: 人民卫生出版社, 2012: 53.
[12]雷启发,雷启峰,王爱侠.补肾强精汤及己酮可可碱治疗弱精子症320例疗效对比观察.中国性科学,2010,19(3):33-34.
[13]秦文松,刘英,段金良.精子DNA碎片指数与精液参数的相关性研究.中国性科学,2014,23(4):55-57.
[14]邓云山.聚精汤对精子顶体酶异常不育症的疗效观察.中国性科学,2012,21(12):50-51,54.
[15]龚琴琴,张昌军.活性氧与精子DNA损伤的保护.中国性科学,2012,21(4):3-6,10.
[16]Urra JA, Villaroel-Espíndola F, Covarrubias AA, et al. Presence and Function of Dopamine Transporter (DAT) in Stallion Sperm: Dopamine Modulates Sperm Motility and Acrosomal Integrity. PLoS One, 2014,9(11):e112834.
[17]Van der Horst G,Maree L, Kotzé SH, et al. Sperm structure and motility in the eusocial naked mole-rat, Heterocephalus glaber: a case of degenerative orthogenesis in the absence of sperm competition? BMC Evolutionary Biology, 2011,11:351.
[18]Bhandari B, Bansal P, Talwar P, et al. Delineation of downstream signalling components during acrosome reaction mediated by heat solubilized human zona pellucida. Reproductive Biology and Endocrinology, 2010,8:7
(收稿日期:2015-03-24)endprint
