动脉溶栓联合机械辅助治疗前后循环大动脉急性闭塞性脑梗死疗效观察
2016-03-01田方起张玉香
田方起 苏 兰 张玉香 王 涛 李 斌
天津市滨海新区海滨人民医院神经内科 天津 300280
动脉溶栓联合机械辅助治疗前后循环大动脉急性闭塞性脑梗死疗效观察
田方起苏兰张玉香王涛李斌
天津市滨海新区海滨人民医院神经内科天津300280
【摘要】目的探讨动脉溶栓联合机械辅助治疗前后循环大动脉急性闭塞性脑梗死患者的疗效。方法选择大动脉急性闭塞性脑梗死患者62例,分为前循环组(34例)和后循环组(28例),均采用动脉溶栓联合机械辅助治疗。比较2组病因分型、血管再通情况、临床疗效评价、溶栓后24 h症状性颅内出血率和溶栓后1个月病死率。结果前、后循环组患者病因分型均以动脉粥样硬化性栓塞为主,差异无统计学意义(P>0.05),且2组溶栓后血管再通率差异无统计学意义(P>0.05)。相同时间点2组NIHSS评分、GCS评分和BI优率比较,差异无统计学意义(P>0.05),2组溶栓前和1周后NIHSS评分、GCS评分差异有统计学意义(P<0.05)。前循环组患者溶栓后24 h症状性颅内出血率高于后循环组(P<0.05),但2组溶栓后1个月病死率差异无统计学意义(P>0.05)。结论动脉溶栓联合机械辅助治疗前后循环大动脉急性闭塞性脑梗死患者有显著的效果,更适用于后循环大动脉急性闭塞性脑梗死患者的治疗。
【关键词】动脉溶栓;机械辅助;急性脑梗死;大动脉闭塞
脑梗死是缺血性脑卒中的总称,是脑部血液供应障碍引起的脑部病变,伴相应的临床症状,如偏瘫、失语等神经功能缺失的症候[1],约占全部脑卒中的70%,包括脑血栓形成、脑栓塞和腔隙性梗死等[2-3]。早期血管再通是脑梗死重要的治疗策略,越来越来的治疗方案被提出:静脉溶栓、动脉溶栓、动静脉联合溶栓、机械取栓术、超声辅助溶栓等[4]。静脉溶栓是唯一有循证医学依据的治疗脑梗死的临床方案,但仍存在诸如溶栓后易再闭塞、对主干血管闭塞功能有限等问题;动脉溶栓则可以确定血管病变位置、更小剂量溶栓药物、可联合采用机械溶栓和药物溶栓,且随着动脉内溶栓药物(尿激酶、尿激酶原、瑞替普酶等)的研发,动脉溶栓疗效更好、并发症发生风险更低。本文通过对比动脉溶栓联合机械辅助治疗前后循环大动脉急性闭塞性脑梗死患者的疗效,为临床治疗提供依据。
1资料与方法
1.1一般资料选择2010-12—2014-12我院收治的大动脉急性闭塞性脑梗死患者62例,患者诊断符合1995年全国脑血管病会议诊断标准,并经头颅CT和MRI确诊为脑梗死;排除有颅内出血病史,出血倾向性疾病,严重心、肝、肾疾病、糖尿病患者和妊娠患者。前循环34例(前循环组),后循环28例(后循环组)。前循环组男19例,女15例,年龄26~79,平均(63.5±12.7)岁;颈内动脉闭塞20例,大脑中动脉闭塞8例,颈内动脉合并大脑中动脉闭塞6例。后循环组男16例,女12例,年龄28~80岁,平均(62.1±13.4)岁;基底动脉闭塞22例,基底动脉合并椎动脉闭塞6例。2组性别、年龄差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法常规术前准备,采用Seldinger方法穿刺右股动脉,全身肝素化。行全脑血管造影,显示病变血管和病变程度。使微导管顶端紧贴血栓近端面,将尿激酶溶于生理盐水中,以1万U/min的速度从微导管向闭塞血管推注,5 min后重复血管造影,调整微导管位置,并用微导丝机械碎栓,再行血管造影观察其再通情况。若病变部位仍无开通,采用扩张球囊加压扩张血管。联合机械辅助治疗距发病时间前循环达6 h,后循环12 h后病变动脉仍无再通,结束治疗。
1.3观察指标病因分型:依据改良TOAST病因分型方法(Modified Trial of Org 10172 in Acute Stroke Treatment,M-TOAST)[5],对卒中的病因进行分型。血管再通情况:依据TIMI评分评价血管再通情况,分为未再通(病变血管无再通、有渗透而无灌注)和再通(部分性血流灌注和完全灌注)。临床疗效:分别采用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)、格拉斯哥昏迷量表(Glasgow coma score,GCS)和Barthel指数量表(Barthel Index,BI)评价临床疗效[6],溶栓前、溶栓后1周进行NIHSS评分和GCS评分,溶栓后1个月进行BI分级(优:BI≥90;良:50≤BI<90;差:BI<50)。并发症发生情况包括溶栓后24 h症状性颅内出血率和溶栓后1个月病死率。
2结果
2.1不同组别患者病因分型及血管再通率比较前、后循环组病因分型均以动脉粥样硬化性栓塞为主,差异无统计学意义(P>0.05);溶栓后血管再通率比较差异无统计学意义(P>0.05)。见表1。
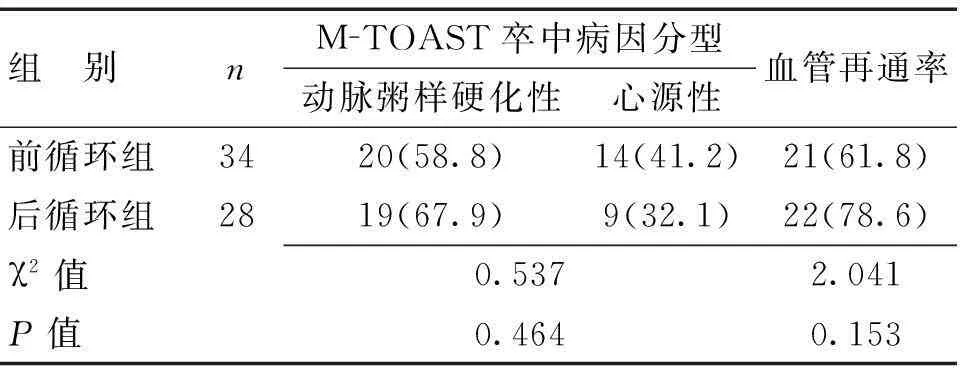
表1 2组病因分型及血管再通率比较 [n(%)]
2.22组NIHSS、GCS和BI优率比较2组相同时间点NIHSS评分、GCS评分和BI优率比较差异均无统计学意义(P>0.05);溶栓前和1周后NIHSS评分、GCS评分比较差异有统计学意义(P<0.05)。见表2。
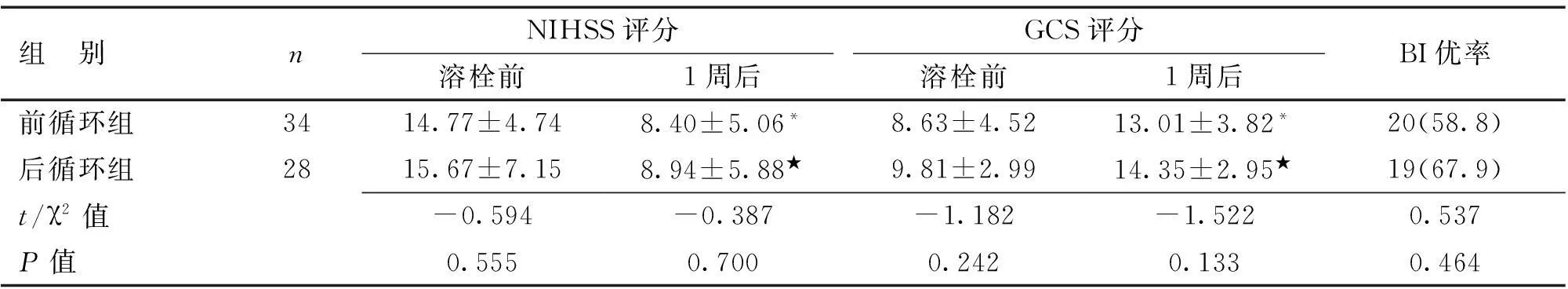
表2 2组治疗前后NIHSS、GCS和BI优率比较
注:与溶栓前比较,t=5.354、-4.309,*P=0.000;与溶栓前比较,t=3.845、-6.212,★P=0.000
2.32组颅内出血率和病死率比较2组溶栓后24 h症状性颅内出血比较差异有统计学意义(P<0.05),溶栓后1个月病死率比较差异无统计学意义(P>0.05)。见表3。
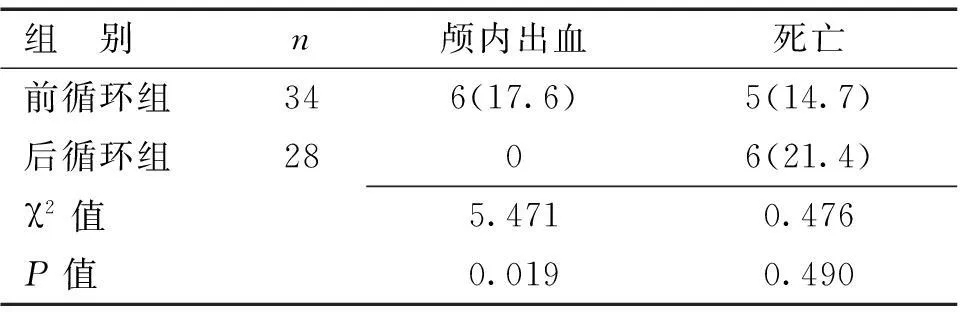
表3 2组颅内出血和死亡情况比较 [n(%)]
3讨论
脑梗死是由于脑组织局部供血动脉血流的突然减少或停止,造成该血管供血区的脑组织缺血、缺氧导致脑组织坏死、软化,并伴相应部位的临床症状和体征,如偏瘫、失语等神经功能缺失的症候。血管壁病变、血液成分改变、不良生活习惯和遗传等均是脑梗死发病的危险因素。急性闭塞性脑梗死致死和致残率均较高,而大动脉急性闭塞性脑梗死常常导致大面积梗死,神经功能损伤严重,预后差[7]。发病6 h内,约90%的患者可发现相应的动脉狭窄部位,治疗的关键是恢复缺血半暗带的血供,抢救可逆性损伤状态的神经细胞,降低致死和致残率。
溶栓治疗能够缩短脑缺血的时间,最大限度恢复患者脑部功能。静脉溶栓是唯一有循证医学证据治疗脑梗死的方法,但受限于狭窄的时间窗,血管再通率较低[8]。越来越多的溶栓方案被提出,如动脉溶栓、动脉溶栓联合抗血小板药物、动静脉联合溶栓、机械取栓、超声辅助溶栓、物理取栓等。动脉溶栓通过提高血栓周围溶栓药物的浓度,从而提高血管的再通率,但单纯动脉溶栓再通率仅70%[9],动脉溶栓联合机械辅助治疗可进一步提高血管的再通率。
本研究显示,前、后循环组患者病因分型均以动脉粥样硬化性栓塞为主,2组溶栓后血管再通率差异无统计学意义(P>0.05),与崔志堂等[10]研究一致。其原因可能与前、后循环组中卒中病因分型的相同有关:前、后循环组患者病因分型均以动脉粥样硬化性栓塞为主,较松软、易再通,因而不同组别溶栓后血管再通率无差异。前、后循环组相同时间点NIHSS评分、GCS评分和BI优率差异无统计学意义(P>0.05),说明动脉溶栓联合机械辅助治疗前、后循环大动脉急性闭塞性脑梗死的疗效无显著差异。前、后循环组患者溶栓前和1周后NIHSS评分、GCS评分差异有统计学意义(P<0.05),说明动脉溶栓联合机械辅助治疗前后循环大动脉急性闭塞性脑梗死有显著效果,患者神经功能有明显改善。2组溶栓后24 h症状性颅内出血6例,均发生在前循环组,前、后循环组症状性颅内出血差异有统计学意义(P<0.05),可能与前循环组溃疡底部粥样硬化破裂的斑块随血流流向远端血管,导致供血区域远端小血管的栓塞病变以及闭塞后的血管再通造成的再灌注损伤,易造成继发性脑出血。因此,动脉溶栓联合机械辅助更适用于后循环大动脉急性闭塞性脑梗死。溶栓后1个月前、后循环组病死率差异无统计学意义(P>0.05),与相关研究[11]一致。可能原因:(1)本研究病因分型以动脉粥样硬化性栓塞为主,侧支循环建立较好,梗死体积相对较小,临床症状较轻,降低了致死和致残率[12];(2)动脉溶栓联合机械辅助治疗的效果优于单纯溶栓治疗,能够降低病死率。
4参考文献
[1]Baltsavias G,Yella S,Al Shameri RA,et al. Intra-arterial Administration of Papaverine during Mechanical Thrombectomy for Acute Ischemic Stroke[J]. J Stroke Cerebrovasc Dis,2015,24(1):41-47.
[2]Zhu W,Churilov L,Campbell BC,et al. Does large vessel occlusion affect clinical outcome in stroke with mild neurologic deficits after intravenous thrombolysis? [J]. J Stroke Cerebrovasc Dis,2014,23(10):2 888-2 893.
[3]Mattioni A,Cenciarelli S,Biessels G,et al. Prevalence of intracranial large artery stenosis and occlusion in patients with acute ischaemic stroke or TIA[J]. Neurol Sci,2014,35(3):349-355.
[4]Pérez de la Ossa N,Carrera D,Gorchs M,et al. Design and validation of a prehospital stroke scale to predict large arterial occlusion: the rapid arterial occlusion evaluation scale[J]. Stroke,2014,45(1):87-91.
[5]McArdle PF,Kittner SJ,Ay H,et al. Agreement between TOAST and CCS ischemic stroke classification: the NINDS SiGN study[J]. Neurology,2014,83(18):1 653-1 660.
[6]Heldner MR,Zubler C,Mattle HP,et al. National Institutes of Health stroke scale score and vessel occlusion in 2152 patients with acute ischemic stroke[J]. Stroke,2013,44(4):1 153-1 157.
[7]Sung YF,Tsai CL,Lee JT,et al. Reversal of ophthalmic artery flow and stroke outcomes in Asian patients with acute ischemic stroke and unilateral severe cervical carotid stenosis[J].PLoS One,2013,8(12):e80 675.
[8]刘勇,陈锐,王娓娓,等.血清同型半胱氨酸、脂联素、高敏C反应蛋白水平与颈动脉内膜中层厚度在老年2型糖尿病合并脑梗死患者中的意义[J]. 现代生物医学进展,2014,14(1): 96-98;61.
[9]李水仙,郑维红,林威,等.动脉溶栓联合机械辅助治疗前后循环大动脉急性闭塞性脑梗死的对比研究[J]. 中国神经精神疾病杂志,2014,40(6):336-340.
[10]崔志堂,白玉海,刘杰,等.介入动脉溶栓治疗急性脑梗死的疗效评价及时间窗分析[J].中国伤残医学,2011,19(11):21-23.
[11]隗冬梅,何文,张红霞,等.急性前循环脑梗死患者颈内动脉内中膜厚度与血流动力学改变的关系[J]. 中国卒中杂志,2011,6(6):459-462.
[12]周琴,曾艳平,梁静静,等.大动脉粥样硬化性和心源性前循环脑梗死的临床特征及梗死灶分布特点[J]. 卒中与神经疾病,2014,21(5):273-276.
(收稿2015-01-23)
【中图分类号】R743.33
【文献标识码】A
【文章编号】1673-5110(2016)03-0027-03
