全髋关节置换术围手术期深静脉血栓形成的危险因素的临床研究*1
2015-12-25王震
王 震
(泰山医学院附属泰山医院骨外科,山东 泰安 271000)
全髋关节置换术围手术期深静脉血栓形成的危险因素的临床研究*1
王震
(泰山医学院附属泰山医院骨外科,山东 泰安271000)
摘要:目的探讨全髋关节置换术围手术期影响深静脉血栓形成的高危因素,提出针对性的防治措施。方法对过去5年来在我院接受全髋关节置换术的病例进行回顾性研究,从年龄、性别、手术病因(股骨颈骨折、股骨头坏死、髋关节发育不良)、合并疾病(肺部疾病、糖尿病、高血压)、手术时间(2 h以内或以上)、围手术期防治深静脉措施是否开展(活血药物、下肢静脉泵、低分子肝素注射)等方面进行总结,分析在不同因素条件下深静脉血栓的发生率。结果年龄(70以上)、股骨头颈骨折、合并肺部疾病及糖尿病、手术时间(2 h以上)、术前等待时间(4天以上)为全髋关节置换术围手术期深静脉血栓形成的高危因素。应用活血药物的病例组深静脉血栓的发生率无明显降低;应用下肢静脉泵和低分子肝素注射的病例组深静脉血栓发生几率降低。结论在接受全髋关节置换术的病例中,易形成深静脉血栓,其形成受多种因素的影响,预防与治疗应综合考虑。
关键词:髋关节置换术;深静脉血栓;危险因素
随着老龄化社会程度的进一步加剧、人工髋关节置换技术的提高、推广和人们对生活品质要求的不断进步,接受人工全髋关节置换术的适龄患者逐渐增多,但是随之而来的术后并发症发生也相应增多。Kelley等[1]将全髋关节置换早期并发症定性为关节置换术术后6个月内发生的影响治疗效果的症状,而深静脉血栓形成(deep vein thrombosis,DVT)是全髋关节置换早期最常见影响最大的并发症之一,具体是指血液在深静脉内进入不正常地凝结状态,属血管方面静脉回流障碍性疾病,深静脉血栓的好发部位为双侧下肢深静脉。尤其是入院接受全髋关节置换术的老年人,多合并有高血压、慢性支气管肺病、糖尿病、脑梗塞等多学科的内科疾病,因此在这些老年患者中发生术后并发症的风险就更高,相应的深静脉血栓的机率也大幅度增高。经过多年临床一线医生的研究,发现在这些常见的主要并发症中,深静脉血栓的潜在危害最大,尽管已经做了大量的预防及治疗工作,仍然是一个容易突发的严重的威胁[2]。因此,众多学者达成强烈的共识:通过利用多种形式的措施来尽量避免广大全髋置换术患者深静脉血栓发生的风险。因此,本研究通过回顾性分析深入探讨了全髋关节置换术围手术期深静脉血栓形成的相关影响因素。为避免和降低深静脉血栓的形成提出了有益的见解。
1资料与方法
1.1一般资料
本研究回顾性总结分析我院自2005年1月~2009年12月收治的全髋关节置换术患者。共包括468例患者,男性328例,女性140例,年龄39~78岁,平均年龄58.7岁,年龄分布详见表1。其中142例合并有高血压(男性109例,女性33例),98例合并有慢性支气管肺病(男性72例,女性26例),51例合并有糖尿病(男性41例,女性10例)。接受全髋关节置换的原因包括242例股骨颈骨折(男性185例、女性57例)、193例股骨头坏死(男性131例、女性62例)和33例髋关节发育不良(男性12例、女性21例)。

表1 病例的年龄分布表
1.2方法
统计所有患者在入院后接受预防深静脉血栓治疗的情况;统计术前和术后10天进行下肢静脉血栓筛查时的状况;统计所有病例的手术入路和手术时间。同时,对股骨颈骨折病例,统计受伤距离手术的时间。
1.3数据处理
利用SPSS13.0统计软件系统进行数据处理,应用卡方检验,P<0.05为差异有统计学意义。
2结果
在2005年~2010年收治的468例全髋关节置换术病例中,以股骨颈骨折和股骨头坏死病例为主。在术前进行的下肢静脉血栓筛查结果发现,226例以股骨头坏死和髋关节发育不良收治的病例中,无下肢静脉血栓形成。股骨颈骨折收治的病例术前出现下肢静脉血栓的比率为11.6%(28/242),全髋关节置换术后,出现下肢静脉血栓的比率为16.4% (72/440)。对收集的数据整理进行统计学分析,结果见表2.
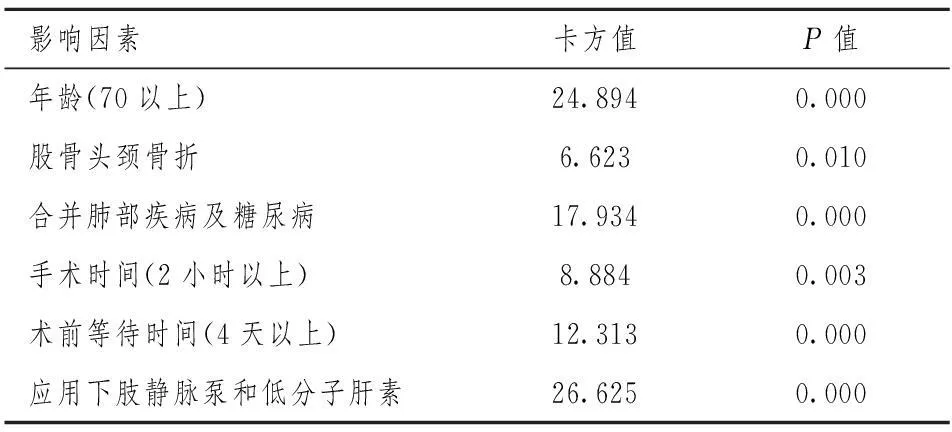
表2 全髋关节置换术围手术期
3 讨论
人工全髋关节置换术是临床上广泛开展的骨科四类手术之一,是对股骨颈骨折,股骨头坏死及髋关节发育不良等髋关节疾病适龄患者的理想治疗手段。但是,在全髋关节围手术期可能经常出现的并发症中,深静脉血栓形成所导致的静脉血栓栓塞症越来越引起众多学者和临床医生的关注。关于下肢深静脉血栓的发生率,各类研究报道不尽一致。在Geerts等的报道中[3],如果没有采用任何预防措施的情况下,下肢矫形术后包括关节置换,下肢DVT有40%~84%的发生率,其中近心端DVT发生率为8%~24%,有危险症状的肺栓塞发生率为1.8%~7%,0.2%~2.0%为致命肺栓塞,肺部血栓大部分来源于下肢、盆腔和下腔静脉(75%~90%)。全髋关节置换术和全膝关节置换术后下肢深静脉血栓总的发生率分别42%~57%、41%~85%,约50%~80%的可无临床表现。在本研究中,因股骨颈骨折收治的病例术前出现下肢静脉血栓的比率为11.6%(28/242),髋关节置换术后,出现下肢静脉血栓的比率为16.4% (72/440)。本研究组中的病例发生的下肢深静脉血栓比率比报到中的低,也是由于综合应用了各种预防深静脉血栓形成的措施,在围手术期给予了足够重视。
Virchow的观点认为,形成静脉血栓需三大基本要素,即血液高凝状态、静脉血流淤滞和静脉壁损伤。血管内膜损伤后,膜下暴露的胶原蛋白有强烈的促凝作用,血小板在此处黏附、聚集,血液凝固,从而血栓形成。骨科患者血管内膜的损伤[4-6]可有多种原因,最常见的包括创伤,直接导致血管的挫伤,撕裂甚至离断,不当的医疗操作,骨折复位,软组织的牵拉,以及伤口过长时间的暴露。大多数骨科创伤患者受伤后会出现软组织水肿,需给予甘露醇、七叶皂甙活血化瘀消肿,血管内膜在这些药物的作用下可能会出现一定程度的损伤。而且大部分患者需长期输液、反复穿刺以及静脉插管,血管内膜在这些操作下会出现直接损伤。人工关节置换术中患者长时间处于被动体位,术中使用止血带,下肢过度旋转牵引以及骨水泥聚合产热都使周边血管受到间接损伤的危险增加,刺激血小板数量增加,增强其聚集性,显著增加血浆纤维蛋白原和凝血酶含量,从而导致血液呈高凝状态[7,8]。血液流动滞缓是第二主要原因。各种血细胞和血小板在正常血流中处于不同的位置,各种血液成分是不同的比重,红细胞和白细胞比重最大,在中轴流动(构成轴流),其外层是血小板,最外层是由血浆带构成的边流。血流的正常状态下血小板较少与血管壁接触。但是,如果血流缓慢,血小板进入边流会有更多机率,血小板与内膜的接触机会增多,与内膜黏附的可能性更大。由于血流减慢,激活的凝血因子和凝血酶在局部浓度更高,易达到凝血所需,出现血栓形成。骨科患者骨折后由于疼痛而不愿活动肢体,使肌肉暂时丧失了肌泵压缩促使其间静脉流动的功能,静脉回流减少、流速减慢。同时在围手术期,由于手术、麻醉和镇静、肌松药物的应用,也对深静脉血栓的形成有促进作用。第三大主要原因是血液的异常高凝状态。血液高凝状态是指血液中血小板和凝血因子增加,或纤溶系统活性降低,血液较正常状态下更容易发生凝集。在大手术后、术后失血较多或严重创伤的情况下,很大的变化出现在患者的血液内环境中:血液浓缩,血中纤维蛋白原、凝血酶原及各种凝血因子(Ⅻ、Ⅶ)的含量增多,容易发生凝集形成血栓[9-12]。另外,如果为防止骨科创伤患者出血应用凝血类药物,也会加剧血液的进一步高凝状态。
本研究显示年龄(70以上)、股骨头颈骨折、合并肺部疾病及糖尿病、手术时间(2 h以上)、术前等待时间(4天以上)、联合应用下肢静脉泵和低分子肝素为全髋关节置换术围手术期深静脉血栓形成的危险因素。
由于髋关节位置深、术中牵拉较重,关节腔、肌肉渗血及局部水肿压迫静脉,血液回流受阻,因而DVT的发生率也较高。如果全髋关节置换术中出血量大、静脉损伤较重、深静脉受牵拉严重,就为术后血栓提供了进一步形成的条件[13-15]。手术时间的长短也可影响DVT的形成。手术时间越是延长,那么VTE的危险性就越增加。但是手术时间超过一定时限是不是与DVT的生成相关,还需要进一步研究证实。手术时间的长短之所以成为影响DVT生成的因素,可能是手术时间越是延长,刀口创面暴露于外界时间就越长,产生的炎性因子曾多导致炎症反应越严重,同时麻醉的时间延长、感染机会增加、手术创伤等因素,也会使DVT的生成率增加。对于股骨颈骨折患者延迟手术的研究显示,血液凝固性最高在骨折后3~7d。本研究回顾性研究病例组中的股骨颈骨折病例,受伤5天后接受手术的病例,术前出现下肢静脉血栓的比率为26.7%(12/45),大大高于受伤后4天内接受手术的病例中出现下肢静脉血栓的比率8.1%(16/197);同时本研究组中的前瞻性研究病例中,将股骨颈骨折病例的全髋关节置换术控制在受伤后4天内完成,术前出现下肢静脉血栓的比率为8.0%(9/112)。分析其原因,可能有两方面,一是因为外伤导致了局部的静脉内皮挫伤,二是股骨颈骨折发生后,患者卧床导致下肢静脉回流滞缓。如果术前等待时间较长,以上因素都可以促进下肢静脉血栓的出现。
下肢DVT的行全髋关节置换术患者大多属高龄或老年,常常合并有高血脂症、糖尿病、心血管疾病等,而且患者常常因关节功能欠佳,在术前长期卧床制动,下肢静脉回流相对缓滞,所以使血液处于高凝的状态。同时由于手术创伤刺激,术中肢体长时间被反复脱位、扭曲、复位等对肢体血管形成的牵拉,均可造成炎症细胞因子的释放,激活外源性凝血途径,静脉血管内膜的损伤,诱发静脉血栓形成。
下肢静脉血栓形成后,危害严重,不仅影响手术疗效,甚至对患者生命构成威胁。针对下肢静脉血栓的防治,至关重要。药物预防和机械性预防联合应用为国内外专家所推荐[16,17]。在本研究组中,绝大多数患者入院后都接受了下肢静脉泵的治疗,发生下肢静脉血栓的比率(8.0%)大大低于文献报道的无预防措施的病例组几率(40%~84%),证明应用下肢静脉泵能有效预防下肢静脉血栓的形成。在本研究组中,经过对应用活血药物的病例的分析,发现应用活血药物并没有改变下肢静脉血栓的发生率。有关活血药物对于防治下肢静脉血栓的确定作用,还有待进一步的研究证实。
总之,针对人工全髋关节置换术围手术期发生的下肢静脉血栓,应同时采用物理预防和药物预防措施,包括对高龄、特殊体质、合并慢性肺部疾病、血管疾病及糖尿病等高危人群的详细检查,指导患者及早开始进行规律的机械锻炼,应用下肢静脉泵,皮下给予低分子肝素钠注射,从源头上阻止血栓形成,防止血栓蔓延,阻止血栓脱落发生栓塞,加速纤溶,降低因深静脉血栓导致肺栓塞的发生率及死亡率。对于已经出现的腘静脉以上部位的静脉血栓,可以考虑使用下腔静脉滤器甚至外科取栓。综合采用这些正确的措施,才能有效的防治深静脉血栓,改善手术效果,提高患者生活质量。
参考文献:
[1]Kelley SS,Lachiewicz PF.Wilson EC TotaI hip replacement.Published by University ofNorthCarolina.Availableat:http//www.med.unc.edu/wrkunits/depts./ortho/patientinfo hipbook.html.October 2004.
[2]Barrack RL.Current guidelines for total joint VTE prophylaxis:dawn of a new day[J]. J Bone Joint Surg Br,2012,94(11):3-7.
[3]Geerts WH,Heit JA,Clagett GP,et a1.Prevention of venous thromboembolism [J].Chest,2001,11(1Supply):132-175.
[4]Brenkel IJ,Cook RE.Thrornboprophylaxis in patients undergoing total hip replacement [J].HospMed,2003,64:28l-287.
[5]毛宾尧.人工髋关节外科学[M].北京:入琵卫生出版社,2002:280-291.
[6]刘剐,韩一生,赵建宁. 髋膝关节置换术后的深静脉血栓形成[J].中华骨科杂志,2004,24:237-240.
[7]Heitl A.Venous thromboembbiism epidemiology implications for Prevention and management [J].Semin Thromb Hemost,2002,(supple):3-14.
[8]Lieberman JR, Hsu WK. Prevention of venous thromboembolic disease after total knee arthroplasty[J].Bone Joint Surg Am,2005:87(9):2097-2112.
[9]Comp P,Douketis Jl.Dose-response study of recombinant human soluble thrombomodulin ART-123)in the prevention of venous thromboembolism after total hip replacement[J].Thromb Haemost,2005,3(5):962.
[10] PREPIC Study Group.Eight-year follow-up of patients with permanent vena cava filters in the prevention of pulmonary einbolism:the PREPIC (Prevention du Risqued Embolie Pulmonaire par Interruption Cave) randomize study [J]. Circulation,2005,112:416-422.
[11]李光辉,李锋,陈超,等.麻醉方式对全髋关节置换术后深静脉血栓形成的影响[J].中国矫形外科杂志,2003,1l(21):1-2.
[12]Kearon C.Green AS.Nature history of Venous thromboembolism[J].Circulation,2003,107(23):122-130.
[13]吴在德.外科学[M].第5版.北京:人民卫生出版社,2006:689-692.
[14]付志厚.髋膝关节置换术后下肢深静脉血栓形成的防治[J].实用医药杂志,2003.20(12):941.
[15]Yang LC, Wang CJ, Lee TH, et al.Early diagnosis of deep vein thrombosis in female patients who undergo total knee arthroplasy witll measurement 0f P—selectin activationC[J].Vase surg,2002,35(4):707-712.
[16]Ridker PM,Glynn RJ,Miletich JP, et al.Age-specific incidence rates of venous thromboembolism among heterozygous carriers of factor V Leiden mutation [J].Ann Intem Med,1997,126:528-531.
[17]柳志红.下肢深静脉血栓形成诊治现状[J].中国循环杂志,2002,17:156-158.
作者简介:王震(1971—),男,山东泰安人,主治医师,硕士,主要从事临床骨科工作。
中图分类号:R658
文献标识码:A
文章编号:1004-7115(2015)04-0393-04
doi:10.3969/j.issn.1004-7115.2015.04.011
(收稿日期2015-1-28)
Clinical study on risk factors of deep vein thrombosis in total hip arthroplasty perioperative
WANGZhen
(Taian Central Hospital,Taian 271000,China)
Abstract:Objective: To explore the risk factors of deep vein thrombosis in total hip arthroplasty perioperative, put forward corresponding measures of prevention. Methods: Cases for the past 5 years undergoing total hip arthroplasty in hospital were studied retrospectively at age, gender, surgical causes(femoral neck fractures, osteonecrosis, hip dysplasia ) , complications ( lung disease, diabetes, hypertension ) , operative time ( within 2 hours or more ),whether perioperative prevention measures of deep vein were carried out or not (blood drug, lower limb vein pump,low molecular heparin injection ) and other aspects summarized , analysis the incidence of deep vein thrombosis under the condition of different factors. Results: The age (more than 70), femoral neck fracture, pulmonary disease and diabetes, operation time( over two hours ), the waiting time before operation ( over four days ) were risk factors of deep vein thrombosis in total hip arthroplasty perioperative. For application of promoting blood circulation drug cases, the incidence of deep vein thrombosis was no significant decrease; For application of lower limb vein pump and low molecular heparin injection cases, the incidence of deep vein thrombosis was reduced. Conclusion: For total hip arthroplasty cases,it is easy to form deep vein thrombosis, which is influenced by many factors. prevention and treatment should be taken into account.
Key words:hip arthroplasty; deep vein thrombosis; risk factors
