瘢痕子宫合并中央性前置胎盘对分娩结局及母婴的影响
2015-03-07张国英
薛 莲,张国英
(1.广饶县中医院妇产科,山东 广饶 257333; 2.东营市人民医院产科,山东 东营 257091)
瘢痕子宫合并中央性前置胎盘对分娩结局及母婴的影响
薛莲1※,张国英2
(1.广饶县中医院妇产科,山东 广饶 257333; 2.东营市人民医院产科,山东 东营 257091)
摘要:目的 探讨瘢痕子宫合并中央性前置胎盘(CPP)的相关风险及处理措施。方法收集2012年12月至2013年12月来广饶县中医院终止妊娠的140例合并CPP产妇的临床资料,其中40例患者既往存在剖宫产史,作为观察组(瘢痕子宫合并CPP),100例患者无剖宫产史,作为对照组(非瘢痕子宫合并CPP)。观察并比较两组产妇的妊娠结局。结果观察组产妇产前、产后的出血量均明显多于对照组[418±164) mL比(274±93) mL、(1524±14) mL比(1033±10) mL](P<0.05);观察组剖宫产率、产后出血、胎盘粘连、胎盘植入的发生率分别为100.0%、40.0%、42.5%、20.0%,均高于对照组 (80.0%,15.0%,18.0%,3.0%)(P<0.01);观察组早产、胎儿窘迫、新生儿窒息、围生儿死亡的发生率分别为55.0%、17.5%、25.0%、10.0%,显著高于对照组(30.0%,3.0%,8.0%,1.0%)(P<0.01)。观察组凶险型前置胎盘患者中有18例行子宫全切术,子宫保留率为55.0%(22/40),显著低于对照组的85.0%(85/100),差异有统计学意义(P<0.05)。结论瘢痕子宫合并CPP临床表现十分凶险,易发生胎盘植入、术后大出血等严重并发症,对母婴的生命安全威胁较大,应做好及时的产科抢救准备,并对产后出血采取积极的控制措施。
关键词:瘢痕子宫;中央性前置胎盘;妊娠结局;肠道功能
近年来,随着临床上剖宫产术的普遍应用,剖宫产率呈逐年增长的趋势,其带来的近远期并发症也不断增加。既往存在剖宫产史的产妇再次妊娠时前置胎盘的发生危险性较高,且与剖宫产次数呈正相关[1]。对瘢痕子宫再妊娠的产妇来说,合并前置胎盘较大程度上影响了其妊娠结局,容易引起妊娠晚期出血及产后大出血,对产妇及胎儿的生命健康造成严重的威胁。中央性前置胎盘(central placenta previa,CPP)是前置胎盘中对母婴危害最大的一种类型,是指产妇的宫颈内口完全被胎盘覆盖,在这种情况下,产妇大出血的概率大大增加[2]。瘢痕子宫合并CPP在临床上又被称之为凶险型前置胎盘[3],是指瘢痕子宫孕妇再次妊娠时合并CPP的一种前置胎盘类型,这类产妇胎盘的附着部位为原子宫瘢痕处,其危险性大大增加。凶险型前置胎盘的主要临床特点是胎盘植入和产后大出血,胎盘植入的发生率较其他类型的前置胎盘大大提高,且常可发生围术期大出血和产后大出血,对母婴生命安全造成的威胁较大[4]。由于剖宫产率的不断增加,凶险型前置胎盘的发生也越来越多,临床上应重视凶险型前置胎盘的诊断及处理。本研究对瘢痕子宫合并CPP的相关风险进行探讨,旨在为临床治疗提供依据,现报道如下。
1资料与方法
1.1一般资料 回顾性分析2012年12月至2013年12月来广饶县中医院终止妊娠的140例合并CPP产妇的临床资料,所有产妇均经彩色多普勒超声检测确诊、手术或分娩证实为CPP,本研究不纳入存在凝血功能障碍的孕妇。其中40例患者既往存在剖宫产史,作为观察组,100例患者无剖宫产史,作为对照组。观察组产妇年龄20~34岁,平均(27.6±2.3)岁;终止分娩孕周28~41周,平均(35.2±2.1)周,其中孕周28~37周,平均(33.4±1.2)周、37周以上的孕产妇分别为16例、24例,怀孕次数:孕2次以下、孕3次以上分别为14例,26例;对照组产妇年龄21~35岁,平均(28.1±2.5)岁,终止分娩孕周29~42周,平均(34.2±1.9)周,其中孕周29~37周,平均(33.1±1.3)周、37周以上的孕产妇分别为41例、59例,怀孕次数:孕2次以下、孕3次以上分别为33例,67例。
1.2CPP的诊断标准前置胎盘的指征[5]:胎盘于孕28周后开始附着于子宫下段,且其下缘达到宫颈内口,甚至将宫颈内口覆盖,此时胎盘的位置较胎先露部低。若胎盘完全将宫颈内口覆盖,这种类型的前置胎盘即为CPP。
1.3处理措施对瘢痕子宫合并CPP的产妇,若怀疑存在胎盘植入,可先通过超声检查进行诊断,对于诊断不明确者再联合MRI检查进行诊断。诊断明确后对不同产妇制订个体化的治疗方案,方案的制订应综合考虑患者的阴道流血量、妊娠周数、胎儿宫内存活及生长情况等因素。及时对瘢痕子宫合并CPP产妇进行抢救,抢救措施包括:术前,对患者预先行股动脉及深静脉置管术;术中,实施子宫动脉血管栓塞术,对病情严重的产妇,应及时行剖宫产及全子宫切除术。
1.4观察指标观察并比较两组产妇产前、产后的出血量,记录两组产妇及胎儿的并发症发生情况,并进行比较。记录两组产妇分娩后行子宫切除术的情况,比较两组产妇的子宫保留率。
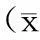
2结果
2.1两组产妇产前和产后的出血量情况比较观察组产前和产后的出血量分别为(418±164) mL、(1524±14) mL,对照组产前和产后的出血量分别为(274±93) mL、(1033±10) mL,对照组和观察组产后的出血量均高于产前的出血量(t=67.442,51.098,P<0.05);观察组产妇产前、产后的出血量均高于对照组,差异有统计学意义(t=5.220,204.122,P<0.05)。
2.2两组产妇剖宫产率及并发症发生情况比较观察组产妇分娩方式选择剖宫产率显著高于对照组(P<0.01);观察组产妇产后出血、胎盘粘连、胎盘植入等并发症发生率显著高于对照组,差异有统计学意义(P<0.01);两组产妇均无死亡病例。见表2。
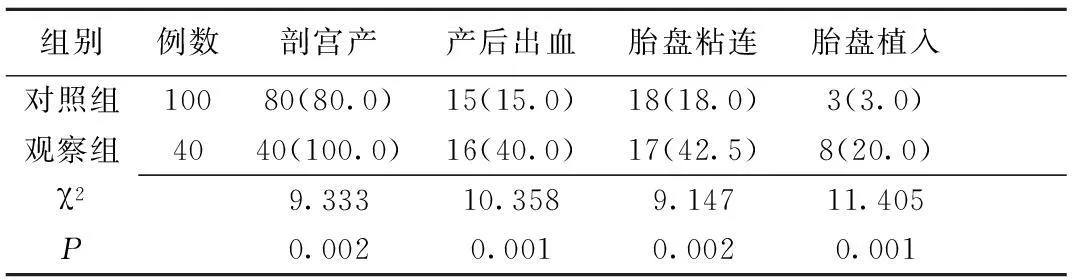
表2 两组合并CPP产妇剖宫产率及
CPP:中央型前置胎盘;对照组:非瘢痕子宫合并CPP;观察组:瘢痕子宫合并CPP
2.3两组围生儿并发症发生情况比较观察组早产、胎儿窘迫、新生儿窒息、围生儿死亡的发生率均高于对照组,差异有统计学意义(P<0.01)。见表3。
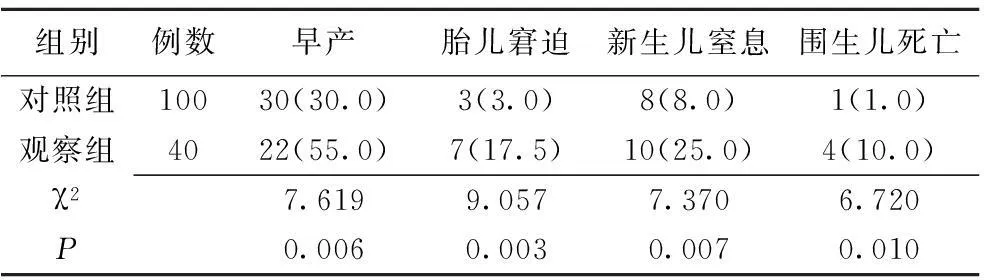
表3 两组围生儿并发症发生情况比较 [例(%)]
对照组:非瘢痕子宫合并中央型前置胎盘;观察组:瘢痕子宫合并中央型前置胎盘
2.4两组产妇的子宫保留情况比较 观察组中有18例患者行子宫全切术,子宫保留率为55.0%;对照组有15例患者行子宫全切术,子宫保留率为85.0%,观察组子宫保留率显著低于对照组(χ2=23.511,P<0.05)。
3讨论
由于剖宫产术能减少产妇分娩过程中的痛苦,同时降低产妇及围生儿的病死率,因而其临床应用越来越广泛,剖宫产率呈不断上升的趋势。但剖宫产术使孕产妇再次妊娠分娩的风险大大增加,如前置胎盘、产后大出血、胎盘植入等并发症十分常见[6]。有报道[7],我国剖宫产率的变化情况,1975年剖宫产率为4.1%,至2010年剖宫产率上升到20.7%,同时瘢痕子宫再次妊娠前置胎盘的发生率也不断提高,这与剖宫产术损伤子宫内膜及手术瘢痕对妊娠晚期胎盘向上迁移造成阻碍密切相关[8]。前置胎盘是妊娠晚期一种严重的并发症,可严重威胁母婴的生命安全。瘢痕子宫合并前置胎盘的发生主要是由于子宫瘢痕内膜的炎症及退行性变导致的,行剖宫产术的患者其子宫内膜大大受损,且子宫瘢痕处易出现炎症改变,这些变化使蜕膜的血管生长不全,再次妊娠时蜕膜的发育严重受阻[9-10]。在血供不足的情况下,胎盘会发生延伸生长,从而导致前置胎盘的形成。对于存在剖宫产史的产妇,再次妊娠进入晚期时胎盘迁移受阻或无法向上迁移,这与前次手术瘢痕的影响密切相关。瘢痕子宫合并CPP是一种以瘢痕子宫为基础上前置胎盘,即凶险型前置胎盘,这类患者易在子宫瘢痕处出现胎盘植入,这与子宫瘢痕处内膜较薄有关,绒毛易于侵入较薄的子宫瘢痕处内膜而向宫壁肌层侵入,故对凶险型前置胎盘的患者,胎盘植入的好发部位是子宫瘢痕处[11]。
瘢痕子宫合并CPP属于一种危急重症,对妊娠期孕产妇的危害极大。既往存在剖宫产史的孕产妇,其子宫内膜在多次分娩后受到严重的损伤,可发生炎症反应或子宫内膜退行性病变。凶险型前置胎盘的围术期间存在较多的风险,如胎盘植入、大出血、羊水栓塞等,这些风险对产妇生命安全可产生较大的影响[12]。凶险型前置胎盘产妇的胎盘主要是在子宫下段或子宫颈口等处附着,且宫颈内口完全被胎盘所覆盖,这类产妇胎盘种植之处还存在前次剖宫产手术后留下的瘢痕,再次妊娠时,前次手术瘢痕所在的子宫处被牵引伸长,子宫肌层明显变薄且肌肉收缩力也明显减弱,因而此处子宫内膜易破裂并出现胎盘植入,同时还可造成不可控制的大出血,严重威胁产妇的生命健康,此时应对产妇行紧急子宫切除术治疗[13]。本研究观察并记录了瘢痕子宫合并CPP和非瘢痕子宫合并CPP产妇产时、产后出现的并发症,结果显示,观察组产妇产前、产后大出血的发生率均较对照组高(P<0.05),表明瘢痕子宫合并CPP产妇产后大出血的危险性更高;观察组产妇剖宫产率、胎盘粘连、胎盘植入、子宫切除的发生率均较对照组高,这一结果与陈艳雅等[14]的研究结果较为一致,均提示瘢痕子宫合并前置胎盘对产妇的危害较大。由于瘢痕子宫合并CPP产妇的蜕膜发育不良,以及合并贫血等并发症,使胎儿宫内发育受到严重影响,发育延缓致使胎儿体质量偏轻,发育严重不良的胎儿还可出现宫内窘迫、早产等现象,甚至出现死亡。此外,瘢痕子宫合并CPP产妇出现的胎盘
植入也会使胎儿早产率增加,降低围生儿的存活率。本研究对瘢痕子宫合并CPP和非瘢痕子宫合并CPP产妇分娩胎儿的并发症情况进行观察及比较,结果显示,观察组早产、胎儿窘迫、新生儿窒息、围生儿死亡等并发症发生率均较对照组高,表明瘢痕子宫合并CPP严重威胁了婴儿的健康,与相关文献报道[15]结果一致。
综上所述,瘢痕子宫合并CPP对母婴的生命安全具有较大的威胁,易出现胎盘植入、大出血、早产、窒息、窘迫及死亡等并发症,大大提高了剖宫产率及子宫切除率。因而对这类孕产妇应加大重视,严格掌握手术的适应证,尽可能地减少对产妇实施剖宫术,同时提高分娩技巧,做好术前、术中止血等准备,必要时行子宫切除术。
参考文献
[1]姚丽凤,钟柳英,谢小琴,等.疤痕子宫合并胎盘植入44例临床分析[J].赣南医学院学报,2012,16(3):390-392.
[2]方有珍.疤痕子宫合并前置胎盘的分娩结局分析[J].西南军医,2014,16(2):155-156.
[3]王清云,邹萌.彩色超声诊断疤痕子宫合并前置胎盘并植入的临床观察[J].中国继续医学教育,2014,13(5):99-101.
[4]范翠芳,孙艳梅,董兰,等.前置胎盘伴疤痕子宫的母婴结局——附253例临床分析[J].重庆医学,2015,21(7):946-948.
[5]程春花,李根霞,崔世红,等.疤痕子宫合并前置胎盘临床分析[J].医药论坛杂志,2013,21(7):38-39.
[6]董佩霞.产科联合介入麻醉救治前置胎盘合并胎盘植入25例临床分析[J].临床医学工程,2012,12(3):424-425.
[7]张学美.疤痕子宫合并前置胎盘的分娩结局探讨[J].中国社区医师,2015,14(4):63-64.
[8]吴晓,孙红霞.剖宫产术前介入治疗15例临床分析[J].医学综述,2012,18(20):3512-3514.
[9]李静文,杨晓红.宫腔镜下滚球电极去除子宫内膜治疗月经过多合并严重内科疾病35例临床分析[J].医学综述,2014,20(9):1683-1685.
[10]Fajardo-Dolci G,Meljem-Moctezuma J,Vicente-Gonzalez E,etal.Analysis of maternal deaths in Mexico occurred during 2009[J].Rev Med Inst Mex Seguro Soc,2013,51(5):486-495.
[11]Jaslow CR,Kutteh WH.Effect of prior birth and miscarriage frequency on the prevalence of acquired and congenital uterine anomalies in women with recurrent miscarriage:a cross-sectional study[J].Fertil Steril,2013,99(7):1916-1922.
[12]Higgins MF,Monteith C,Foley M,etal.Real increasing incidence of hysterectomy for placenta accreta following previous caesarean section[J].Eur J Obstet Gynecol Reprod Biol,2013,171(1):54-56.
[13]Kassem GA,Alzahrani AK.Maternal and neonatal outcomes of placenta previa and placenta accreta:three years of experience with a two-consultant approach[J].Int J Womens Health,2013,5:803-810.
[14]陈艳雅.疤痕子宫合并前置胎盘的高危因素与临床危害[J].临床医学工程,2015,11(2):170-171.
[15]Panici PB,Anceschi M,Borgia ML,etal.Intraoperative aorta balloon occlusion:fertility preservation in patients with placenta previa accreta /increta[J].J Matern Fetal Neonatal Med,2012,25(12):2512-2516.
Influence of Uterine Scar Combined with Central Placenta Previa on Delivery Outcome and the Mother and BabyXUELian1,ZHANGGuo-ying2. (1.DepartmentofGynecologyandObstetrics,GuangraoCountyHospitalofTraditionalChineseMedicine,Guangrao257333,China; 2.DepartmentofObstetrics,DongyingPeople′sHospital,Dongying257091,China)
Abstract:ObjectiveTo investigate the related risks of uterine scar combined with central placenta previa(CPP) and the treatment measures.MethodsClinical data of 140 cases with maternal CPP to terminate the pregnancy in Guangrao County Hospital of Traditional Chinese Medicine from Dec.2012 to Dec.2013 were retrospectively analyzed,including 40 cases with pre-existing history of Cesarean section,as observation group (scar uterine combined with CPP) and 100 cases without history of Cesarean section,as control group (non-uterine scar combined with CPP).Maternal pregnancy outcomes in the two groups were observed and compared.ResultsThe maternal prenatal,postpartum hemorrhage in the observation group were significantly more than the control group[(418±164) mL vs (274±93) mL,(1524±14) mL vs (1033±10) mL] (P<0.05);Cesarean rate,postpartum hemorrhage,placenta accreta,placenta implantation in the observation group were 100.0%,40.0%,42.5%,20.0% respectively,significantly higher than the control group(80.0%,15.0%,18.0%,3.0%)(P<0.01); premature birth,fetal distress,neonatal asphyxia,perinatal mortality rate in the observation group were 55.0%,17.5%,25.0%,10.0% respectively,significantly higher than the control group(30.0%,3.0%,8.0%,1.0%)(P<0.01).In the observation group,10 cases of dangerous type of placenta previa received hysterectomy,the uterine retention rate was 55.0%(22/40),significantly lower than the control group′s 85.0%(85/100)(P<0.05).ConclusionThe clinical performance of uterine scar combined with CPP is very dangerous,which may easily have serious complications of placenta accreta,postoperative bleeding threatening the lives of the mother and baby,therefore timely obstetric emergency preparations and postpartum hemorrhage control measures should be well prepared.
Key words:Uterine scar; Central placenta previa; Pregnancy outcomes; Bowel function
收稿日期:2015-06-08修回日期:2015-09-06编辑:相丹峰
doi:10.3969/j.issn.1006-2084.2015.19.054
中图分类号:R714
文献标识码:A
文章编号:1006-2084(2015)19-3605-03
