内镜黏膜下挖除术治疗十二指肠降部间质瘤1例体会
2014-03-04黄神安付唆林
黄神安 付唆林
内镜黏膜下挖除术治疗十二指肠降部间质瘤1例体会
黄神安 付唆林
一、病历摘 要
患者,男,39岁,于2013年10月在外院行胃镜示:十二指肠降部黏膜下隆起,为进一步诊治来我院就诊。在我院行超声内镜:第四层结构内可见低回声肿块,切面大小约20 mm×10 mm,内部回声均匀.界限清晰,其余肠壁结构无破坏。诊断:考虑十二指肠降部间质瘤(SMT)可能?患者及家属要求行内镜下切除术。患者于2013年10月16日在全麻下行内镜下切除术。内镜手术过程(见图1):内镜前段置透明帽,氩气刀予肿块周围标记边缘,黏膜下注射生理盐水+肾上腺素+靛胭脂后钩刀切开边缘,病变位于固有肌层,IT刀逐步剥离,术中可见肿块与浆膜层紧密连接,IT刀剥离肿块过程中,浆膜层有少许破损,完整挖除病灶后,予热活检钳及氩气刀处理创面,用金属钛夹夹闭创面。在胃镜直视下置入胃管到十二指肠水平部后接胃肠减压器。患者术后感上腹部隐痛,给予头孢曲松钠及奥硝唑联合抗炎治疗,埃索美拉唑抑酸、血凝酶止血、并使用奥曲肽抑制胰液分泌及补液支持治疗。术后第一天患者仍有少许腹痛,无胸闷,无发热。血常规:白细胞计数17.54×109/L,中性粒细胞百分比88%;血淀粉酶935 U/L;肝功能基本正常。患者术后第二天开始发热,体温最高39℃,行上腹部、胸部C T示:十二指肠术后,腹腔少许渗出病变;腹腔少量积液,膈下少许积气;右肾小结石。双侧胸腔少量积液伴两下肺部分不张。血常规:白细胞计数23.15×109/L,中性粒细胞百分比92%;血淀粉酶716 U/L;肝功能:总胆红素46 μmol/L,结合胆红素24.5 μmol/L;继续以上治疗。患者持续发热,腹部隐痛,皮肤、巩膜黄染持续升高,术后第四天复查上腹部、胸部C T示(见图2):十二指肠肿瘤切除术后胰腺炎,胰周及腹腔渗出、积液,胸腔积液较前有所增加,两下肺不张。肝功能:总胆红素62 μmol/L,结合胆红素38 μmol/L;患者持续发热,换用亚胺培南西司他丁钠联合奥硝唑抗炎;患者术后黄疸进行性上升、腹痛减轻不明显,行ERCP(见图3)放置胰管支架并行小肠营养管置放。术后第五天,患者体温正常,上腹隐痛好转,行鼻饲流质;并在超声引导下胸腔积液置管引流出褐色液体300 mL。术后第七天,病理证实为十二指肠降部间质瘤(低度恶性),患者生命体征平稳,未诉腹痛、胸闷等不适,血常规正常,肝功能:总胆红素30.5 μmol/L,结合胆红素16 μmol/L;基本治愈出院。患者出院后口服抑酸片剂1月后来我院复查上腹部、胸部CT未见明显异常,肝功能正常,复查胃镜十二指肠降部可见切除疤痕,金属钛夹已脱落,未见新生物。
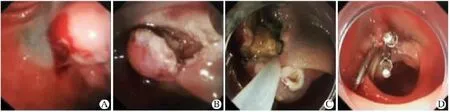
图1 十二指肠降部间质瘤内镜手术过程(A:黏膜下注射;B:钩刀切开肿物边缘;C:术中可见肿块与浆膜层紧密连接;D:金属钛夹夹闭创面)
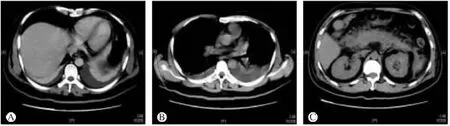
图2 术后并发症C T所见(A:腹腔渗出、积液;B:胸腔积液;C:术后胰腺炎)
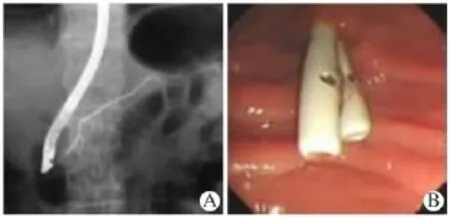
图3 ERCP图像(A:胰管造影;B:胰管支架置入)
二、讨论
十二指肠间质瘤大多位于十二指肠的降部和水平部。本病有良、恶性之分,良性[1]:肿瘤直径≤5 cm,分裂象<5个/50 HPF;交界性或低度恶性:肿瘤直径>5 cm,分裂象<5个/50 HPF;恶性:分裂象>5个/50 HPF。免疫组织化学显示肿瘤细胞CD117和CD34阳性对诊断有很高的特异性[2]。
十二指肠间质瘤最常见的症状是出血,约50%的病人可出现此症状,出血以黑便为主,呕血少见。以往都是采用规范的外科手术切除,辅以甲磺酸伊马替尼(格列卫)为代表的分子靶向治疗药物。但目前格列卫价格昂贵,难以普及。格列卫适用于转移性间质瘤或高危间质瘤患者手术切除后的辅助治疗。十二指肠间质瘤多为膨胀性生长,罕有淋巴结转移,过分扩大切除并不能延长患者生存时间,提倡在保证切缘阴性的前提下进行必要的手术切除,不主张做广泛的淋巴结清扫。
由于十二指肠间质瘤有恶变倾向,积极的切除病变是治疗的首选[3]。完整地切除肿瘤、避免肿瘤残留或破裂是治疗的原则。由于十二指肠位置较深且固定,是由边缘动脉供血,血循环差,并有十二指肠乳头开口,邻近脏器多,这些解剖特点增加了手术切除的难度。胃肠道间质瘤术后易发生十二指肠瘘(发生率为2%~14%),病死率达2%~25%。
传统的外科手术治疗疗效确切,但手术创伤大,患者恢复慢,住院时间长,治疗费用高,手术后生活质量也大为降低。随着内镜的发展,内镜发现的大部分早癌和黏膜下肿瘤都可以实现内镜下的切除,达到外科手术的疗效,且创伤小,体表无伤痕。微创切除范围和治疗适应证进一步扩大,由原先的表浅层(黏膜层)深入到消化道全层(黏膜下层、固有肌层,甚至浆膜层)。一大批原先需要外科手术的患者经ESD、ESE、EFR等微创切除免除了外科手术之苦,住院时间缩短为2~3 d,治疗费用也仅为外科手术的1/3~1/2,取得了较好的经济效益和社会效益。
此例患者肿块位于十二指肠降部,超声内镜显示肿块来源于固有肌层,大小约20 mm×10 mm。ESE切除肿块后出现小穿孔,用金属钛夹夹闭创面并行胃肠减压。此例患者术后发热,行三次血培养均未培养出细菌,可能与后腹膜感染、胰腺炎有关。ESE切除肿块后十二指肠降部水肿压迫胰胆管引起胰腺炎及梗阻性黄疸,后行ERCP并放置胰管支架。此例患者出现胸腔积液可能是反应性胸腔积液,后在超声引导下胸腔积液置管引流好转。ESE切除十二指肠降部肿块后,应充分减压引流,同时结合全身抗感染、抑制胰酶分泌、维持水电解质平衡、胃肠内外营养等综合治疗措施。并监测肝功能、胸部CT、上腹部CT。
ESE对于直径≤3 cm的十二指肠间质瘤比手术切除更有优势。ESE治疗具有微创、恢复快、预后好等独特优势。既能保证肿瘤被彻底清除,又能最大限度地保留正常消化道,患者生活质量明显提高。ESE不失为治疗十二指肠间质瘤的一种微创、有效的切除方法。但由于十二指肠解剖的特异性,决定了ESE切除十二指肠间质瘤的难度大及术后并发症处理困难,这需要有丰富经验的内镜医师才能开展此类手术。
1Fletcher CD,Berman JJ,Corless C,et al.Diagnosis of gastrointestinal stromal tumors:A consensus approach.Hum Pathol,2002,33(5): 459-465.
2Kitmura Y.Gastrointestinal stromal tumors:past,present,and future.J Gastroenterol,2008,43(7):499-508.
3Shinomura Y,Kinoshita K,Tsutsui S,et al.Pathophysiology diagnosis and treatment of gastrointestinal,stromal tumors.J Gastroenterol,2005,40(8):775-780.
2014-04-25)
(本文编辑:龚伟)
D OI:10.3969/j.issn.1672-2159.2014.06.027
330008南昌大学第三附属医院暨南昌市第一医院消化内科
