CT导引下经皮肺部肿块穿刺活检术的经验探讨
2011-05-07张文哲杨杰
张文哲 杨杰
(河北省容城县中医院 容城071700)
随着医学影像学的发展和近年来肺部肿瘤发病率的不断增加,肺部肿块的早期诊断和鉴别诊断已成为临床医师的重要课题之一。本文通过对60例肺部肿块患者在CT引导下行经皮穿刺活检术(以下简称PPB)资料的分析,旨在不断提高PPB的水平,探讨其临床应用价值及其影响因素。
1 资料与方法
1.1 临床资料 收集2005年1月~2009年1月4年中肺部肿块行PPB检查的患者60例,男39例,女21例;年龄26~77岁,平均年龄55.6岁;肿块大小1.1~7.3 cm,平均3.2 cm;肿块与胸膜间距0~4.5 cm,平均2.2 cm;肿块内有空洞21例。PPB前出、凝血时间及血小板计数检查结果均正常。由几名相对固定医师在东芝ASTEION单螺旋CT机下操作。
1.2 方法
1.2.1 CT定位 根据术前CT片上肿块的位置,患者采取仰卧、俯卧及侧卧体位,用5 mm层厚、5 mm层距行常规肿块区扫描。然后在肿块区体表轴向平行放置数条废弃的导管段,再次扫描,选择肿块中心层适宜的进针路线及合适的皮肤进针点。在体表作进针点标记,在CT图像上测量进针深度和角度,并画出进针路线。
1.2.2 穿刺取材 进针部位常规消毒、铺巾、2%利多卡因局部麻醉,针芯插入外套管针内,从标记皮肤进针点按预定方向进针,达到深度后行CT扫描,确认针尖在肿块内后,从外套管抽出针芯,插入有刻痕的自动切割针,固定针座,扣动扳机,切割针连同外套管针向前推进约1 cm,切割下1条核心组织,抽出切割针,从刻痕内取下标本,每个病灶至少取2条标本,及时送病理检查。术后常规扫描穿刺区域,观察有无气胸或出血等并发症。嘱患者术后勿剧烈活动,并在CT室观察1~2 h。
1.2.3 分析方法 以临床随访和手术病理结果为标准,将其诊断与影像学结合临床的诊断和穿刺活检病理诊断进行比较,同时应用统计学分析肺部肿块大小对诊断正确率的影响。
2 结果
2.1 PPB的准确率 本组60例病例中对62个病灶(2例为多发)进行了65次穿刺,刺中率100%,其中59个病灶为1次刺中,3个病灶为2次刺中。
2.2 PPB的正确率 本组60例病例中,PPB正确诊断54例,正确率为90.0%(54/60),与有关文献报道的PPB正确率86.6%~93.8%相似[1~2],其中良性肿块 83.3%(15/18),恶性肿块 92.8%(39/42)。与临床最终诊断(支气管镜、痰细胞培养、随访和手术病理等)对比见表1。

表1 临床最终诊断与PPB病理诊断 例
2.3 肺部肿块大小与PPB诊断正确率 见表2。
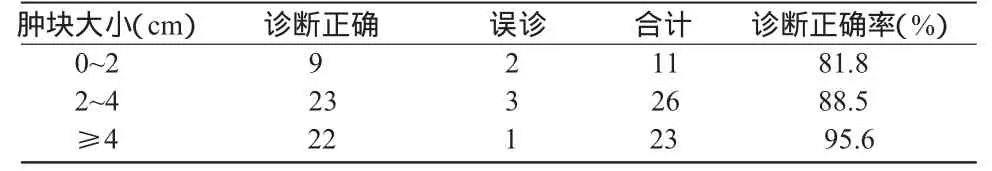
表2 肺部肿块大小与PPB正确率 例
2.4 PPB的并发症 本组并发症发生率为11.7%(7/60),气胸多见,发生率为 8.3%(5/60),与有关文献报道相似(并发症发生率为11.1%[2],气胸发生率为7.1%~13.5%[1,3])。
3 讨论
3.1 临床应用价值 目前对于肺部肿块的诊断,临床上主要根据病史及影像学表现,如肿块的大小、形态、内部组织成分和周围结构的关系等做出评估[4],因其具有简便、经济、无创的优点,诊断正确率相对较高,但由于缺乏组织学的证实,往往感觉其结果不确切。PPB作为一种安全、有效的诊断与鉴别诊断方法,在肺部肿块性质难以明确,尤其高度怀疑肿瘤但缺乏组织学依据者,PPB是必要的。其不仅对临床及早明确诊断、及早治疗、提高患者的生存质量有很大的意义,同时对于良病性变也避免了不必要的手术,减轻了患者的痛苦。
3.2 影响PPB诊断正确率的因素 (1)病灶的大小:是影响PPB诊断正确率的主要因素,病灶越小,穿刺难度越大。本组资料显示较小肿块(<4 cm)的诊断正确率相对大肿块(≥4 cm)要低,两者差异显著,与卢建祥等[5]报道结果一致。(2)病灶与胸膜的距离:病灶距胸膜越远,穿刺路程越长,难度就越大。(3)病灶内部有无坏死、液化、出血等组织学成分:如果穿刺针只穿到坏死液化出血的组织,而没有穿刺到实性的病灶组织,也会出现假阴性。(4)穿刺过程中呼吸、咳嗽、紧张等因素:这些情况会导致穿刺难度增大,会增加出现假阴性的可能性。
3.3 并发症及其预防 常见的并发症为气胸和肺出血。患者本身有严重的肺气肿和肺心病等阻塞性肺部疾病、病灶距离胸膜较远、术中患者急促的呼吸和剧烈的咳嗽、进针过程中无法避开大血管和叶间裂等都是出现并发症的危险因素。另外操作者经验和熟练程度对避免并发症的发生也至关重要。
[1]王君贵.CT引导下穿刺活检在胸部病变的应用(附54例报告)[J].实用放射学杂志,2003,19(2):186-187
[2]郭永强,陈忠.CT引导下经皮胸腹肿块穿刺活检[J].实用放射学杂志,2003,19(5):426-429
[3]黄振国,张雪哲.CT引导下肺内病变穿刺活检影响气胸发生率因素分析[J].临床放射学杂志,2003,22(7):582-585
[4]周茂义,李丽新.肺内孤立性结节的CT表现及其鉴别诊断的研究[J].医学影像学杂志,2002,12(5):345-347
[5]卢建祥,陈龙华.CT引导下穿刺活检诊断肺部小结节[J].实用医学杂志,2002,18(4):376-377
