早期肠内营养在重症急性胰腺炎治疗中的影响作用
2011-05-07陈明峰徐璐
陈明峰 徐璐
(江西省樟树市人民医院 樟树331200)
重症急性胰腺炎(severe acute pancreatiris,SAP)是临床上常见的急腹症,目前主张以“综合治疗为主,手术治疗为辅”。传统方法认为给予全肠外营养(totalparenteral nutrition,TPN)是SAP的基本治疗措施,但近年的研究发现:TPN易产生肠道细菌移位,加重炎性反应[1];肠内营养(enteral nutrition,EN)能减少SAP患者肠源性感染和多器官功能障碍综合征(multiple organ dysfunctior syndrome,MODS)的发生[2]。本观察以TPN作对照,观察早期EN对SAP患者治疗中的作用。
1 资料和方法
1.1 临床资料 选择我院2005年1月~2010年12月收治的56例SAP患者。诊断标准参照2003年12月全国胰腺疾病学大会上讨论的“中国急性胰腺炎诊治指南(草案)中SAP诊断标准”[3],既往无严重心、肝、肺、肾等重要脏器疾病史,无急诊手术指征。男31例,女25例,年龄28~76岁,平均(46.56±21.39)岁,所有患者均查血、尿淀粉酶及腹部CT明确,符合SAP的诊断标准。按病因分:胆源性胰腺炎36例,暴饮暴食史6例,高脂血症12例,特发性2例。随机分成EN治疗组28例和TPN治疗组28例。病情严重程度经APACHE-Ⅱ评分,分别为(11.6±3.6)分和(11.5±2.5)分。两组患者的性别、年龄、APACHE-Ⅱ评分差异无统计学意义(P>0.05)。
1.2 治疗方法 两组患者入院后均常规综合治疗,包括补充血容量、纠正电解质酸碱失衡、抑酸、予抗生素及生长抑素,入院后24~48 h循环及电解质酸碱平衡基本稳定后按分组分别进行EN、TPN营养支持。EN组:通过放置鼻肠管行肠内营养,肠内营养制剂选用能全素。在内镜帮助下将螺旋型鼻肠管放置于屈氏韧带以远,置管当日输注500 mL 0.9%NaCl溶液,以适应肠道及促进肠道运动,第2天给予肠内营养制剂500 mL和0.9%NaCl溶液500 mL,以后逐渐增加肠内营养制剂至1 500~15 000 mL,共14~21 d,控制滴注速度输注,依病情过渡到经口进食。开始不能耐受全量患者可由肠外营养补充。TPN组:根据HarrisBendict公式计算患者每日所需热量,非蛋白质热量为116.7~146.5 kcal/kg(1 kcal=4.184 kJ),其中60%为脂肪供能,40%由葡萄糖供能,氮量0.2 g/kg,并补充电解质、维生素、微量元素等,另按比例给予外源性胰岛素,并根据血糖监测结果增减。各种营养成分配制成全合一混合液,放入3 L袋经中心静脉24 h均匀输注,共14~21 d,具体视患者耐受程度而定。
1.3 临床观察指标及检测 观察两组患者一般情况、腹部症状及体征(腹胀、腹痛等)缓解时间、血淀粉酶恢复天数、继发感染与MODS发生率、外科干预率等。治疗7 d后行APACHE-Ⅱ评分和腹部CT观察胰腺形态。所有患者在营养支持治疗前、治疗后3 d及14 d抽取静脉血5 mL行血清内毒素测定。
1.4 统计学分析 计量资料用均数±标准差表示,计数资料采用χ2检验进行分析,组间比较采用t检验进行分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组APACHE-Ⅱ评分比较 第1天EN组和TPN组APACHE-Ⅱ评分分别为(11.6±3.6)分和(11.5±2.5)分,两组比较差异无统计学意义(P>0.05);但随着住院天数增加均呈递减趋势,EN组第7天APACHE-Ⅱ评分为(6.6±1.4)分,低于TPN组的(9.3±3.9)分,两组比较差异有统计学意义(P<0.05)。
2.2 两组患者营养支持治疗前后血清内毒素水平的变化 治疗第3天,EN组血清内毒素水平为(0.16±0.09)Eu/mL,比治疗前(0.13±0.08)Eu/mL略升高,但差异无统计学意义(P>0.05);而TPN组治疗第 3天血清内毒素水平为(0.22±0.10)Eu/mL,较治疗前的(0.11±0.06)Eu/mL升高明显,差异有统计学意义(P<0.05)。治疗第14天,TPN组血清内毒素水平进一步升高达(0.23±0.11)Eu/mL,而 EN组则明显降低到(0.05±0.01)Eu/mL,较治疗前差异有统计学意义(P<0.01)。
2.3 两组治疗结果比较 EN组患者症状缓解时间、血淀粉酶恢复正常天数较TPN组短,继发感染与MODS发生率、外科干预率低于TPN组。见表1。
表1 两组患者治疗情况比较 (±S)
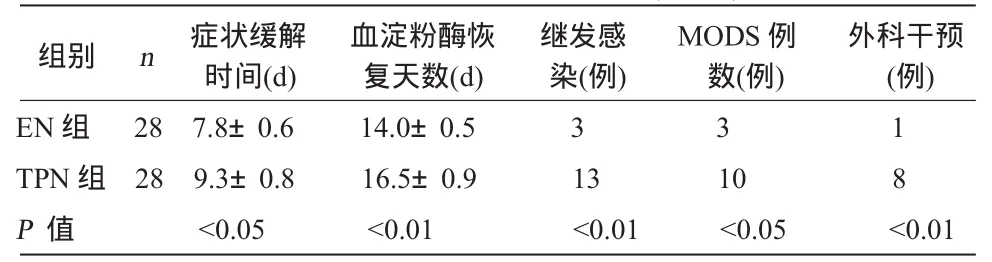
表1 两组患者治疗情况比较 (±S)
症状缓解 血淀粉酶恢 继发感 MODS例 外科干预组别 n 时间(d) 复天数(d) 染(例) 数(例) (例)EN 组 28 7.8±0.6 14.0±0.5 3 3 1 TPN组 28 9.3±0.8 16.5±0.9 13 10 8 P 值 <0.05 <0.01 <0.01 <0.05 <0.01
3 讨论
营养支持在SAP治疗中有极其重要的地位,可使高分解代谢所致的全身消耗对机体的打击降到最低,积极纠正负氮平衡和内环境紊乱,提高机体抗感染能力。近年来的研究证明,长时间的禁食会造成肠道衰竭,肠黏膜屏障损害,促使细菌及内毒素移位[2]。SAP患者早期的EN有助于改善肠黏膜屏障功能,促进肠蠕动功能的恢复,减少内毒素和细菌移位[3]。中华医学会重症医学分会推荐意见为:SAP患者初期复苏后条件允许时可开始营养支持,并优先考虑经空肠营养;部分患者因严重肠麻痹或腹部并发症不能耐受或部分不耐受EN时可由肠外营养替代或补充[4]。本观察中EN组治疗后血清内毒素水平均显著低于TPN组,表明早期EN可减轻肠源性内毒素血症。EN组治疗3 d后血清内毒素水平与治疗前相比差异无统计学意义,提示EN能较迅速地抑制肠源性内毒素移位。SAP时炎症组织中活化的中性粒细胞和巨噬细胞在受到内毒素“攻击”后,释放大量内毒素诱生炎性因子(如肿瘤坏死因子-α、白细胞介素-1等),造成SAP的“二次打击”。与TPN组相比,EN组由于减少了肠源性细菌和内毒素移位,避免了炎性因子的持续大量释放,因而缩短了SIRS的时间,也降低了MODS和胰腺及胰周组织继发感染的发生率,治疗7 d后EN组APACHE-II评分显著低于TPN组,说明EN在改善SAP患者全身状况方面优势明显。
笔者认为,在SAP全身炎症反应期,应尽早尝试启动EN,最后逐步过渡到完全EN,不足的能量与蛋白质可以通过静脉补充。早期EN的目的不仅是单纯的营养支持,更重要的是可保护肠道屏障功能,减轻肠源性内毒素血症以改善全身身体状况及症状等。
[1]谢华,吴叔明.重症急性胰腺炎的早期肠内营养[J].国外医学·消化系统分册,2004,24(1):9-11
[2]黄晓曦,王兴鹏,吴恺,等.持续早期肠内营养联合肠黏膜保护对重症急性胰腺炎肠屏障功能影响的多中心随机对照临床试验[J].中华消化杂志,2008,28(4):225-229
[3]中华医学会消化病学分会胰腺疾病学组.中国急性胰腺炎诊治指南(草案)[J].胰腺病学,2004,29(4):35-38
[4]中华医学会重症医学分会.中国重症加强治疗病房危重患者营养指导意见(2006)[J].中华外科杂志,2006,44(17):1 167-1 177
